Болезнь Крона представляет собой хроническое заболевание, которое сопровождается неспецифическим воспалением слизистых и подслизистых тканей пищеварительной трубки. Чаще всего патологический процесс поражает участки тонкой или толстой кишки. Точные механизмы развития данного недуга на сегодняшний день остаются неизвестными.
Поскольку это сравнительно распространенная патология, которой подвержены и дети, то информацией о ней интересуются многие люди. Почему развивается болезнь Крона? Фото с изображение симптомов, особенности клинической картины, эффективные методы лечения, возможные осложнения — это важные сведения, которые стоит изучить. Так можно ли полностью избавиться от недуга?
Краткая информация о заболевании
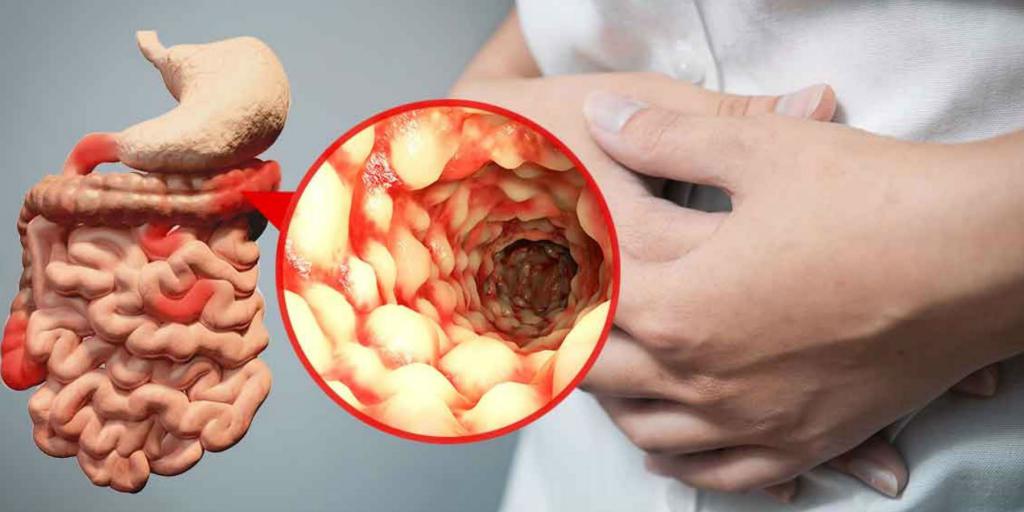
Болезнь Крона (МКБ-10 присвоила заболеванию код К50) представляет собой неспецифическое гранулематозное воспаление различных частей кишечника. Впервые симптоматику недуга описал в 1932 году американский гастроэнтеролог Б. Крон, в честь которого, собственно, и была названа болезнь.
Из-за некой схожести в клинической картине недуг нередко путают с колитом. Болезнь Крона тем не менее имеет ряд отличий. Для начала стоит заметить, что механизмы ее развития все еще не до конца выяснены. На фоне колита воспалительный процесс поражает только слизистые оболочки толстой кишки. В то же время воспаление при болезни Крона может располагаться на любом участке пищеварительного тракта, начиная от ротовой полости, заканчивая прямой кишкой. Патологический процесс сначала поражает слизистую оболочку, но затем может распространяться на всю стенку с дальнейшим формированием свищей.
Язвенный колит и болезнь Крона — разные заболевания, несмотря на то что порой сопровождаются примерно теми же симптомами. Колит хорошо поддается медикаментозному лечению. От болезни Крона избавиться невозможно.
В большинстве случаев патология развивается в молодом возрасте. Нередко диагностируют болезнь Крона у детей. Хроническая диарея, нарушения процессов пищеварения, снижение аппетита в таком случае могут привести к задержке роста и физического развития.
Причины развития патологии
Почему развивается болезнь Крона? Причины, к сожалению, на сегодняшний день точно неизвестны. Исследователи тем не менее имеют несколько теорий:
- Считается, что имеет место наследственная предрасположенность. Такое утверждение подтверждено лабораторно. Если рассматривать болезнь Крона у детей, то у 70 % маленьких пациентов хотя бы один родитель страдает от того же заболевания.
- Некоторые врачи склоняются к гипотезе, свидетельствующей о том, что подобных недуг имеет инфекционное происхождение. На сегодняшний день считается, что болезнь Крона развивается на фоне проникновения в организм вируса кори и микобактерии паратуберкулеза. Разумеется, далеко не у всех людей инвазия подобными микроорганизмами вызывает воспаление в кишечнике, это случается лишь при воздействии тех или иных факторов риска.
- Некоторые исследователи считают, что болезнь Крона имеет аутоиммунное происхождение. По тем или иным причинам иммунная система человека начинает выделять антитела, которые атакуют клетки собственного организма, в данном случае слизистые оболочки кишечника. Именно так развивается воспалительный процесс.
Информация о факторах риска. Что может спровоцировать развитие воспалительного процесса?
Врачи выделяют несколько факторов риска, при наличии которых вероятность развития болезни Крона (или рецидива при уже имеющемся заболевании) значительно увеличивается. Список их довольно внушительный:
- курение, которое не только провоцирует развитие подобного воспалительного процесса, но и значительно ухудшает его течение;
- неконтролируемый прием противовоспалительных нестероидных препаратов или их резкая отмена (эффективными считаются такие лекарства, как «Нурофен», «Ибупрофен», «Диклофенак»);
- длительный прием гормональных контрацептивов (дольше пяти лет без перерыва);
- негативное воздействие окружающей среды (например, считается, что у жителей индустриальных зон, а также районов с экстремальными климатическими условиями данный недуг развивается чаще);
- неправильная диета также может спровоцировать развитие недуга (употребление пищи с высоким содержанием жиров);
- пищевые аллергии, например, непереносимость глютена или лактазная недостаточность также повышают риск развития болезни Крона;
- умственное или физическое перенапряжение, постоянные стрессы, эмоциональное истощение — все это сказывается на работе иммунной системы, что является потенциально опасным.
Как свидетельствует статистика, европейцы более подвержены подобному заболеванию, чем представители других национальностей. Несмотря на то что порой воспалительный процесс иногда развивается в пожилом возрасте, в большинстве случаев его диагностируют у молодых людей (до 30 лет).
Симптомы болезни Крона. Фото и особенности клинической картины
Как свидетельствует статистика, в 80% случаев воспалительный процесс локализуется в тканях тонкого кишечника, в частности в области подвздошной кишки. Тем не менее патология может поражать прямую кишку, равно как и любые другие отделы пищеварительной трубки.
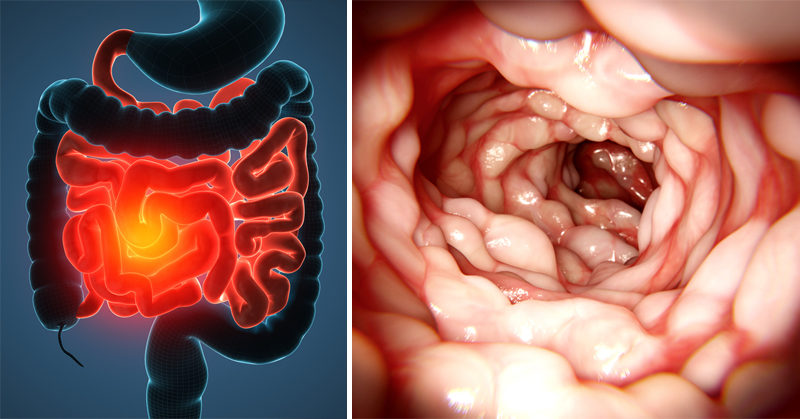
Недуг сопровождается рядом симптомов, интенсивность проявления которых зависит от степени распространения воспалительного процесса и глубины его проникновения.:
- Практически все пациенты с подобным диагнозом страдают от поносов. Дело в том, что поражение слизистых оболочек сказывается на процессах пищеварения, а также вызывает спазмы мускулатуры кишечника. Это и приводит к образованию жидкого стула.
- Воспалительный процесс сопровождается симптомами интоксикации. Температура тела повышается примерно до 37-38 градусов. Пациенты страдают от постоянной слабости, повышенной утомляемости.
- К перечню симптомов относят спазмы и боли в животе. Дело в том, что воспаление и изъязвление слизистых оболочек кишечника сказывается на перистальтике. Пищевые массы не могут нормально передвигаться по кишечнику, что приводит к появлению дискомфорта. Иногда неприятные ощущения переходят в интенсивную боль. К вышеперечисленным симптомам относят также сильную тошноту и рвоту.
- Язвенное поражение слизистых оболочек нередко сопровождается появлением кровяных прожилок в каловых массах. Но стоит отметить, что иногда следы крови нельзя заметить — подтвердить их наличие можно лишь во время лабораторного анализа.
- Слизистые оболочки ротовой полости также нередко покрываются небольшими язвочками.
- Из-за тошноты, болей и диареи аппетит пациента ухудшается, в результате чего он начинает резко терять вес.
- У взрослых пациентов недуг иногда осложняется воспалительными поражениями суставов, кожи и глаз.
- Возможно воспаление тканей печени и желчных протоков.
- Если имеет место образование свища в прямой кишке, то возможно появление болей в области заднего прохода, которые усиливаются во время физического напряжения или дефекации.
Чем опасна патология? Перечень возможных осложнений
Чем опасна б олезнь Крона? Отзывы специалистов свидетельствуют о том, что патология хорошо поддается медикаментозному лечению в том случае, если была обнаружена на ранних стадиях развития. Тем не менее порой недуг приводит к развитию опасных осложнений. С их списком стоит ознакомиться:
- Воспалительный процесс порой распространяется на большие участки, проникает в подслизистые оболочки и мышечные слои, что приводит к образованию язв и рубцов на внутренней поверхности кишечника.
- Недуг приводит к отеку слизистых оболочек, в результате чего просвет кишечника сужается, а иногда и закрывается полностью. Так развивается кишечная непроходимость — пища перестает продвигаться по пищеварительному тракту. Иногда пациентам в подобном состоянии требуется экстренная операция.
- Как уже упоминалось, воспалительный и язвенный процесс нередко распространяется на более глубокие слои кишечника. Повреждение мышечного слоя нередко приводит к образованию свищей — каналов, которые соединяют полость пищеварительного тракта с другими близлежащими органами.
- В наиболее тяжелых случаях изъязвление тканей приводит к прободению кишечной стенки, что сопровождается массивным кровотечением. Кроме того, при перфорации каловые массы попадают в брюшную полость, что приводит к воспалению.
- Недуг порой сопровождается образованием анальной трещины, которую нужно лечить. Дело в том, что появление подобных повреждений сопровождается сильной болью. Трещина также может быть воротами для бактериальной инфекции.
- Болезнь Крона у взрослых пациентов (старше 50 лет) повышает риск развития рака кишечника, в частности прямой кишки. Именно поэтому людям с подобным диагнозом рекомендуют периодически сдавать анализы и проходить процедуру колоноскопии. Чем раньше будет диагностирована онкологическая болезнь, тем больше шансов на успешное лечение.
- Боли в животе, диарея и прочие неприятные симптомы нередко приводят к снижению аппетита. Кроме того, порой нарушаются процессы усвоения питательных веществ в кишечнике. Все это может привести к резкому снижению веса, развитию анемии и авитаминозов.
- Стоит сказать, что лечение болезни Крона у взрослых и детей включает в себя прием препаратов, которые в той или иной мере угнетают активность иммунной системы. Именно поэтому пациенты более подвержены различным инфекционным заболеваниям. Кроме того, повышается риск развития некоторых онкологических патологий, например рака кожи или лимфомы.
Диагностические мероприятия
Сразу же стоит сказать, что патологию нельзя диагностировать на основе общего осмотра и даже лабораторных анализов. Болезнь Крона сопровождается слишком неспецифическими симптомами. Нарушения, возникающие на фоне патологии, могут свидетельствовать о самых разнообразных заболеваниях.
Инструментальная диагностика болезни Крона включает в себя несколько процедур:
- Обязательно проводится колоноскопия. С помощью специального оптического оборудования врач осматривает слизистых оболочки толстого кишечника. Если были обнаружены участки воспаления, то одновременно проводится биопсия.
- Гастродуоденоскопия — диагностическая процедура, во время которой специалист может осмотреть внутренние поверхности пищевода, желудка и двенадцатиперстной кишки.
- Информативной является рентгенография с применением контрастных веществ. На снимках врач может увидеть сужение просвета кишки, определить наличие трещин и эрозий.
- Компьютерная томография проводится в том случае, если есть подозрение на образование абсцессов и некоторых других осложнений.
- С помощью ультразвукового оборудования специалист может выявить скопление свободной жидкости в брюшной полости (это распространенное осложнение, развивающееся на фоне болезни Крона).
- Проводится и электрогастроэнтерографическое исследование. Такая процедура помогает оценить моторную активность тех или иных отделов кишечника.
- Магнитно-резонансная томография с применением контраста помогает определить наличие свищей и увеличения лимфатических узлов, а также оценить степень повреждения слизистых оболочек кишечника.
Медикаментозное лечение
Лечение болезни Крона обязательно должно быть комплексным. Сразу же стоит отметить, что медикаментозная терапия помогает лишь снизить активность воспалительного процесса, приостановить его распространение на соседние здоровые участки. Препараты помогают устранить симптомы и достичь ремиссии. А вот навсегда избавиться от недуга на сегодняшний день невозможно.
В первую очередь в схему лечения включают противовоспалительные средства:
- Если имеет место воспаление в тканях прямой кишки, то пациентам назначают аминосалицилаты, в частности «Сульфасалазин». В современной медицинской практике подобные лекарства используют лишь в случае крайней необходимости, так как подобная терапия сопряжена с массой осложнений.
- Более эффективными являются стероидные противовоспалительные лекарства, например препараты, в составе которых присутствует преднизолон. Такие средства помогают быстро снять воспаление и сопряженные с ним симптомы. Более эффективными считаются кортикостероиды нового поколения, в частности «Буденофальк». Стоит лишь отметить, что подобные препараты порой приводят к появлению массы побочных эффектов, поэтому терапия не может длиться дольше 3-4 месяцев. Как правило, этого времени достаточно для того, чтобы достичь нужного эффекта.
Обязательной часть лечения является прием иммуносупрессоров. Такие лекарства оказывают воздействие на иммунную систему, что эффективно в том случае, если недуг имеет аутоиммунное происхождение. Кстати, эти препараты иногда применяют для предотвращения рецидивов.
- При воспалительных заболеваниях кишечника чаще всего используются такие средства, как «Меркаптопурин» и «Азатиоприн». Стоит отметить, что длительная терапия чревата снижением резистентности организма к различного рода инфекциям — пациенты часто страдают от простуд, гриппа, ангин и т.д.
- Купировать симптомы болезни Крона позволяют и такие лекарства, как «Симзия», «Адалимумаб» и «Инфликсимаб».
- В качестве альтернативы порой используются такие препараты, как «Ревматрекс» и «Метотрексат». Данные лекарства предназначены для лечения ревматоидного артрита, псориаза и раковых заболеваний. Пациентам с болезнью Крона средство назначают в том случае, если другие препараты не оказывают нужного эффекта.
- Лекарства, в составе которых содержится циклоспорин и такролимус, применяются в том случае, если воспалительный процесс сопряжен с образованием свищей.
Если имеют место инфекционные осложнения, например абсцессы или свищи (согласно статистике это случается достаточно часто), то в схему лечения вводятся антибактериальные средства. Эффективными считаются такие препараты, как «Клион», «Ципрофлоксацин» и «Флагил».
Дополнительно пациентам назначают препараты, которые помогают справляться с симптомами и предупреждать развитие некоторых осложнений:
- Противодиарейные лекарства, в частности «Имодиум», «Лоперамид», «Цитрусел» помогают справиться с постоянными поносами, а также нормализовать перистальтику кишечника. Это положительно сказывается на самочувствии пациента, дает ему возможность вести нормальную жизнь, налаживать социальные контакты.
- Для снятия болей и спазмов применяются обезболивающие лекарства. Анальгетики в данном случае должен подбирать лечащий врач, так как далеко не все препараты этой группы являются безопасными при болезни Крона.
- Если у пациента снижается уровень гемоглобина, то врач вводит в схему лечения препараты железа. Такие средства помогают предотвратить развитие анемии, которая нередко развивается на фоне болезни Крона.
- Данная патология нередко приводит к развитию В12-дефицитной анемии. Именно поэтому пациентам периодически назначают инъекции витамина В12.
- Терапия воспаления предусматривает прием гормональных препаратов. Такие лекарства негативно сказываются на состоянии опорно-двигательного аппарата и нередко приводят к развитию остеопороза. Именно поэтому с целью профилактики пациенты периодически принимают препараты кальция и растворы, содержащие витамин Д.
- Не помешает прием пре- и пробиотиков, которые помогают восстановить полезную микрофлору (болезнь Крона, равно как и антибактериальная терапия, нередко ведут к развитию дисбактериоза).
Диета при заболевании

Диета при болезни Крона крайне важна, ведь на фоне воспаления нарушаются процессы пищеварения. Очень важно насытить организм полезными веществами и энергетическими субстратами, при этом не создавая нагрузок на кишечник.
В первую очередь врач рекомендует пациенту завести дневник питания. Если после употребления определенного продукта состояние человека резко ухудшается, то это стоит записать. Таким образом пациент может сформировать максимально безопасный рацион.
Кроме того, врачи дают и некоторые общие рекомендации:
- стоит отказаться от выпечки и мучного или же свести их потребление к минимуму;
- противопоказаны также алкоголь, пряности и острые блюда;
- включить в рацион продукты с небольшим содержанием жиров;
- блюда лучше варить или готовить на пару;
- нужно отказаться от слишком горячей или холодной пищи, так как она раздражает слизистые оболочки пищеварительного тракта;
- под запретом грибы, сырые овощи и фрукты, консервы, соленья, полуфабрикаты, грибы, бобовые, кислые соки, газированные напитки, кофе, шоколад;
- в меню лучше ввести слизистые каши, некрепкие бульоны, овощные супы, кисломолочные продукты.
Когда необходимо хирургическое вмешательство?
Если медикаментозное лечение болезни Крона неэффективно, то пациенту могут порекомендовать оперативное вмешательство. Суть его в следующем: врач удаляет поврежденный участок кишечника, после чего накладывает анастомоз, соединяя здоровые участки пищеварительного тракта. Безусловно, такая процедура дает положительный результат, но он временный. Операция, увы, не позволяет избавиться от болезни Крона. Язвенный/воспалительный процесс начинается на здоровых участках.
Кроме того, хирургическое вмешательство показано при наличии осложнений, в частности при образовании свищей или абсцессов. Как свидетельствует статистика, практически каждый пациент с данной патологией хотя бы раз в жизни переносит операцию на кишечнике.
Болезнь Крона: рекомендации и профилактические мероприятия
К сожалению, специфических профилактических средств не существует, равно как и препаратов, способных полностью излечить недуг. Тем не менее, соблюдая некоторые правила, можно снизить риск развития такой патологии, как болезнь Крона, а также уменьшить количество рецидивов при уже имеющейся проблеме:
- Крайне важным является правильное, сбалансированное питание.
- Периодические людям рекомендуют принимать витаминные комплексы — это помогает нормализовать обмен веществ, укрепить иммунную систему.
- Человеку нужен полноценный сон, своевременный отдых, правильный режим работы.
- Важно избегать стрессов, так как именно на их фоне развиваются обострения. Специалисты также рекомендуют развивать стрессоустойчивость, например регулярно заниматься дыхательной гимнастикой, йогой и прочими подобными практиками.
- Крайне важно отказаться от алкоголя (или хотя бы свести его количество к минимуму) и курения.
- Не стоит забывать о физической активности. Регулярное выполнение легких упражнений помогает укрепить иммунную систему, нормализует работу кишечного тракта, повышает устойчивость к стрессам.
Соблюдение таких простых правил помогает снизить количество рецидивов. При своевременной диагностике, правильно проведенной терапии и коррекции питания прогнозы для пациентов благоприятные. Избавиться от недуга на сегодняшний день невозможно, но можно достичь длительной ремиссии.



























