Лейкоплакия полости рта - распространенное заболевание слизистой оболочки рта, которое может привести к серьезным осложнениям. Узнайте, как распознать эту опасную болезнь на ранней стадии и предотвратить нежелательные последствия.
Что такое лейкоплакия и какие бывают ее формы
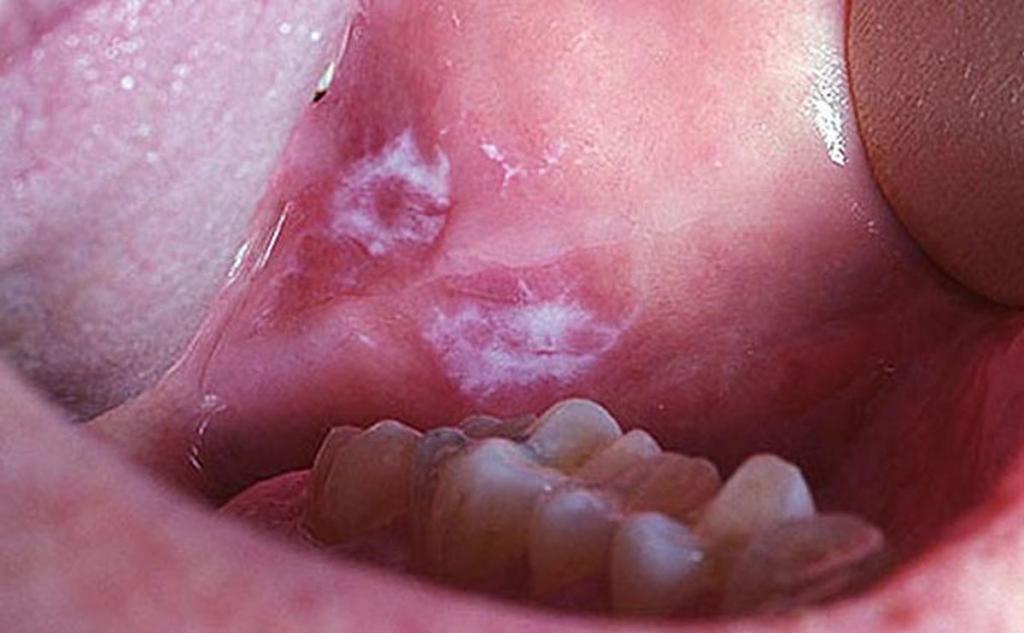
Лейкоплакия представляет собой очаговое утолщение слоев многослойного плоского эпителия слизистой оболочки рта. При этом заболевании нарушается процесс ороговения и слущивания отмерших клеток эпителия, из-за чего образуются белесоватые бляшки и чешуйки.
Различают несколько форм лейкоплакии:
- Плоская
- Веррукозная
- Эрозивная
Наиболее опасной с точки зрения возможной злокачественной трансформации является веррукозная форма, при которой наблюдается выраженная бугристость и шероховатость пораженных участков слизистой.
Причины возникновения лейкоплакии полости рта
Возникновение лейкоплакии связывают с действием следующих факторов:
- длительное курение
- употребление алкоголя
- хронические травмы слизистой (острые края зубов, некачественные протезы)
- воспалительные заболевания ротовой полости
- дефицит витамина А
- эндокринные нарушения
Также в развитии лейкоплакии могут играть роль генетические факторы.
Лейкоплакия: симптомы
Симптомы во многом зависят от формы и стадии заболевания. На ранних этапах часто отсутствуют какие-либо проявления, и лейкоплакию выявляют случайно при осмотре полости рта. Позднее появляются следующие признаки:
- белесоватые бляшки на слизистой щек, губ, красной каймы губ
- шероховатость и бугристость пораженных участков
- покраснение и отечность тканей вокруг очагов
- болезненность и кровоточивость при еде и чистке зубов
При подозрении на злокачественное перерождение лейкоплакии могут появляться эрозии, изъязвления, уплотнения в области бляшек.
Диагностика лейкоплакии полости рта
Для постановки диагноза используют следующие методы обследования:
- Визуальный осмотр ротовой полости
- Цитологическое исследование
- Гистологическое исследование биоптата
При подозрении на озлокачествление пораженного участка проводят дополнительные анализы для исключения рака.
| Метод | Задача обследования |
| Цитология | Выявление атипичных клеток |
| Гистология | Оценка степени дисплазии тканей |
Дифференциальный диагноз лейкоплакии
Для исключения других заболеваний со сходной клинической картиной необходим дифференциальный диагноз между лейкоплакией и:
- Кандидозным поражением слизистой оболочки рта
- Красным плоским лишаем
- Вторичным сифилисом
- Болезнью Боуэна
- Плоскоклеточным раком кожи
Дифференциальную диагностику проводят на основании данных анамнеза, клинической картины, а также результатов лабораторных и инструментальных исследований.
Роль стоматолога в диагностике лейкоплакии
Стоматолог играет ключевую роль в раннем выявлении лейкоплакии, поскольку именно он осматривает слизистую оболочку рта во время профилактических осмотров и лечения зубов.
При осмотре врач оценивает цвет, консистенцию, границы подозрительных участков, их локализацию. Это позволяет заподозрить лейкоплакию и направить пациента на дополнительное обследование.
Задачи гистологического исследования
Гистологическое изучение удаленного фрагмента ткани при биопсии решает следующие диагностические задачи:
- Оценка выраженности гиперкератоза и паракератоза
- Определение толщины эпителиального пласта
- Выявление дисплазии, атипии клеток
Особое внимание уделяют состоянию базального и шиповатого слоев эпителия, изменения в которых указывают на риск перерождения.
Лечение лейкоплакии полости рта
Лейкоплакии лечение подбирают индивидуально с учетом особенностей течения, распространенности процесса, результатов обследования и наличия сопутствующих заболеваний.
Основными направлениями терапии являются:
- Устранение факторов риска (отказ от курения и алкоголя, санация полости рта, лечение воспалительных заболеваний)
- При лейкоплакии лечение пораженных участков слизистой оболочки проводят с помощью лазера, радиоволновой терапии или хирургическим путем
- Назначение витаминотерапии, иммуномодулирующих и антиоксидантных препаратов
- Диспансерное наблюдение для мониторинга состояния и своевременного выявления рецидивов или осложнений
При дисплазии высокой степени или подозрении на рак проводят дополнительное обследование и лечение у онколога.
Своевременное обращение к врачу и адекватная терапия в большинстве случаев приводят к полному выздоровлению. Однако риск рецидива лейкоплакии сохраняется, особенно на фоне воздействия повреждающих факторов.
Показания для хирургического лечения
К показаниям для хирургического иссечения очагов лейкоплакии относят:
- Выраженная клиническая картина
- Обнаружение клеточной атипии
- Веррукозная и эрозивная формы
- Рецидивирующее течение
Операцию выполняют под местной анестезией, удаляя всю глубину пораженных тканей. Затем проводят гистологическое исследование.
Реабилитация после лечения лейкоплакии
Для восстановления слизистой оболочки рта и профилактики рецидивов рекомендуется:
- Полноценное питание, обогащенное витаминами А, Е, С
- Отказ от вредных привычек
- Гигиена ротовой полости
- Курсы витаминотерапии и иммуномодуляторов
- Физиотерапевтическое лечение
Реабилитация после хирургического лечения
После проведения операции по поводу лейкоплакии назначают комплекс реабилитационных мероприятий:
- Антибактериальная терапия для профилактики инфицирования раны
- Обезболивающие препараты
- Полоскания рта отварами ромашки, календулы
- Местное применение репарантов и эпителизантов
- Лечебное питание
После заживления раны назначают физиотерапию, витаминотерапию, иммуномодуляторы для профилактики рецидива заболевания.
Психологическая реабилитация
Поскольку лейкоплакия и ее лечение могут негативно сказываться на психоэмоциональном состоянии, важную роль играет психологическая реабилитация:
- Психотерапевтические беседы
- Обучение методам релаксации и снятия стресса
- Поддерживающая терапия
- Когнитивно-поведенческая терапия
Это помогает пациентам адаптироваться к заболеванию, справиться с возможными психологическими проблемами.
Профилактика лейкоплакии полости рта
Чтобы снизить риск развития лейкоплакии, рекомендуется:
- Отказаться от курения и злоупотребления алкоголем
- Использовать индивидуальные средства гигиены (зубная щетка, паста, нити)
- Регулярно посещать стоматолога, устранять острые края зубов
- Лечить хронические воспалительные заболевания ротовой полости
- Избегать травмирования слизистой оболочки острой, горячей и кислой пищей
- Принимать витамины и микроэлементы
Диспансерное наблюдение
Пациенты с лейкоплакией должны находиться под регулярным наблюдением врача-стоматолога каждые 3-6 месяцев. Контрольные осмотры необходимы для:
- Мониторинга состояния очагов лейкоплакии, их динамики
- Своевременного выявления признаков злокачественного перерождения
- Коррекции проводимого лечения при рецидивах
При ухудшении течения заболевания, подозрительных изменениях в очагах поражения показана дополнительная диагностика и консультация онколога.
Осложнения лейкоплакии полости рта
Основные опасности, которые несет лейкоплакия:
- Малигнизация (перерождение в рак)
- Рецидивы после лечения
- Инфицирование очагов лейкоплакии с развитием язв и некроза тканей
- Кровотечение из эрозированных участков
Частота злокачественной трансформации лейкоплакии, по разным данным, составляет от 5 до 20%. Наибольший риск отмечается при веррукозной и эрозивной формах.
Прогноз при лейкоплакии полости рта
При адекватном лечении и регулярном диспансерном наблюдении прогноз у пациентов с лейкоплакией благоприятный. Однако следует помнить о склонности этого заболевания к рецидивированию и озлокачествлению.
Своевременное выявление и лечение предраковых состояний в 95% случаев предотвращает развитие рака. Поэтому так важно не запускать болезнь и обращаться к врачу при любых подозрительных изменениях со стороны слизистой оболочки рта.
Современные методы лечения лейкоплакии
На сегодняшний день в арсенале врачей имеются эффективные малоинвазивные методики для лечения лейкоплакии:
- Лазерная деструкция. Позволяет удалить пораженные ткани с минимальной травматизацией здоровых участков.
- Фотодинамическая терапия с использованием специальных фотосенсибилизаторов. Оказывает направленное разрушающее действие на патологически измененные клетки.
- Криодеструкция жидким азотом. Применяют при небольших поверхностных очагах поражения.
Эти методы позволяют свести к минимуму травматичность вмешательства и риск осложнений, обеспечивая при этом высокую эффективность.
Новые лекарственные препараты
Перспективным направлением является применение таргетных препаратов, которые блокируют патологические процессы в клетках на молекулярном уровне. К примеру, ингибиторы EGFR предотвращают неконтролируемый рост и деление клеток при дисплазии и на ранних стадиях рака.
Также ведутся испытания лекарств на основе антител к факторам роста (Cetuximab, Nimotuzumab), которые могут применяться для лечения предраковых заболеваний слизистой оболочки рта.
Роль иммунитета в развитии лейкоплакии
Согласно современным представлениям, лейкоплакия возникает при нарушении иммунного контроля за состоянием тканей. Избыточный рост и ороговение клеток происходит из-за ослабления противоопухолевого иммунитета.
Поэтому в терапии лейкоплакии важное место занимают иммуномодулирующие и иммуностимулирующие средства. Они повышают активность клеток-киллеров, макрофагов и других факторов неспецифической защиты организма.
Перспективы лечения в будущем
В ближайшее время появятся новые таргетные препараты для лечения предраковых заболеваний на основе моноклональных антител, РНК-интерференции и других высокотехнологичных подходов.
Кроме того, разрабатываются методы аутотранплантации клеток слизистой или выращивания ее заменителей с помощью биотехнологий. Это позволит проводить радикальное хирургическое лечение распространенной лейкоплакии без риска для жизненно важных функций (речи, глотания).
Лейкоплакия и качество жизни
Несмотря на доброкачественный характер, лейкоплакия существенно ухудшает качество жизни пациентов. Заболевание и его осложнения приводят к следующим проблемам:
- Болевые ощущения при приеме пищи
- Дискомфорт при разговоре и жевании
- Косметический дефект
- Нарушение вкусовой чувствительности
- Снижение самооценки
Поэтому важны реабилитационные мероприятия, психологическая поддержка, а также диспансерное наблюдение после лечения.
Образ жизни при лейкоплакии
Больным лейкоплакией рекомендуется придерживаться следующих правил образа жизни:
- Исключить курение и алкоголь
- Соблюдать гигиену ротовой полости
- Полноценно питаться, есть больше овощей и фруктов
- Избегать стрессов и переутомления
Соблюдение этих несложных рекомендаций в сочетании с регулярным наблюдением у врача способствует нормализации самочувствия и снижает риск обострений и осложнений лейкоплакии.