Цвет мочи может многое рассказать о состоянии здоровья. Давайте разберемся, почему моча иногда теряет свой нормальный оттенок и становится бесцветной.
Физиология мочеобразования
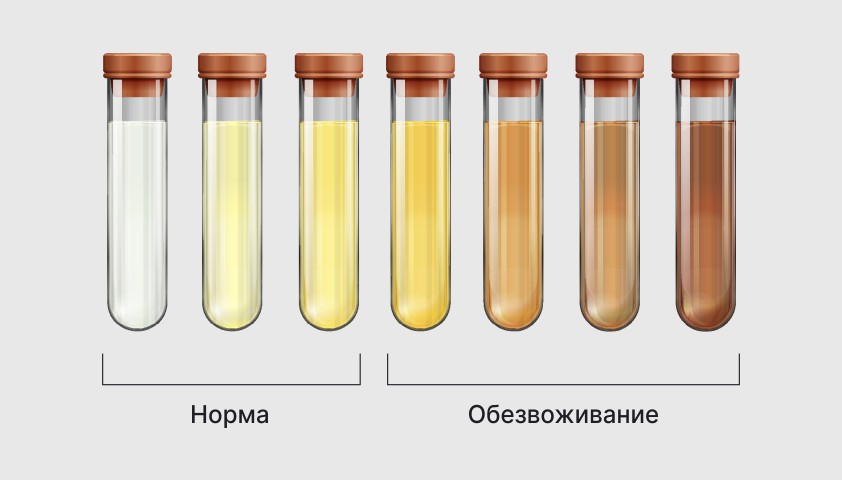
В норме цвет мочи варьируется от бледно-желтого до янтарного и зависит от концентрации пигментов и продуктов распада крови. Основные из них:
- Уробилин - желчный пигмент, придает желтый оттенок
- Урохром - продукт распада гемоглобина, окрашивает в оранжевый/коричневый цвет
Также на интенсивность окраски влияет питьевой режим. При употреблении большого количества жидкости происходит разведение мочи, и она становится более бледной.
Образование мочи происходит в почках посредством двух процессов:
- Фильтрация - из крови в первичную мочу попадают все компоненты плазмы, кроме белков
- Реабсорбция - обратное всасывание воды, глюкозы, аминокислот, солей и др. веществ в кровь
Нарушения любого из этих процессов могут привести к отклонениям состава и цвета мочи.
Нормальные вариации цвета мочи
Бесцветная моча не всегда указывает на патологию. Рассмотрим ситуации, когда это вариант нормы:
- Прием диуретиков или обильное питье
- Употребление продуктов, меняющих цвет мочи - свекла, морковь
- Прием некоторых лекарств - хинина, амитриптилина
- Физиологическое состояние беременности
Однако если моча постоянно остается бесцветной и это не связано с перечисленными причинами, следует обратиться к врачу.
Причина № 1 - заболевания почек
В числе наиболее частых причин обесцвечивания мочи при хронических заболеваниях почек можно выделить:
- Хронический пиелонефрит
- Гломерулонефрит
- Мочекаменная болезнь
Эти состояния характеризуются воспалением и нарушением функции почечных клубочков, канальцев, лоханок. Как следствие страдают процессы фильтрации и реабсорбции, изменяется баланс компонентов мочи.
Дополнительные симптомы, требующие обращения к врачу:
- Боли в пояснице
- Повышение температуры тела
- Отеки на ногах
Для постановки точного диагноза и подбора лечения необходимо сдать следующие анализы:
- Общий анализ мочи
- Общий анализ крови
- Биохимический анализ крови (креатинин, мочевина)
- УЗИ почек
- При необходимости - пробы по Зимницкому, нефросцинтиграфия
Причина №2 - эндокринные нарушения
К числу эндокринных заболеваний, которые нередко сопровождаются изменением цвета мочи, относятся:
- Сахарный диабет
- Тиреотоксикоз и гипотиреоз
- Феохромоцитома
- Гиперкортицизм
Эти состояния характеризуются нарушением выработки гормонов эндокринными железами - поджелудочной, щитовидной, надпочечниками, гипофизом.
Как следствие развивается дисбаланс водно-солевого, жирового, белкового обмена. Страдает работа всех органов, включая почки. Происходят сдвиги кислотно-щелочного баланса мочи, что сказывается на ее цвете.
Типичные жалобы при эндокринной патологии:
- Сухость во рту
- Жажда
- Частое мочеиспускание
- Слабость
- Потливость
- Тахикардия или брадикардия
При подозрении на эндокринные нарушения показана консультация эндокринолога. В комплекс обследования входят:
- Анализ крови на гормоны
- УЗИ органов эндокринной системы
- При необходимости - КТ, МРТ, сцинтиграфия
Таким образом, изменение цвета и прозрачности мочи может быть обусловлено множеством причин: от физиологических состояний до серьезных заболеваний. При появлении дополнительных тревожных симптомов следует срочно обратиться к врачу для обследования.
Причина № 3 - инфекции мочевыводящих путей
Инфекции мочевыделительной системы часто сопровождаются изменением цветности и прозрачности мочи. К ним относятся:
- Цистит
- Пиелонефрит
- Уретрит
Возбудителями в большинстве случаев являются условно-патогенные микроорганизмы, обитающие в кишечнике - кишечная палочка, протей, энтерококки, клебсиеллы.
Они попадают в мочевыводящие пути:
- Восходящим путем при нарушении гигиены
- Гематогенно из других очагов инфекции
- Через мочеиспускательный канал при половых контактах
Для инфекций МВП характерно:
- Боли и жжение при мочеиспускании
- Частые позывы
- Лихорадка
- Мутная или бесцветная моча
Другие возможные причины
Кроме перечисленных заболеваний почек и инфекций, причиной изменения цвета мочи могут быть:
- Опухолевые процессы органов малого таза и брюшной полости
- Кровотечения различной локализации
- Травмы и ранения
- Аутоиммунные заболевания
В этих случаях также отмечается болевой синдром, слабость, изнеможение. Могут появляться примеси крови в моче, что придает ей розоватый или красноватый оттенок.
При подозрении на перечисленные состояния требуется срочное обследование.
Алгоритм действий
Если Вы заметили, что моча приобрела бесцветный оттенок, рекомендуется:
- Оценить дополнительные симптомы
- Вести дневник с фиксацией всех проявлений
- Обратиться к терапевту, урологу, нефрологу
- Сдать анализ мочи, УЗИ почек, клинический и биохимический анализ крови
- При необходимости - дополнительные исследования: пробы по Зимницкому, цистоскопия, КТ, МРТ
Своевременная диагностика и лечение помогут избежать осложнений и сохранить здоровье почек.
Клинический случай - хронический пиелонефрит
Пациентка С., 32 года, обратилась с жалобами на постоянные тянущие боли в поясничной области, повышенную утомляемость. Отмечает учащенное мочеиспускание до 10-12 раз в сутки. Моча стала бесцветной, прозрачной.
Из анамнеза: 2 года назад перенесла острую респираторную вирусную инфекцию с лихорадкой. С того момента стала отмечать рецидивирующие эпизоды цистита.
При обследовании выявлено:
- Лейкоцитурия, бактериурия в анализе мочи
- УЗИ: утолщение стенки лоханок, расширение чашечно-лоханочной системы
- СКФ снижена
На основании симптомов и обследования установлен диагноз хронического бактериального пиелонефрита в стадии обострения. Рекомендовано:
Лечение при пиелонефрите:
- Антибактериальная терапия под контролем анализов мочи
- Инфузионная терапия
- Фитотерапия
- Диета с ограничением соли и острой пищи
На фоне лечения состояние улучшилось, боли прошли, лейкоцитурия купирована, цвет мочи нормализовался.
Профилактика обострений пиелонефрита
Чтобы предотвратить рецидивы пиелонефрита и избежать осложнений, пациентке были даны следующие рекомендации:
-
Соблюдать питьевой режим. Потребление не менее 1,5-2 л жидкости в сутки способствует очищению мочевыделительной системы.
-
Контролировать ОАМ. 1 раз в месяц сдавать общий анализ мочи для мониторинга активности воспалительного процесса.
-
Придерживаться рекомендованной диеты. Исключить острую, соленую, жареную пищу. Употреблять больше ягод, фруктов, овощей.
-
Принимать уросептики при необходимости. Препараты на основе расторопши, клюквы и др. по назначению врача в целях профилактики.
Диспансерное наблюдение
Поскольку у пациентки имеется хроническое заболевание почек со снижением их функции, ей показано динамическое наблюдение нефролога 2 раза в год.
Это необходимо для:
- Контроля активности воспалительного процесса
- Коррекции терапии
- Предупреждения прогрессирования заболевания
Прогноз при хроническом пиелонефрите
Прогноз при хроническом пиелонефрите зависит от следующих факторов:
- Своевременная диагностика и лечение. Начало терапии на ранних стадиях заболевания увеличивает шансы на выздоровление и сохранение функции почек.
- Приверженность лечению. Пациент должен неукоснительно соблюдать все рекомендации врача для стабилизации состояния.
- Отсутствие осложнений. При развитии пиелонефрита на фоне камней в почках, стриктур мочеточников, опухолевых процессов - прогноз ухудшается.
Возможные осложнения
К осложнениям хронического пиелонефрита относят:
- Мочекаменная болезнь
- Гидронефроз
- Пиелонефритическая почечная недостаточность
- Артериальная гипертензия
Своевременная диагностика осложнений имеет принципиальное значение для выбора подходов к лечению, улучшения прогноза для пациента.


























