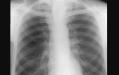
Вирусная пневмония - одно из самых распространенных и опасных заболеваний дыхательной системы. Эта болезнь ежегодно уносит тысячи жизней во всем мире. Хотя сегодня существуют эффективные методы лечения, вирусная пневмония по-прежнему остается серьезной угрозой. В этой статье мы разберем, что представляет собой эта опасная инфекция, ее симптомы, методы диагностики и лечения. Также узнаете, как уберечь себя и близких от заболевания.
Что такое вирусная пневмония и почему она опасна?
Пневмония - это воспаление легких, при котором поражаются альвеолы и мелкие бронхи. Причиной заболевания могут стать как бактерии, так и вирусы.
Вирусная пневмония возникает при поражении легких вирусами гриппа, аденовирусами, риновирусами и другими возбудителями острых респираторных инфекций. Чаще всего провоцирующим фактором становится ослабление иммунитета.
По данным ВОЗ, вирусная пневмония является причиной около 45% смертей от всех острых респираторных инфекций. Ежегодно в мире регистрируется до 45 млн случаев заболевания, из которых около 4 млн заканчиваются летально.
Высокая опасность вирусной пневмонии обусловлена следующими факторами:
- Быстрое распространение вирусов и их способность мутировать, что затрудняет создание вакцин.
- Легкость заражения вирусными инфекциями при контактах в закрытых помещениях.
- Тяжелое поражение легких с развитием дыхательной недостаточности.
- Возможность присоединения бактериальных инфекций, усугубляющих течение.
Опасность вирусной пневмонии связана с тем, что вирус проникает в клетки легких и нарушает их работу. Это приводит к воспалению, отеку легочной ткани, скоплению жидкости в альвеолах и резкому нарушению газообмена. Без своевременного лечения заболевание может привести к летальному исходу.
Какие вирусы вызывают пневмонию?
Чаще всего причиной вирусной пневмонии становятся следующие возбудители:
- Вирусы гриппа (типов А и В) являются одной из основных причин заболевания. Грипп опасен высокой легкостью заражения и способностью вируса мутировать.
- Респираторно-синцитиальный вирус поражает все отделы дыхательных путей и обладает иммунодепрессивным эффектом.
- Риновирусы и коронавирусы также часто становятся причиной вирусной пневмонии.
Реже заболевание вызывают вирус парагриппа, аденовирусы, вирус кори, цитомегаловирус и другие возбудители. В последние годы активно циркулируют новые разновидности коронавируса SARS-CoV-2, вызывающие вирусную пневмонию COVID-19.
Заражение чаще происходит воздушно-капельным путем при вдыхании инфицированных частиц слюны и мокроты. Риск передачи возбудителей резко возрастает в закрытых помещениях с большим скоплением людей.
Кто входит в группу риска?
Согласно статистике, наибольшему риску тяжелого течения и осложнений подвержены:
- Дети до 5 лет.
- Люди старше 65 лет.
- Лица с хроническими заболеваниями легких, сердца, сахарным диабетом.
- Пациенты с ослабленным иммунитетом.
- Беременные женщины.
- Люди, употребляющие алкоголь и наркотики.
Пожилые люди составляют группу максимального риска. Для них смертность от вирусной пневмонии достигает 20%. В то же время заболевание опасно и для лиц трудоспособного возраста при наличии хронических заболеваний.
Какие симптомы должны насторожить?
Типичными проявлениями вирусной пневмонии являются:
- Высокая температура тела (38-40 градусов).
- Кашель вначале сухой, затем с отделением мокроты.
- Одышка, чувство нехватки воздуха.
- Боли в грудной клетке.
- Слабость, недомогание, головные боли.
- Учащенное сердцебиение.
У детей могут наблюдаться рвота и диарея. У пожилых людей течение часто стертое, с невысокой температурой.
Тревожными симптомами являются:
- Резкая одышка, особенно при минимальной физической нагрузке.
- Цианоз (синюшность) губ и кожных покровов.
- Артериальная гипотония.
- Нарастающая слабость и адинамия.
При появлении таких признаков необходима срочная госпитализация, так как высок риск развития острой дыхательной недостаточности.
Лечение вирусной пневмонии в стационаре и дома
Для лечения вирусной пневмонии применяют:
- Противовирусные препараты (осельтамивир, амантадин, ацикловир).
- Антибиотики при присоединении бактериальной инфекции.
- Жаропонижающие средства (парацетамол).
- Муколитики для разжижения мокроты.
- Увлажненный кислород через носовые канюли.
При легком течении возможно лечение в домашних условиях. Обязательна изоляция больного в отдельной комнате. Рекомендуется обильное питье и полноценный отдых.
Госпитализация показана при тяжелом течении, выраженной одышке, нарушении сознания, нестабильных показателях гемодинамики. В стационаре больной получает кислород, инфузионную терапию, противовоспалительные и антикоагулянтные препараты.
Продолжительность лечения вирусной пневмонии обычно составляет от 2 до 3 недель. Полное выздоровление наступает в среднем через 1-1,5 месяца. После выписки рекомендуется проведение реабилитационных мероприятий.
Этапы развития заболевания в организме
Вирус попадает в организм воздушно-капельным путем и проникает через дыхательные пути в легкие. Далее развиваются следующие этапы:
- Вирус внедряется в клетки эпителия бронхов и размножается в них.
- Происходит повреждение и гибель клеток эпителия, нарушается местный иммунитет.
- Возникает воспаление бронхов, повышается их проницаемость.
- Развивается отек легочной ткани, затрудняется поступление воздуха в альвеолы.
- Жидкость и клетки крови заполняют альвеолы, резко нарушается газообмен.
Таким образом, дыхательная функция легких постепенно угнетается. Без адекватной терапии происходит прогрессирование дыхательной недостаточности.
Какие анализы и обследования необходимы?
Диагностика вирусной пневмонии включает:
- Общий анализ крови.
- Биохимический анализ крови.
- Общий анализ мочи.
- Пульсоксиметрия.
- Рентгенография или КТ органов грудной клетки.
- Мазки из зева и носа на вирусы.
Также могут понадобиться:
- Посев мокроты на флору и чувствительность к антибиотикам.
- ЭКГ, ЭХО-КГ.
- Коагулограмма.
Критерии для экстренной госпитализации:
- Выраженная одышка.
- Частота дыхания > 30/мин.
- Сатурация крови < 90%.
- Артериальная гипотония.
- Нарушение сознания.
Как избежать опасных осложнений?
Возможные осложнения вирусной пневмонии:
- Дыхательная недостаточность.
- Сепсис.
- Тромбоэмболические осложнения.
- Отек мозга.
- Острая почечная недостаточность.
Для их профилактики необходимо:
- Своевременное обращение за медицинской помощью.
- Соблюдение рекомендаций врача.
- Прием препаратов, улучшающих микроциркуляцию.
- Профилактика тромбозов.
При ухудшении состояния следует немедленно вызвать скорую помощь для экстренной госпитализации.

Прогноз и профилактика вирусной пневмонии
При своевременном обращении за медицинской помощью и адекватном лечении прогноз вирусной пневмонии в целом благоприятный. Летальность составляет:
- У амбулаторных больных - 1-5%.
- У госпитализированных - 5-10%.
- У лиц старше 65 лет - до 20%.
Для профилактики рекомендованы:
- Ежегодная вакцинация от гриппа.
- Вакцинация от пневмококковой инфекции.
- Закаливание и здоровый образ жизни.
- Отказ от курения.
- Избегание контактов с больными людьми.
Таким образом, соблюдение простых профилактических мер значительно снижает риск развития вирусной пневмонии и тяжесть ее течения в случае заболевания.
Особенности COVID-19
В последние годы широкое распространение получил новый коронавирус SARS-CoV-2, вызывающий атипичную пневмонию COVID-19. Для нее характерны следующие особенности:
- Заболевание часто начинается постепенно с невысокой температуры.
- Возможны нарушения со стороны ЖКТ (тошнота, рвота, диарея).
- Развивается острый респираторный дистресс-синдром.
- Характерны тромбоэмболические осложнения.
При COVID-19 также отмечается потеря обоняния и вкуса, сухой кашель, слабость и миалгии. Важную роль в течении играет выраженный иммунный ответ.
Лечение COVID-19
Для лечения COVID-19 применяют:
- Противовирусные препараты (ремдесивир, фавипиравир).
- Ингибиторы протеаз (лопинавир/ритонавир).
- Плазму реконвалесцентов.
- Глюкокортикостероиды.
- Антикоагулянты.
При кислородной зависимости показана неинвазивная или инвазивная ИВЛ. Вакцинация остается основным методом профилактики COVID-19.
COVID-19 и беременность
COVID-19 представляет повышенную опасность для беременных. Риски:
- Тяжелое течение пневмонии.
- Преждевременные роды.
- Задержка внутриутробного развития плода.
В связи с этим беременным следует соблюдать все меры профилактики COVID-19. При заболевании необходима госпитализация и лечение под наблюдением врачей.
Постковидный синдром
У части пациентов, перенесших COVID-19, развивается постковидный синдром — комплекс расстройств после выздоровления. Он включает:
- Хроническую усталость.
- Тахикардию, одышку.
- Нейрокогнитивные нарушения.
- Психоэмоциональные расстройства.
Для предупреждения постковидного синдрома важно своевременное выявление осложнений COVID-19 и их лечение.
Новые методы лечения вирусных пневмоний
Перспективными направлениями лечения вирусных пневмоний являются:
- Разработка новых противовирусных препаратов.
- Применение стволовых клеток.
- Использование препаратов на основе моноклональных антител.
- Генная терапия для повышения активности собственных интерферонов.
В будущем эти методы позволят значительно снизить летальность от вирусных пневмоний и ускорить выздоровление пациентов.