В связи с усовершенствованием технологического оснащения медицинских лабораторий и автоматизацией многих процессов анализа биоматериала роль субъективного фактора в получении результата значительно снизилась. Однако качество забора, транспортировки и хранения материала по-прежнему зависят от точности соблюдения методик. Ошибки на преаналитическом этапе сильно искажают результаты лабораторной диагностики. Поэтому контроль качества его проведения является важнейшей задачей современной медицины.
Основные этапы лабораторной диагностики
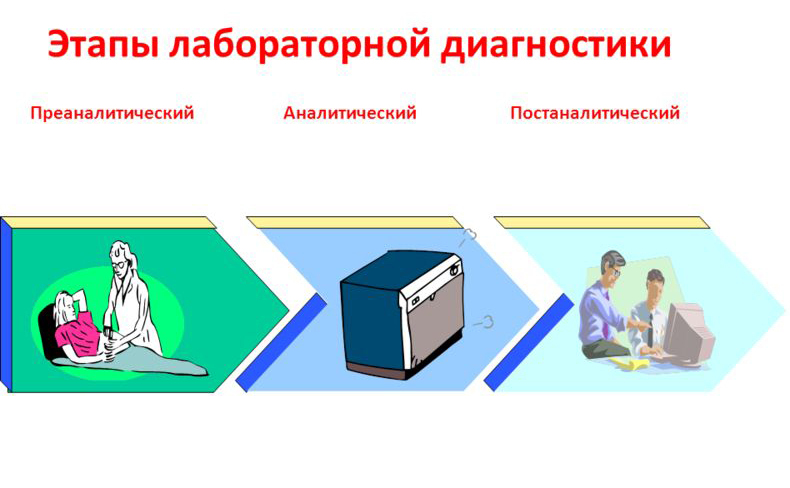
В лабораторной диагностике выделяют 3 основных этапа:
- преаналитический — период, предшествующий непосредственному исследованию образца;
- аналитический — лабораторный анализ биоматериала в соответствии с назначением;
- постаналитический — оценка и систематизация полученных данных.
Первый и третий этапы имеют две фазы — лабораторную и внелабораторную, тогда как вторая часть диагностики осуществляется только внутри лаборатории.
Преаналитический этап объединяет все процессы, которые предшествуют попаданию биологического образца КДЛ на исследование. В эту группу входят врачебное назначение, подготовка пациента к анализу и забор биоматериала с его последующей маркировкой и транспортировкой в клиническую лабораторию. Между регистрацией образца и его отправкой на анализ проходит кратковременный период хранения, условия которого должны быть строго соблюдены для получения точного результата.
Аналитический этап представляет собой совокупность манипуляций, осуществляемых с образцами биоматериала для их исследования и определения параметров в соответствии с типом назначенного анализа.
Постаналитический этап объединяет 2 стадии:
- систематизированную оценку и проверку достоверности полученных результатов (лабораторная фаза);
- обработку полученной информации клиницистом (внелабораторная фаза).
Клиницист соотносит результаты анализа с данными других исследований, анамнеза и личных наблюдений, после чего делает вывод о физиологическом состоянии организма пациента.
Характеристика и значение долабораторного этапа в клинической диагностике
Как уже было отмечено выше, преаналитический этап клинической лабораторной диагностики включает две фазы:
- Внелабораторную — объединяет мероприятия до попадания биоматериала в КДЛ, включая назначение анализа, забор и маркировку образцов, их хранение и транспортировку на исследование.
- Внутрилабораторную — осуществляется в пределах КДЛ и включает ряд манипуляций по обработке, идентификации и подготовке биоматериала к исследованию. Сюда также входит распределение маркированных проб и их соотношение с конкретными пациентами.
Лабораторная часть преаналитического этапа занимает 37,1 % времени всего исследования, что даже больше, чем на аналитической стадии. На внелабораторную фазу приходится 20,2 %.
В преаналитическом этапе лабораторных исследований выделяют такие основные ступени:
- прием пациента у врача и назначение анализов;
- оформление необходимой для анализа документации (бланка-заявки);
- инструктирование пациента о характере подготовки к анализу и особенностях сдачи материала;
- забор биоматериала (взятие проб);
- транспортировка в КДЛ;
- сдача проб в лабораторию;
- регистрация образцов;
- аналитическая и идентификационная обработка материала;
- подготовка образцов к соответствующему типу анализа.
Совокупность этих манипуляций занимает 60 % времени всего диагностического исследования. При этом на каждом из этапов могут произойти ошибки, приводящие к критическому искажению данных, получаемых в процессе аналитической стадии. В результате пациенту может быть поставлен неправильный диагноз или дано неверное назначение.
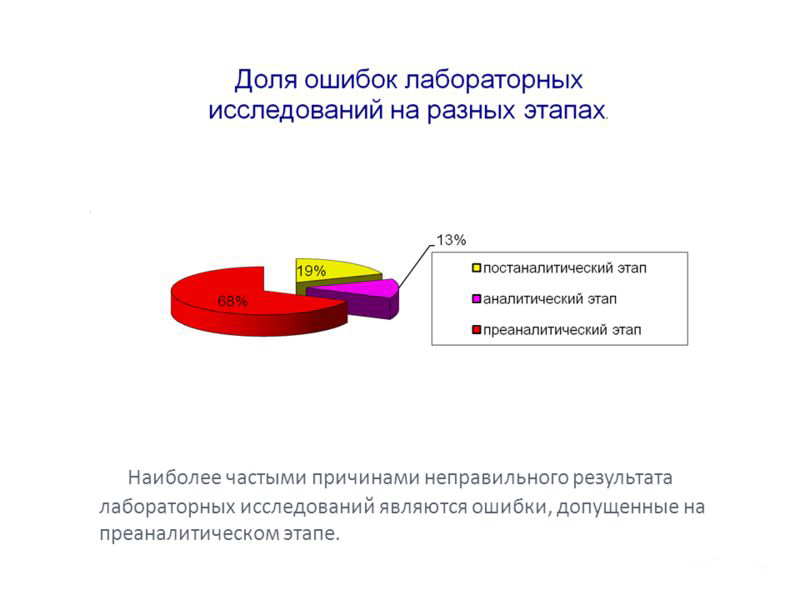
По статистике, от 46 до 70 % ошибок результатов анализов приходится именно на преаналитический этап лабораторных исследований, что, без сомнения, связано с преобладанием в процессе его реализации ручного труда.
Вариабельность результатов клинических исследований
Результаты аналитической стадии диагностики сами по себе не могут быть объективными, поскольку сильно зависят от множества факторов - от самых основных (пол, возраст) до условий осуществления каждого мини-этапа, предшествующего попаданию образца на исследование. Без учета всех этих факторов невозможно оценить истинное состояние организма пациента.
Изменчивость лабораторных данных под влиянием ряда внешних и внутренних условий, сопровождающих их получение, а также физиологических особенностей пациента называют внутрииндивидуальной вариацией.
На итоговые результаты лабораторной диагностики влияют:
- условия, в которых пациент находился до забора материала;
- методики и условия взятия анализа;
- первичная обработка и транспортировка образцов.
Все эти параметры называют факторами преаналитического этапа лабораторных исследований. Последние могут быть изменены, в отличие от неустранимых характеристик (пол, возраст, этническая принадлежность, наличие беременности и др.).
| Подготовка пациента |
|
| Забор биоматериала | Набор факторов зависит от типа биоматериала |
| Транспортировка |
|
| Пробоподготовка | Правильность осуществления мероприятий по сохранению стабильности аналитов или дополнительных процедур, подготавливающих пробу к анализу (для крови — центрифугирование, аликвотирование и отделение от осадка) |
| Хранение |
|
В большинстве случаев при оценке результатов клиницист не берет в расчет влияние преаналитических факторов и возможных ошибок, совершенных на этом этапе. Поэтому так важно, чтобы все стадии лабораторного исследования были строго подчинены стандарту.
Такой регламент содержится в соответствующем ГОСТе преаналитического этапа, а также во многочисленных методических рекомендациях и инструкциях для медперсонала, разработанных с учетом научных данных и специфики конкретного учреждения. Правильная квалифицированная организация процесса диагностики повышает качество исследований и минимизирует вероятность ошибок.
Основные ошибки первого этапа лабораторной диагностики
Выделяют 4 группы нарушений на преаналитическом этапе:
- ошибки в процессе подготовки к взятию материала;
- связанные с непосредственным взятием проб;
- ошибки обработки;
- ошибки транспортировки и хранения.
К первой группе нарушений относят:
- неверную подготовку пациента;
- пропуск теста;
- неверную маркировку емкостей для сбора биоматериала;
- неправильный выбор добавки, необходимой для стабилизации полученного образца (например, антикоагулянта);
Нарушения в процессе подготовки могут быть вызваны как некомпетентностью медперсонала, так и халатностью самого пациента.
Правила ведения преаналитического этапа направлены на предотвращение большинства ошибок. Кроме того, они приводят условия диагностики к единой схеме, что дает возможность объективно сравнивать результаты исследований друг с другом и с референсными интервалами (группами значений определенных показателей, соответствующих норме).
Упорядоченную организацию преаналитического этапа лабораторных исследований по установленной схеме называют стандартизацией. Последняя может иметь как общий, так и частный характер, учитывающий специфику работы и технического оснащения конкретного медицинского учреждения.
Стандартизация
Чтобы минимизировать внутрииндивидуальную вариацию лабораторных результатов, организация преаналитического этапа должна быть упорядочена и подчинена определенным нормативам.
В стандартизацию долабораторного этапа входят:
- правила назначения анализов (предназначены для лечащего врача);
- основные аспекты подготовки пациента к исследованию;
- инструкции по взятию биоматериала;
- правила подготовки проб, хранения и транспортировки клинического материала в лабораторию;
- идентификация проб.
Ввиду широкой специфики различных лечебных учреждений и КДЛ, единого стандарта, подробно регламентирующего их деятельность, не существует. По этой причине разработаны общие документы (международные и отечественные), содержащие универсальные требования к организации преаналитического этапа лабораторных исследований. Эти правила учитываются при составлении индивидуальных стандартов на уровне конкретных медицинских организаций.
Что такое контроль качества
Применительно к медицинской диагностике термин "качество" означает достоверность полученных результатов, что подразумевает максимально возможное исключение влияния вариативных факторов внутрииндивидуальной изменчивости и ошибок медперсонала.
Контролем качества лабораторных исследований называют совокупность мероприятий, направленных на подтверждение соответствия фактических данных диагностической информации объективным значениям, необходимым для правильной оценки состояния пациента. В более узком смысле это означает проверку каждого этапа на соответствие требованием стандарта. Контроль качества долабораторной стадии подразумевает установление соответствия каждой ступени процесса ГОСТу преаналитического этапа и другим документам, разработанным на частном уровне.
Наличие стандартов играет огромную роль в минимизации диагностических ошибок, но все же не может исключить субъективный фактор. В настоящее время контроль соблюдения правил преаналитического этапа лабораторных исследований представляет собой проблему, поскольку периодические внешние и внутренние проверки сложно назвать эффективными.
Тем не менее приближение технологии процесса к единой системе и внедрение более удобных для персонала способов работы с биоматериалом могут стать выходом из этой ситуации. Одним из таких нововведений стало использование вакуумных пробирок для сбора крови, которые пришли на замену шприцу.

В списке медицинских государственных стандартов можно выделить 2 основных документа, направленных на обеспечение качества преаналитического этапа:
- ГОСТ 53079 2 2008 (часть 2) — содержит руководство по управлению качеством всего процесса лабораторной диагностики.
- ГОСТ 53079 4 2008 (часть 4) — регламентирует непосредственно преаналитическую стадию.
Одним из ключевых аспектов контроля качества является координация между группами персонала, задействованного в разных стадиях лабораторной диагностики.
ГОСТ 5353079 4 2008 — обеспечение качества преаналитического этапа
Этот стандарт был разработан на базе двух Московских медицинских академий и законодательно утвержден в декабре 2008 года. Документ предназначен для использования всеми типами предприятий (как частных, так и государственных), связанных с оказанием медпомощи.
В данном ГОСТе содержатся основные правила преаналитического этапа лабораторных исследований, предназначенные для исключения или ограничения факторов вариабельности диагностики, препятствующих правильному отражению физиолого-биохимического состояния организма пациента.
В регламент стандарта входят:
- описание условий, которые должны соблюдаться пациентом при подготовке к анализу (содержатся в приложении А);
- правила и условия взятия биоматериала;
- требования к первичной обработке образцов;
- правила хранения и транспортировки биологического материала в КДЛ (клинико-диагностические лаборатории).
Требования по обращению с биоматериалом обязательно включают технику безопасности по работе с потенциально патогенными образцами.
ГОСТ преаналитического этапа лабораторных исследований подразумевает подробный инструктаж персонала медучреждения и информирование пациентов о правилах подготовки и проведения анализов. Согласно документу, процесс взятия и маркирования материала должен быть четко организован, а лаборатории снабжены всем необходимым оборудованием для забора, хранения и транспортировки проб.
Содержание ГОСТа преаналитического этапа лабораторных исследований основывается на обобщенных научных данных о влиянии физических, химических и биологических факторов на состояние клеточного и вещественного содержимого взятых у пациента материалов.
Сведения о стабильности компонентов биоматериала находятся в приложениях Б, В и Г, а данные о влиянии принятых накануне анализа лекарственных препаратов на результаты исследований — в приложении Д.
Правила преаналитического этапа клинических лабораторных исследований, указанные в ГОСТе, носят характер универсальных обобщающих рекомендаций и не являются полноценной методической рекомендацией для осуществления связанных с анализами процедур. Полноценная инструкция представляет собой совокупность медицинских знаний и навыков, согласованных со стандартом и особенностями организации диагностического процесса медицинского учреждения.
Требования к взятию биоматериала
Порция любого биоматериала, взятая для осуществления анализа, называется пробой или образцом, забор которого осуществляется согласно инструкциям с целью определения характеристик инспектируемого лота (пациента).
Для каждого типа анализа в ГОСТе указаны свои рекомендации, однако они носят обобщенный характер и не включают подробное описание технологии забора материала, которой четко должен следовать медицинский работник. Однако в документе перечислены требования к квалификации персонала, которые подразумевают хорошее знание методологии.
Особенности забора крови
По понятным причинам кровь является основном материалом для большинства лабораторных тестов. Забор может проводиться для исследования:
- собственно крови;
- сыворотки;
- плазмы.
Для анализа компонентов цельной крови чаще всего материал берут из вены. Такой способ идеально подходит, если необходимо определить гематологические и биохимические показатели, содержание гормонов, серологические и иммунологические характеристики. При необходимости исследовать плазму или сыворотку отделение нужных фракций производят не позже, чем через полтора часа после взятия крови.
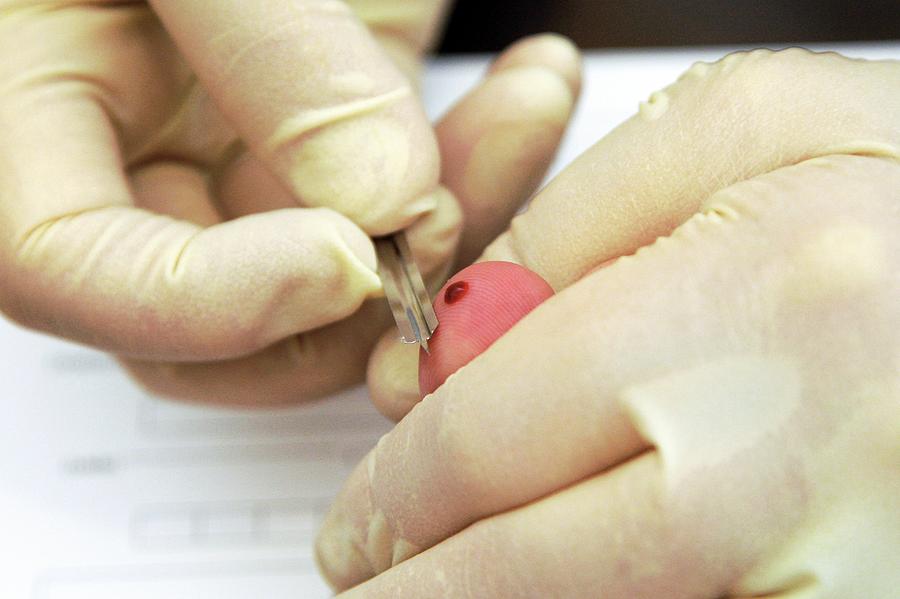
Для общего анализа кровь в основном берут из пальца (капиллярная). Такой вариант также показан при:
- ожоговом поражении большей части тела пациента;
- труднодоступности или слишком маленьком диаметре вен;
- высокой степени ожирения;
- выявленной предрасположенности к венозному тромбозу.
У новорожденных также показано брать материал из пальца.
Взятие материала из вены проводится с использованием вакуумных пробирок. Во время этой процедуры особо обращается внимание на длительность наложения жгута (не должна превышать двух минут).
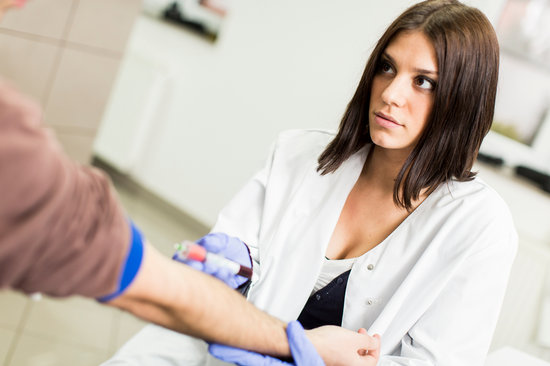
Требования к забору крови на преаналитическом этапе зависят от:
- типа назначенного исследования (биохимическое, гематологическое, микробиологическое, гормональное и др.);
- вида крови (артериальная, венозная или капиллярная);
- типа исследуемого образца (плазма, сыворотка, цельная кровь).
Эти параметры определяют емкость и материал используемых пробирок, объем требуемой крови и присутствие добавок (антикоагулянты, ингибиторы, ЭДТА, цитрат и др.).
Забор спинномозговой жидкости
Согласно ГОСТу преаналитического этапа, эту процедуру следует осуществлять в строгом соответствии с установленной процедурой. Взятие образца рекомендуется проводить вскоре после забора материала для исследования сыворотки крови, результаты которого обычно сопоставляют с данными по спинномозговой жидкости (СМЖ).
По инструкции, первые 0,5 мл забранного биоматериала подлежат удалению, так же как и смешанная с кровью СМЖ. Рекомендованные объемы проб для взрослых и детей прописаны в разделе 3.2.2 ГОСТа преаналитического этапа лабораторных исследований.
Проба СМЖ включает три фракции, которые имеют следующие названия:
- микробиология;
- цитология (опухолевые клетки);
- супернатант для клинической химии.
Общий объем взятого материала у взрослых должен составлять 12 мл, а у детей — 2 мл. В качестве емкости для образцов СМЖ можно использовать 2 типа емкостей:
- стерильные пробирки (для микробиологического анализа);
- не содержащие пыли пробирки без фторида и ЭДТА.
Помещение в емкости проводится в асептических условиях.
Рекомендации по приему материала для анализа кала и мочи
В качестве биоматериала для исследований могут использоваться 4 основных типа мочи:
- первая утренняя — собирается натощак сразу после сна;
- вторая утренняя — материал, собранный во время второго по счету мочеиспускания за день;
- суточная — суммарное количество аналитов, собранных за 24 часа;
- случайная порция — собирается в произвольное время.
Выбор методики сбора зависит от целей анализа и обстоятельств. При необходимости проводят другие типы тестов (проба трех сосудов, моча за 2-3 часа и т. д.).
Для общего анализа отбирают первую утреннюю мочу (при этом предыдущее мочеиспускание должно произойти не позднее 2 часов ночи). Случайная порция используется в основном для исследований клинической биохимии. Суточная моча является количественной мерой аналитов, производимых пациентом в течение одного цикла биоритма (день + ночь). Вторая утренняя моча используется при оценке количественных показателей относительно выделенного креатинина либо в бактериологических исследованиях.
Для сбора материала лучше всего использовать специальную посуду (например, аптечные контейнеры). Предпочтительны сосуды с широкой горловиной, имеющие крышку. Судна, утки и горшки в качестве емкостей для сбора применять не следует, поскольку осевшие на их поверхностях после прополаскивания остатки фосфатов приводят к быстрому разложению мочи.
Кал собирается в чистую сухую емкость с широкой горловиной, желательно — стеклянную. Бумажные или картонные емкости (например, спичечные коробки) категорически исключены. В кале не должно содержаться каких-либо примесей. При необходимости определить количество взятого у пациента материала емкость предварительно взвешивается.
Сбор слюны
Как биоматериал слюна представляет собой продукт одной или нескольких желез и обычно используется для лекарственного мониторинга, определения гормонов либо бактериологических исследований. Сбор осуществляется при помощи тампонов или шариков, сделанных из материалов, обладающих сорбирующими свойствами (вискозы, хлопка, полимеров).
Иммуногематологические исследования
Преаналитический этап иммуногематологических исследований подразумевает забор материала для осуществления следующих видов анализов:
- определения группы крови и резус-фактора;
- выявления антигенов системы KELL;
- определения антител к антигенам эритроцитов.
Данное исследование проводится в утреннее время и строго натощак (между последним приемом пищи и сдачей материала должно пройти не менее 8 часов). Алкоголь запрещено употреблять в течение суток до анализа. Кровь для иммуногематологического анализа следует набирать из вены в фиолетовую пробирку с ЭДТА (без встряхивания).
В данном типе лабораторного исследования на преаналитический этап приходится около 50 % ошибок. Как и в случае с другими анализами, это связано с нарушением правил сбора, обработки и транспортировки материала, а также неправильной подготовкой пациента.
Правила первичной обработки биоматериала
Отдельная группа правил преаналитического этапа лабораторных исследований посвящена первичной обработке биоматериала, от которой зависит правильная идентификация пробы с пациентом. Кроме того, некоторые принципы разработанной системы позволяют визуально стандартизировать различные виды образцов. Особенно наглядно это выражено в разнообразии емкостей, используемых для забора крови, где цвет пробирок соответствует определенному типу исследования или характеризует присутствие наполнителей.
| Красная/белая | Не содержит добавок, используется для клинико-химических и серологических исследований, а также сыворотки |
| Зеленая | Содержит гепарин, предназначена для плазмы и клинико-химического анализа |
| Фиолетовая | Содержит ЭДТА, предназначена для плазмы и гематологических исследований |
| Серая | Используется в анализах для определения глюкозы и лактата, содержит фторид натрия |
Идентификационная маркировка образцов биоматериала осуществляется при помощи штрихкодов, в которых зашифрованы Ф. И. О. пациента, название врачебного отделения, имя врача и другая информация. В небольших учреждениях допустимо использовать ручную кодировку, представленную в виде цифр или условных знаков, нанесенных на содержащие пробы емкости.
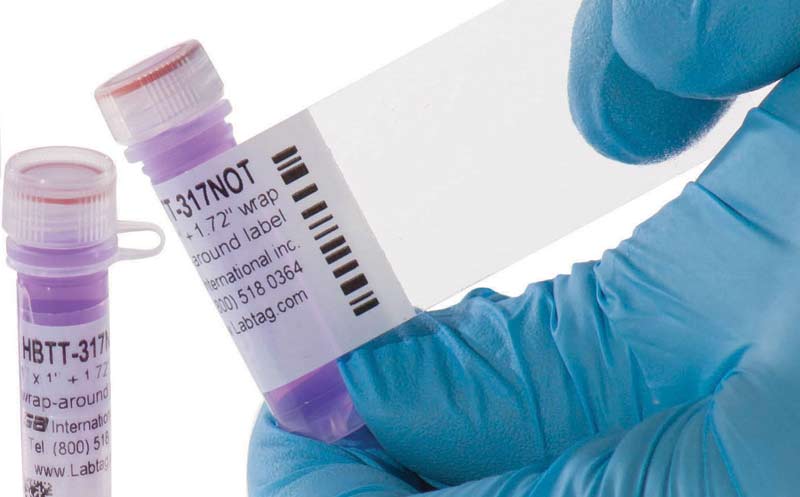
Кроме идентификационной маркировки, к первичной обработке биоматериала относят мероприятия, направленные на сохранение стабильности образца до момента обследования (центрифугирование крови, инактивация нуклеаз, использование раствора мертиолят-фтор-формалина для концентрации и сохранения паразитов и др.).
Условия хранения и транспортировки биоматериала
Характер содержащихся в этом разделе требований базируется на том, при каких условиях взятый у пациента биоматериал теряет стабильность до такого состояния, при котором исследование становится невозможным либо дает неадекватный результат.
Максимальный срок хранения материала определяется промежутком времени, в течение которого в 95 % проб аналиты соответствуют исходному состоянию. Допустимый предел нестабильности образца не должен быть выше, чем половинное значение общей ошибки определения.
Правила хранения и транспортировки направлены на обеспечение оптимальных физико-химических условий (свет, температура, степень механического воздействие, функциональные добавки и др.), при которых образец лучше всего сохраняет стабильность. Однако даже с учетом современных технологий и методик искусственным образом невозможно долго поддерживать биоматериал в адекватном для исследования состоянии. Поэтому пригодность образцов сильно зависит от того, насколько быстро они прибудут в диагностическую лабораторию.
Высокие требования к скорости доставки образцов в КДЛ предъявляются к материалам, предназначенным для микробиологического исследования. Срок хранения таких проб не должен превышать 2 часов. В нормативном документе содержится таблица, в которой для каждого вида биоматериала (кровь, спинномозговой жидкость и т. д.) указываются способ доставки и температура содержания образца.
В настоящее время технологическое оснащение даже самых совершенных медицинских транспортных систем не может заменить эффективность быстрого попадания проб на исследование.
Соблюдение методики хранения и транспортировки не только способствует пригодности образцов для анализа, но и обеспечивает безопасность медицинского персонала при работе с инфекционно-опасным биоматериалом.
Памятка пациенту
Неотъемлемым условием обеспечения качества лабораторных исследований на преаналитическом этапе является правильная подготовка пациента к анализу, в основе которой лежит подробное и адекватное информирование со стороны клинициста и медсестры. В инструктаж входят 2 ключевых параметра:
- объяснение необходимости анализа;
- схема подготовки.
Памятки пациенту служат эффективным вспомогательным материалом для информирования на подготовительной стадии преаналитического этапа лабораторной диагностики. Они разрабатываются индивидуально для каждого типа исследования. В памятке обычно указывается цель осуществления анализа и описывается порядок подготовки к процедуре. При этом пациенту напоминается о важности следования данным рекомендациям.