Остеохондрома бедренной кости – это самое распространенное заболевание, при котором на костной ткани развивается новообразование доброкачественного характера. Отклонение выявляется преимущественно у молодого поколения, то есть пока развивается костная структура. Иными словами, именно молодые люди и подростки (независимо от половой принадлежности) попадают в группу риска этого заболевания. Возникшее новообразование заканчивает свое развитие к 25-30 годам. Но что это такое по сути? Об этом и многом другом - далее.
Что представляет собой остеохондрома
Как выше уже было отмечено, под термином "остеохондрома" следует понимать хрящевое новообразование, которое обычно отличается доброкачественным характером. Внутри него развивается костная структура. Отсюда вытекает медицинский термин – костно-хрящевый экзостоз. Новообразование начинает формироваться в метаэпифизарной части кости и по мере роста человека смещается в диафизарную.
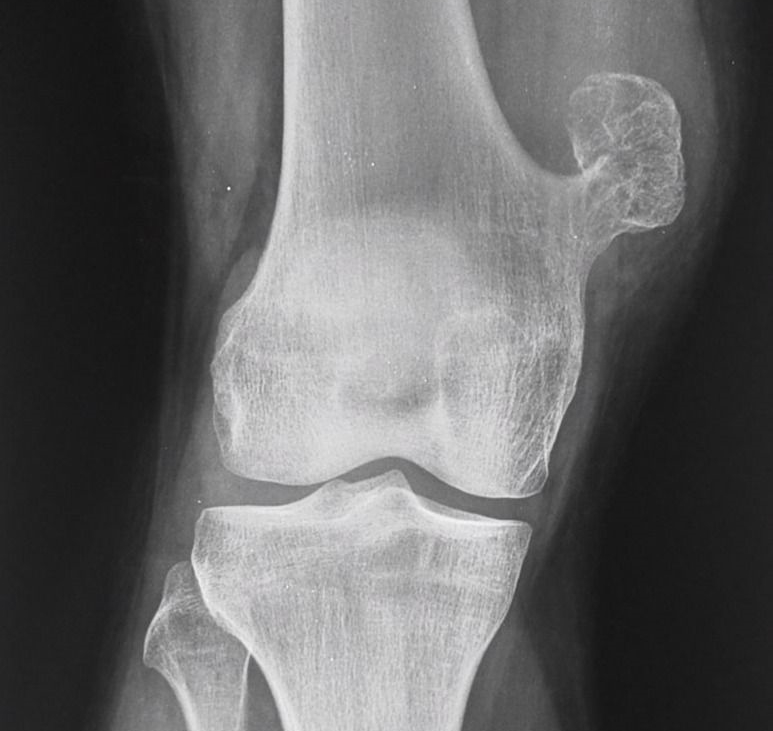
При этом сама опухоль какой-либо серьезной угрозы здоровью человека не несет, хоть остеохондрома бедренной кости видна визуально. В то же время при определенных обстоятельствах способна перерасти в злокачественное новообразование. Несмотря на доброкачественный характер, остеохондрома вызывает выраженный косметический дефект, что сильно может ударить по психическому здоровью больных.
В среднем размер опухоли в большинстве случаев не превышает 12 см. Но в медицинской практике были зарегистрированы случаи, когда она достигала немного больших габаритов – порядка 200 мм и более.
Часто многие врачи считают, что появление остеохондромы обусловлено неправильным развитием костной структуры. Ведь опухоль, появившись у ребенка, растет вместе с его развитием. Пока она малых размеров, она ему не мешает, но при ее увеличении повзрослевший молодой человек уже может испытывать серьезный дискомфорт.
Строение опухоли
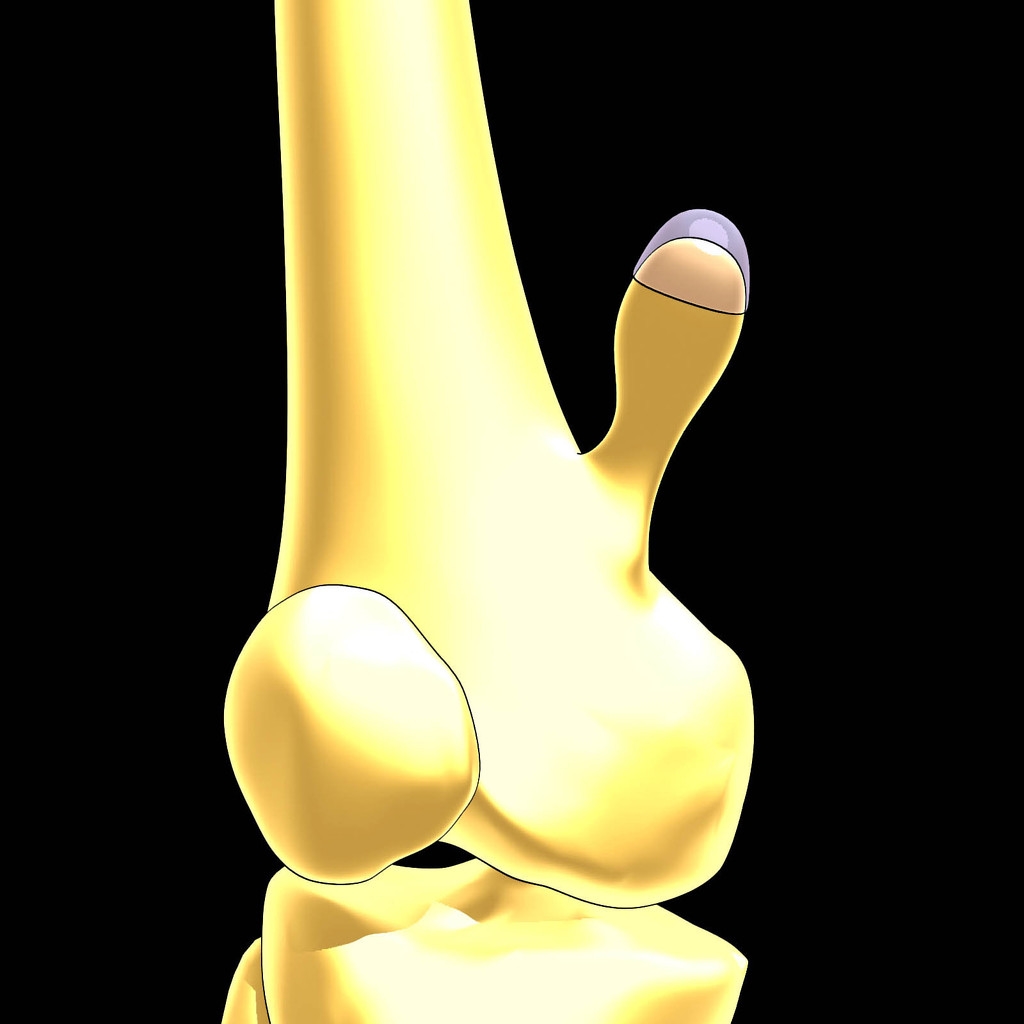
О том, что такое остеохондрома бедренной кости, мы имеем представление. С определенными рисками также ознакомились. Но каково строение новообразования? По сути, это добавочный нарост на поверхности бедренной кости и по своей структуре напоминает суставный конец, который содержит следующие слои:
- Наружный, хрящевой – имеет гладкую и блестящую поверхность, по форме напоминает шапочку, которая в толщину может достигать нескольких миллиметров.
- Слой костной ткани – плотный и прочный.
- Губчатая кость – ее пронизывают кровеносные сосуды. В этом слое могут быть островки хрящевой и зрелой костной ткани.
- Костномозговой канал – находится в самом центре новообразования. Он сообщается с полостью основной кости.
При этом все эти слои опухоли не имеют четкой морфологической структуры и границ – они своего рода нарастают друг на друга. В этом, собственно, и заключается главная и отличительная особенность остеохондромы бедренной кости у взрослых людей.
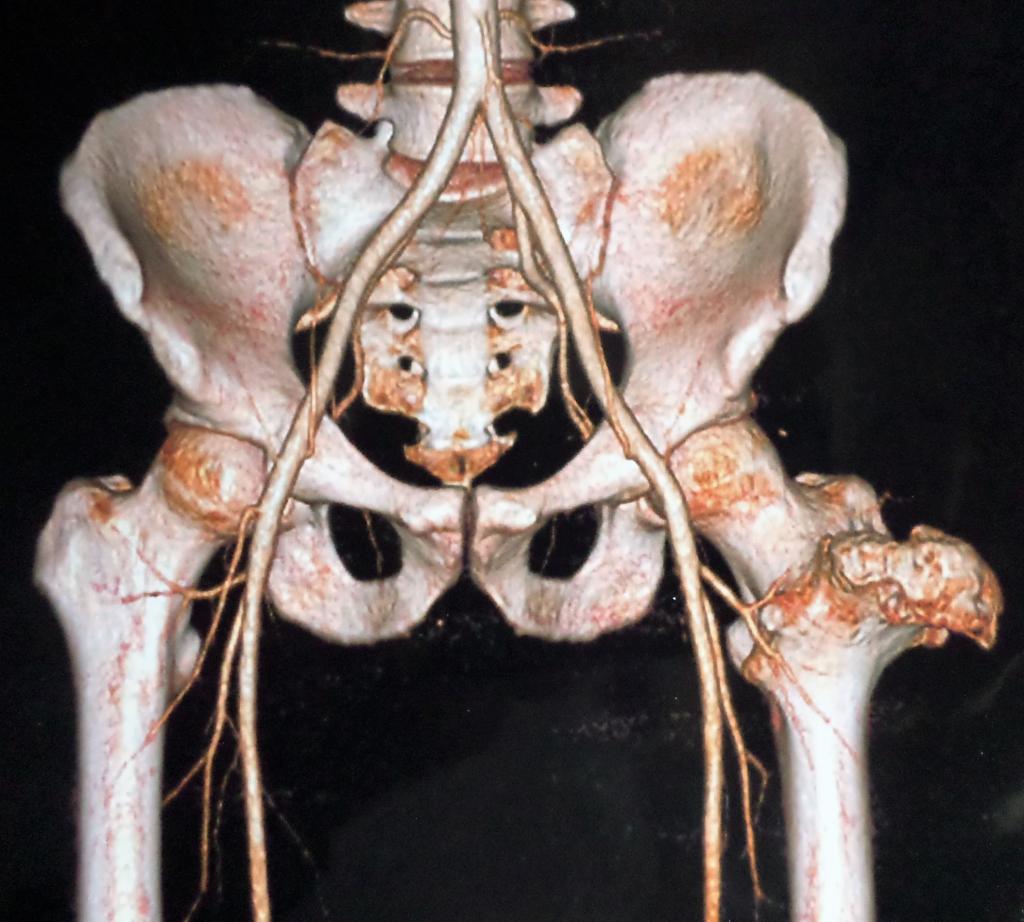
Что характерно, доподлинно неизвестно, сколько именно людей по всему миру страдают от такого доброкачественного заболевания. Это связано как раз с тем, что новообразование растет вместе с человеком и может долгие годы не беспокоить его. В некоторых случаях пациенты спокойно живут с данной патологией до глубокой старости. При этом она может быть обнаружена чисто случайно в ходе рентгенографии или по какой-то иной причине.
Классификация новообразования
Остеохондрома делится на два основных вида:
- Множественная (остеохондроматозис, или болезнь Олье) – данная форма патологии формируется на длинных костях (большеберцовой). При этом новообразования располагаются на довольно большом расстоянии друг от друга.
- Одиночная – как можно понять, это костно-хрящевая опухоль в единственном экземпляре. Такой вид заболевания встречается намного чаще, нежели предыдущая форма.
Также различают три стадии формирования остеохондромы бедренной кости:
- I – формирование нароста из хрящевой ткани, который невозможно прощупать.
- II – окостенение новообразования с последующим его увеличением. Твердая ткань покрывается хрящом, но продолжает активно расти.
- III – прекращение роста костной ткани. В этом случае увеличивается лишь «головка» остеохондромы. Во время физической активности может появиться боль и неизбежные трудности.
Помимо этого новообразования могут как располагаться на самой поверхности кости, так и расти на ножке.
Причины развития
Точные причины развития остеохондромы для большинства травматологов и ортопедов до сих пор остаются загадкой. Однако специалисты склоны считать, что появление доброкачественной опухоли может быть связано с врожденной патологией, которая развивается, пока растет кость. То есть когда еще в утробе матери эпифизарная пластинка смещается в процессе формирования костей ребенка.
При этом достигнуть даже небольших размеров опухоль сможет лишь к 10-12 годам жизни ребенка. Надо заметить, что на фото остеохондрома выглядит не очень привлекательно.
Помимо этого специалисты не исключают воздействия внешних и внутренних факторов на рост опухоли. Тем не менее ее появление может быть обусловлено рядом негативных факторов:
- тромбозом подколенной вены;
- ложной аневризмой подколенной артерии;
- частыми переломами;
- заболеваниями инфекционного характера;
- сильными ушибами;
- нарушениями работы эндокринной системы.
Ко всему прочему было обнаружено, что воздействие радиации на человеческий организм также может быть провоцирующим фактором появления опухоли. Иными словами, если ребенок проходил курс лечения с использованием лучевой терапии, то шансы на появления новообразования растут. Примерно у 10 % людей с онкологией появлялась остеохондрома.
Диагностика остеохондромы
При обнаружении явных признаков развивающей остеохондромы бедренной кости следует обратиться к врачу для опровержения или подтверждения диагноза. Как правило, пациенты посещают ортопеда или хирурга. При этом специалист, прежде всего, обращает внимание на возраст пациента – если к нему обращается ребенок либо подросток, он делает предположение о вероятном росте опухоли.
В ходе изучения анамнеза врач в обязательном порядке интересуется у пациентов, есть или была ранее патология подобной формы у ближайших родственников. Также здесь важно учесть, подвергались ли больные в прошлом лучевой нагрузке. Немаловажным является и состояние организма.
Способы проведения диагностических исследований
В большинстве случаев множественная или единичная остеохондрома обнаруживается чисто случайно, как раз в ходе диагностики.

Но для того чтобы подтвердить либо исключить вероятность преобразования остеохондромы в опухоль злокачественного характера, необходимо провести тщательную диагностику. Она включает ряд исследований:
- Рентгенография – позволяет наглядно определить не только локализацию новообразования, но и его структуру. Также могут быть обнаружены деструктивные процессы костной ткани.
- КТ и МРТ – более подробная визуализация опухоли, что позволяет изучить ее содержимое. Данное исследование как раз позволяет определить характер течения остеохондромы. Помимо этого можно оценить состояние ближайшего окружения: тканей, мелких кровеносных сосудов, нервных окончаний.
- УЗИ – с помощью ультразвукового исследования можно выявить гипоэхогенные области в структуре новообразования.
- Биопсия – если есть подозрение на развитие онкологии, данное исследование позволит поставить точный диагноз.
Лишь после проведения всех необходимых диагностических мероприятий делается прогноз и составляется схема дальнейшего лечения остеохондромы.
Особенности лечения
Доброкачественная опухоль, если она небольшого размера и не доставляет заметного дискомфорта пациентам (боль, неприятные ощущения и т. п.), не нуждается в лечении. Главное, что опухоль не мешает человеку вести полноценный образ жизни.
Тем не менее, раз она была выявлена в ходе диагностических исследований, за ней необходимо пристальное наблюдение. При этом важно не упускать из виду жалобы ребенка – чувствует ли он боль во время занятий физкультурой. Не менее важен и размер новообразования – в идеале, когда опухоль не растет. Для этого пациенты несколько раз в течение года проходят рентгенографию. Это позволяет вести динамику остеохондромы, и, если она растет, это будет вовремя обнаружено.
Как можно догадаться, консервативная терапия бесполезна против остеохондромы бедренной кости. Операция – это единственно возможный вариант. А поскольку это серьезное вмешательство в работу человеческого организма, то оно проводится в самых крайних случаях.
Показания к операции
Существуют определенные показания, согласно которым врачи назначают пациентам хирургическое лечение:
- остеохондрома обладает крупными размерами;
- быстрый рост опухоли;
- деформирование скелета у ребенка;
- нарушение двигательной функции конечности;
- нарушение кровообращения вследствие сдавливания опухолью артерий и вен;
- пациентов постоянно беспокоят сильные боли.
Что характерно, операция назначается далеко не всем больным, так как врачи учитывают ряд важных факторов – возраст и его общее состояние, локализация опухоли, характер течения остеохондромы и ряд прочих. Хоть оперативное вмешательство – это единственный выход по решению проблемы, для пациента оно не всегда заканчивается благоприятно.
Вдобавок даже после удаления остеохондромы она может появиться снова. Как правило, рецидив возникает в течение 2 лет после того, как новообразование будет удалено. Опять-таки такая вероятность обусловлена тем, что хирург убрал не всю опухоль и какая-то ее часть осталась (своего рода "корневая система").
Оперативное вмешательство
В наше время существует немало способов оздоровления, и в травматологии есть такая процедура, как костная пластика, или остеопластика. Это пересадка костной ткани с целью ее восстановления и замещения дефектов. Но поскольку из-за остеохондрома сама костная ткань не повреждается, то необходимости в такой процедуре нет.
Все делается традиционным методом:
- Для начала пациент погружается в глубокий сон посредством наркоза.
- Хирург проводит обработку поверхности кожи антисептиком.
- На этом этапе врачом выполняется рассечение кожного покрова.
- Теперь можно приступать к удалению опухоли и ее ножки (если она имеется).
- На завершающем этапе рана зашивается.
После проведения процедуры нельзя в течение нескольких месяцев сильно нагружать прооперированную ногу. Необходимо убедиться в отсутствии рецидива остеохондромы бедренной кости. Операцию в полной мере можно считать успешной, когда впоследствии не будут обнаружены признаки возвращения заболевания.
Если же проигнорировать эти рекомендации и сразу же после заживления раны начать занятия спортом, то грозит переломами и прочими травмами. Ткани, подвергшиеся воздействию, пока еще воспалены и слабы.
Период реабилитации
В течение всего реабилитационного периода пациент нуждается в полном физическом покое. В течение первых двух или трех недель курс реабилитационной терапии проводится в условиях стационара. При этом больные принимают профилактические и восстанавливающие медикаменты.
После того как пациенты будут выписаны, они остаются под наблюдением врачей и проходят диагностические исследования согласно установленному графику. Обычно прогноз после оперативного вмешательства благоприятный. Вероятность рецидива остеохондромы хоть и имеется, но минимальна.
В качестве заключения
Как правило, развитие опухоли на бедренной кости серьезной опасностью не оборачивается и в борьбе с остеохондромой операция заканчивается благополучно. После оперативного лечения пациенты находятся под пристальным наблюдением со стороны врачей, которые следят за динамикой течения новообразования. В то же время существует риск появления осложнений и преобразования остеохондромы в злокачественную опухоль. Тем не менее такое происходит в редких случаях. К тому же все еще зависит и от квалификации хирургов.

Особенно специалистов настораживают быстрорастущие и множественные новообразования. В остальном пациенты могут обойтись даже без должного лечения, только время от времени им приходится проходить диагностические исследования.



























