Пренатальная диагностика является комплексом обследований развития беременности. Основная цель – это выявление разнообразных патологий у младенца на стадиях внутриутробного развития.
Самые распространенные методы пренатальной диагностики: проведение УЗИ, содержание различных маркеров в крови у беременной, биопсия хориона, взятие через кожу пуповинной крови, амниоцентез.

Для чего нужна пренатальная диагностика
Применяя различные методы пренатальной диагностики, реально обнаружить в развитии плода такие нарушения, как синдром Эдвардса, синдром Дауна, нарушения в формировании сердца и другие отклонения. Именно результаты пренатальной диагностики могут решить дальнейшую судьбу ребенка. После получения диагностических данных совместно с доктором мать решает, родится ребенок или беременность будет прервана. Благоприятные прогнозы могут позволить провести реабилитацию плода. К пренатальной диагностике относится и установление отцовства методом генетической экспертизы, которую проводят в ранние сроки беременности, а также определение пола плода. Все эти услуги в столице предоставляет Центр пренатальной диагностики на проспекте Мира, возглавляет который профессор М.В. Медведев. Здесь можно пройти комплексное пренатальное обследование, включая УЗИ. Используются в Центре современные технологии 3D, 4D.
Методы пренатальной диагностики
Современная пренатальная диагностика применяет самые различные методы и технологии. Степень, а также уровень возможностей у них разнообразен. В целом пренатальная диагностика подразделяется на две большие группы: инвазивная пренатальная диагностика и неинвазивная.
Неинвазивные, или как их еще называют, малоинвазивные, методы не предусматривают хирургических вмешательств и травмирования плода и матери. Такие процедуры рекомендуют проводить всем беременным, они ничуть не опасны. Плановые осмотры УЗИ нужно обязательно проходить. Инвазивные методы предполагают вторжение (вмешательство) в организм беременной, в полость матки. Способы не вполне безопасны, поэтому назначает их доктор в крайних случаях, когда стоит вопрос о сохранении здоровья будущего ребенка.
Неинвазивная пренатальная диагностика
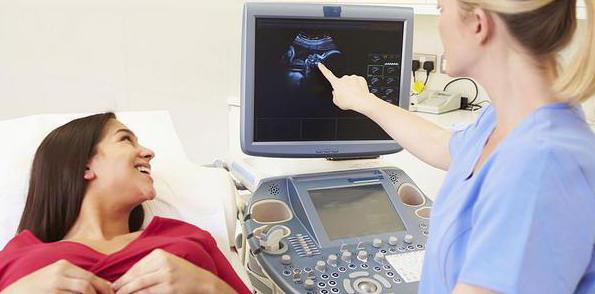
К неинвазивным методам относится ультразвуковое исследование или пренатальный скрининг, который позволяет наблюдать в динамике за развитием плода. Неинвазивной также считается пренатальная диагностика плода по сывороточным факторам крови матери.
УЗИ является самой распространенной процедурой, не имеет никаких вредных воздействий на женщину и сам плод. Все ли будущие мамы должны проходить это исследование? Вопрос спорный, может быть оно и не требуется в каждом случае. Проведение УЗИ назначает доктор по многим причинам. В первом триместре можно определить количество беременностей, живой ли сам плод, какой точный срок. На четвертом месяце УЗИ уже может показать грубые врожденные пороки плода, расположение плаценты, количество амниотической жидкости. После 20 недели возможно определение пола будущего ребенка. Позволяет УЗИ выявить различные аномалии, если анализ показал у беременной высокий альфа-фетопротеин, а также если в анамнезе семьи наблюдаются какие-то пороки развития. Стоит заметить, что ни один результат УЗИ не может гарантировать стопроцентного рождения здорового плода.
Как проводится УЗИ
Пренатальная дородовая диагностика в виде УЗИ рекомендована всем беременным женщинам на следующих сроках:
- 11-13 неделя беременности;
- 25-35 неделя беременности.
Предусмотрена диагностика состояния организма матери, а также развития плода. Трансдюсер или датчик доктор устанавливает на поверхность живота беременной, происходит вторжение звуковых волн. Эти волны улавливаются датчиком, и он переносит их на экран монитора. На раннем сроке беременности иногда используют трансвагинальный способ. В этом случае датчик вводится во влагалище. Какие отклонения позволяет выявить скрининг УЗИ?
• Врожденные пороки печени, почек, сердца, кишечника и другие.
• До 12 недели признаки развития синдрома Дауна.
Развитие самой беременности:
• Внематочная или маточная.
• Количество в матке плодов.
• Срок беременности.
• Головное или тазовое предлежание плода.
• Отставание в развитии по срокам.
• Характер сердцебиения.
• Пол ребенка.
• Расположение и состояние плаценты.
• Кровоток в сосудах.
• Тонус матки.
Итак, ультразвуковое исследование дает возможность выявлять какие-либо отклонения. Например, гипертонус матки может привести к угрозе выкидыша. Обнаружив эту аномалию, можно вовремя принять меры по сохранению беременности.
Скрининг по крови
Сыворотка крови, взятая у женщины, исследуется на содержание в ней различных веществ:
• АФП (альфа-фетопротеин).
• НЭ (неконъюгированный эстриол).
• ХГ (хорионический гонадотропин).
Данный способ пренатального скрининга имеет достаточно высокую степень точности. Но бывают случаи, когда тест показывает или ложноположительный, или ложноотрицательный результат. Тогда доктор назначает дополнительные методы пренатального скрининга, например УЗИ или какой-либо метод инвазивной диагностики.
Центр пренатальной диагностики на проспекте Мира в Москве проводит всего за 1,5 часа биохимический скрининг, УЗИ, а также дает пренатальную консультацию. Кроме скринига первого триместра, есть возможность пройти биохимический скрининг второго триместра вместе с консультированием и ультразвуковым исследованием.
Содержание альфа-фетопротеина
Пренатальная диагностика наследственных заболеваний использует метод определения уровня альфа-фетопротеина в крови. Данный скрининг-тест позволяет выявить вероятность рождения младенца с такой патологией, как анэнцефалия, расщелина позвоночника и другие. Также высокий показатель альфа-фетопротеина может указывать на развитие нескольких плодов, на неправильно установленные сроки, на возможность выкидыша и даже на замершую беременность. Наиболее точные результаты анализ дает, если сделан на 16-18-й неделе беременности. Результаты до 14-й или после 21-й недели часто бывают ошибочными. Иногда назначается повторная сдача крови. При высоком показателе доктор назначает УЗИ, это позволяет достовернее получить подтверждение заболевания плода. Если УЗИ не определяет причину высокого содержания альфа-фетопротеина, то назначается амниоцентез. Это исследование более точно определяет изменение альфа-фетопротеина. Если в крови пациентки повышен уровень альфа-фетопротеина, то могут возникнуть осложнения в течение беременности, к примеру, задержка развития, возможно смерть плода, или отслойка плаценты. Низкий альфа-фетопротеин в сочетании высоким ХГ и низким показателем эстриола указывают на возможность развития синдрома Дауна. Врач учитывает все показатели: возраст женщины, содержание гормонов. Если требуется, назначаются дополнительные пренатальные методы исследования.

ХГЧ
Хорионический гонадотропин человека или (ХГЧ) при беременности на ранних сроках позволяет оценить важнейшие показатели. Плюс этого анализа – ранние сроки определения, когда даже УЗИ не информативно. После оплодотворения яйцеклетки уже на 6-8 день начинает вырабатываться ХГЧ.
ХГЧ как гликопротеин состоит из альфа- и бета-субъединиц. Альфа идентична с гормонами гипофиза (ФСГ, ТТГ, ЛГ); а бета – уникальна. Именно поэтому для точного получения результата применяют тест на бета-субъединицу (бета-ХГЧ). В экспресс-диагностике используют тест-полоски, где применяется не такой специфический тест ХГЧ (по моче). В крови бета-ХГЧ точно диагностирует беременность уже на 2 неделе от оплодотворения. Концентрация для диагностики ХГЧ в моче созревает на 1-2 дня позже, чем в крови. В моче уровень ХГЧ в 2 раза меньше.
Факторы, влияющие на ХГЧ
Определяя ХГЧ при беременности на ранних сроках, следует учитывать некоторые факторы, влияющие на результат анализа.
Повышение ХГЧ при беременности:
• Несоответствие предполагаемого и реального срока.
• Многоплодная беременность (возрастание результата пропорционально количеству плодов).
• Ранний токсикоз.
• Гестоз.
• Серьезные пороки развития.
• Прием гестагенов.
• Сахарный диабет.
Понижение уровня ХГЧ - несоответствие срока, крайне замедленное наращивание концентрации ХГЧ более чем на 50 % от нормы:
• Несоответствие предполагаемого и реального срока (чаще вследствие нерегулярного цикла).
• Угроза выкидыша (уровень снижается более, чем на 50 %).
• Замершая беременность.
• Перенашивание.
• Внематочная беременность.
• Хроническая плацентарная недостаточность.
• Гибель плода во 2-3 триместре.

Инвазивные методы
Если доктор принимает решение, что для выявления наследственных заболеваний, нарушений в развитии должна применяться инвазивная пренатальная диагностика, может применяться одна из следующих процедур:
• Кордоцентез.
• Биопсия хориона (исследование состава клеток, из которых формируется плацента).
• Амниоцентез (исследование околоплодных вод).
• Плацентоцентез (выявляются негативные последствия после перенесенных инфекций).
Преимущество инвазивных методов – быстрота и стопроцентная гарантия результата. Используются на ранних сроках беременности. Итак, если есть какие-либо подозрения на отклонения в развитии плода, пренатальная диагностика наследственных заболеваний позволяет сделать точные выводы. Родители и доктор могут вовремя принять решение: оставлять плод или же прервать беременность. Если родители, несмотря на патологию, все же решают оставить ребенка, у врачей есть время правильно вести и корректировать беременность и даже лечить плод в утробе. Если решение о прерывании беременности принято, то на ранних сроках, когда выявляются отклонения, физически и морально процедура эта переносится намного легче.
Биопсия хориона
Биопсия хориона предполагает анализ микроскопической частицы ворсинчатого хориона – клетки будущей плаценты. Эта частица тождественна генам плода, что позволяет дать характеристику хромосомному составу, определить генетическое здоровье малыша. Анализ проводится при подозрении на заболевания, связанные с хромосомными ошибками при зачатии (синдром Эдвардса, синдром Дауна, Патау и др.) или при риске развития неизлечимых заболеваний муковисцидоза, серповидно-клеточной анемии, хорея Гентигтона. Результат биопсии хориона позволяет выявить 3800 заболеваний будущего ребенка. Но такой порок, как дефект развития нервной трубки, этим методом выявить невозможно. Данная патология обнаруживается только при процедурах амниоцентеза или кордоцентеза.
На момент проведения анализа толщина хориона должна составлять не меньше 1 см, это соответствует 7-8 неделям беременности. В последнее время процедуру проводят на 10-12-й неделе, это более безопасно для плода. Но не позднее 13-й недели.

Проведение процедуры
Способ прокола (трансцервикально или трансабдоминально) выбирают хирурги. Это зависит от того, где локализован относительно стенок матки хорион. В любом случае биопсию проводят при контроле УЗИ.
Женщина располагается лежа на спине. Выбранное место для прокола обязательно обезболивается местным воздействием. Прокол брюшной стенки, стенки миометрия производится таким образом, чтобы игла входила параллельно оболочке хориона. На УЗИ контролируется движение иглы. Шприцом производится забор тканей ворсин хориона, игла извлекается. При трансцервикальном способе женщину располагают на кресле как при обычном осмотре. Явно выраженных болезненных ощущений не ощущается. Шейка матки и стенки влагалища фиксируются специальными щипцами. Доступ обеспечивается катетером, при достижении им хорионической ткани присоединяется шприц и берется материал для анализа.
Амниоцентез
Методы пренатальной диагностики включают в себя самый распространенный - метод определения патологий развития плода – амниоцентез. Рекомендуется проводить его на 15-17 неделе. При проведении процедуры состояние плода контролирует УЗИ. Доктор через брюшную стенку вводит иглу в амниотическую жидкость, отсасывает некоторое количество для анализа и игла вынимается. Готовятся результаты 1-3 недели. Амниоцентез мало опасен для развития беременности. У 1-2 % женщин могут наблюдаться подтекания жидкости, прекращается это без лечения. Самопроизвольный аборт может произойти лишь в 0,5 % случаях. Иглой плод не повреждается, проводить процедуру можно даже при многоплодной беременности.
Генетические методы
ДОТ-тест - это новейший безопасный генетический метод при исследовании плода, позволяет выявить синдром Патау, Эдвардса, Дауна, Шерешевского-Тернера, Клайнфельтера. Тест проводится на основании данных, которые получают из крови матери. Принцип в том, что при естественной гибели какого-то количества клеток плаценты попадает в кровь матери 5 % ДНК плода. Это дает возможность проводить диагностику основных трисомий (ДОТ-тест).
Как проводится процедура? Берется кровь из вены беременной женщины, выделяется ДНК плода. Результат выдается в течение десяти дней. Тест проводится на любом сроке беременности, начиная с 10 недели. Достоверность информации 99,7 %.


























