Заболевания сердца входят в тройку самых распространенных патологий. Они одинаково часто поражают молодых и пожилых людей. Тампонада сердца - опасная болезнь, которая часто приводит к летальному исходу. Человеку требуется незамедлительное медицинское вмешательство.
Представленная патология требует не только консервативной терапии, но и хирургической операции. Причем второй путь используется практически в каждом случае. При тампонаде сердца причины и симптомы выясняются на осмотре кардиолога.
Что представляет собой заболевание?
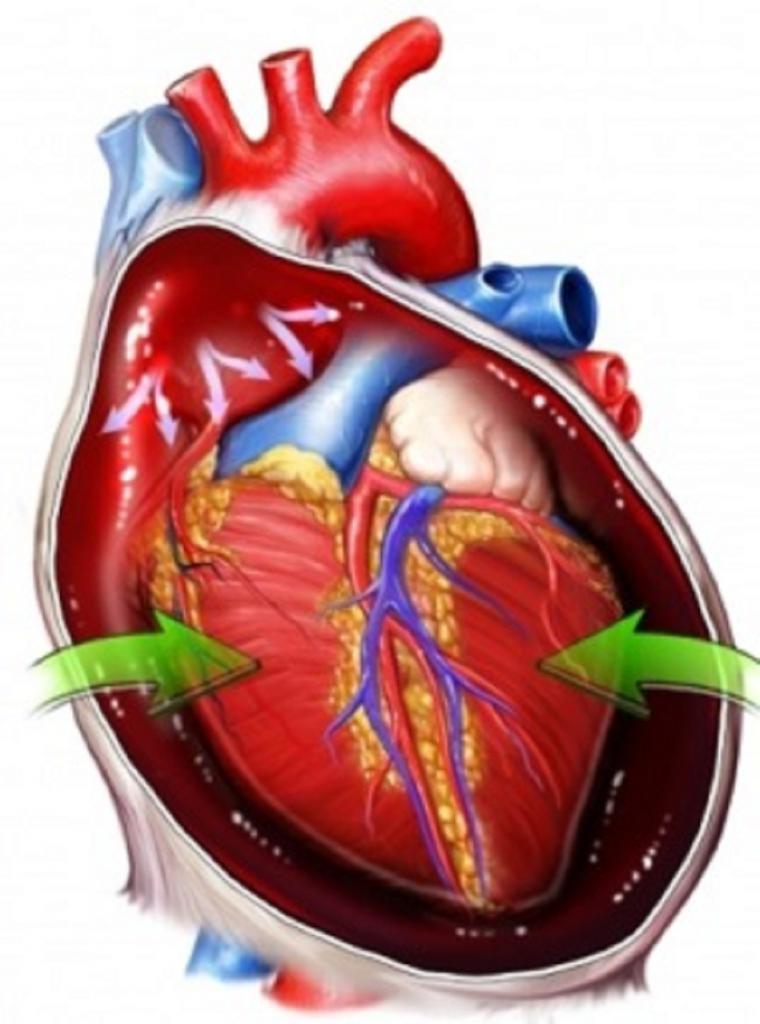
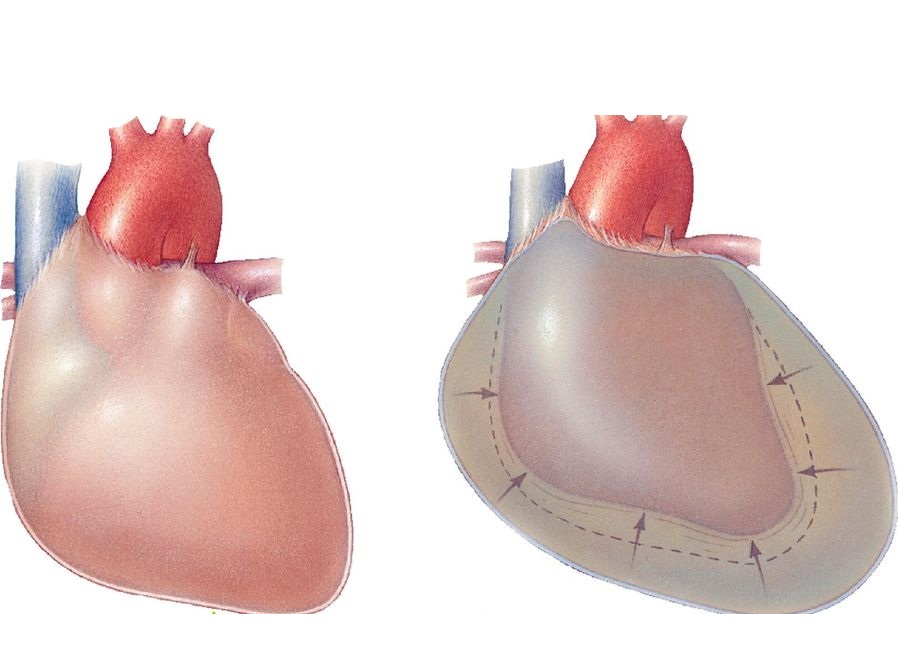
У любого человека в перикарде находится небольшое количество жидкости - до 40 мл. Такой показатель считается нормальным. Но при тампонаде сердца жидкости становится слишком много. Она наполняет пространство между оболочками, покрывающими мышечную ткань.
Это может быть как экссудат, так и кровь. Иногда между оболочками содержится лимфа и гной. В результате скопления жидкости орган сжимается и не может нормально выполнять свои функции. Наполнение полостей сердца недостаточно. Оно не может сокращаться так, как раньше. Происходит снижение венозного притока и сердечного выброса.
Тампонада сердца кровью еще более опасна. В перикарде может собираться до 1 литра жидкости, что уже представляет собой опасность для жизни, ведь орган не может нормально работать.
Классификация
Тампонада сердца может быть разной. От точного определения типа заболевания зависит прогноз. Существуют такие ее виды:
- Острая. Развивается она стремительно, а ее симптомы выражены ярко. В полость перикарда выливается до 250 мл жидкости. Течение болезни предугадать очень трудно. Человеку необходима срочная помощь врачей.
- Хроническая. Пространство перикарда заполняется постепенно. В конечном итоге жидкости там оказывается 1-2 л. Тут прогноз более благоприятный, так как опасное для жизни состояние не возникает слишком быстро. У врачей есть время, чтобы решить проблему.
- Спонтанная. Развивается тампонада из-за дефектов в сердечных оболочках или стенках сосудов.
От типа заболевания зависит назначенная терапия, а также ее эффективность. Тампонада имеет уремический, бактериальный, вирусный или опухолевый характер.
Причины развития
Причины тампонады сердца таковы:
- Открытая или закрытая травма грудной клетки, сопровождающаяся повреждением органа.
- Радиационное облучение.
- Новообразование злокачественного или доброкачественного характера.
- Чрезмерное обезвоживание организма.
- Проблемы с артериальным давлением.
- Гипотиреоз или другие нарушения функциональности эндокринной системы.
- Инфаркт миокарда или разрыв сердца.
- Длительный прием препаратов, разжижающих кровь.
- Гемодиализ, провоцирующий почечную недостаточность.
- Продолжительное течение хронических патологий.
- Микседема.
- Ревматизм.
- Туберкулез.
- Выраженная грибковая инфекция.
- Разрыв расслаивающейся аневризмы аорты.
- Оперативное изъятие тканей миокарда или зондирование сердечных камер.
- Лейкоз.
Хронический тип тампонады часто вызывают системные патологии, которые приводят к поражению соединительной ткани. Особое внимание нужно обратить на развитие заболевания у малышей до года.
Признаки и симптомы

При тампонаде сердца симптомы проявляются по-разному. Все зависит от формы патологии. Можно выделить такие признаки заболевания:
- Существенное ухудшение самочувствия.
- Болевой синдром и дискомфорт в районе груди.
- Чрезмерное психологическое напряжение.
- Нехватка воздуха, одышка.
- Холодный пот.
- Недомогание и слабость.
- Нарушение пульса.
- Цианоз кожи (приобретение ею синего оттенка).
- Повышенная тревожность и страх смерти.
- Нарушение аппетита.
- Прослушивается приглушенный тон сердца, в также присутствует шум трения перикарда.
В сложных случаях у пациента отмечается головокружение, потеря сознания, а также геморрагический коллапс. Для хронической формы характерно увеличение объема вен, изменение размера печени, затруднение дыхания при физической нагрузке.
Особенности диагностики
Диагностика тампонады сердца должна быть комплексной и дифференциальной. Она предусматривает такие исследования:
- Физикальный осмотр кардиологом и фиксацию жалоб пациента.
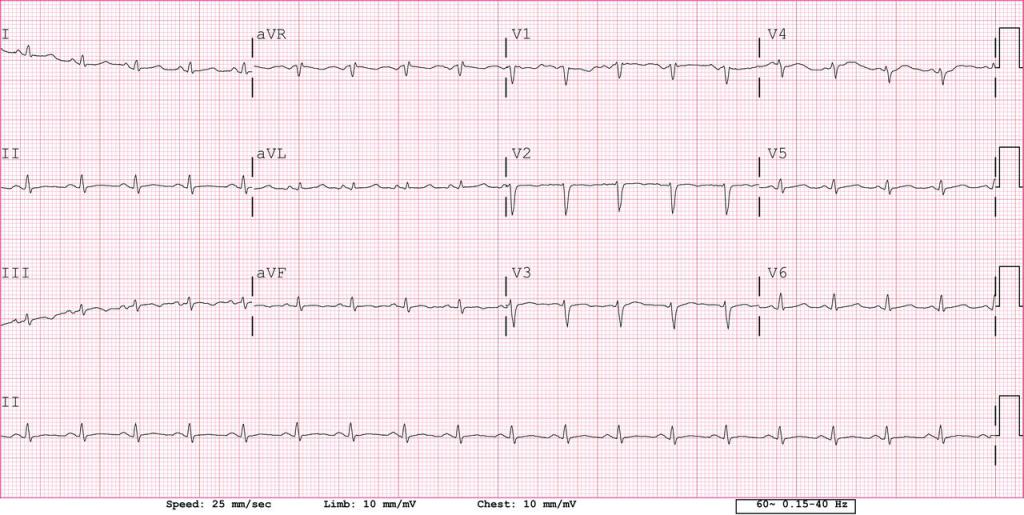
- ЭКГ при тампонаде сердца. Она используется не очень часто, но позволит просчитать ритм сердца.
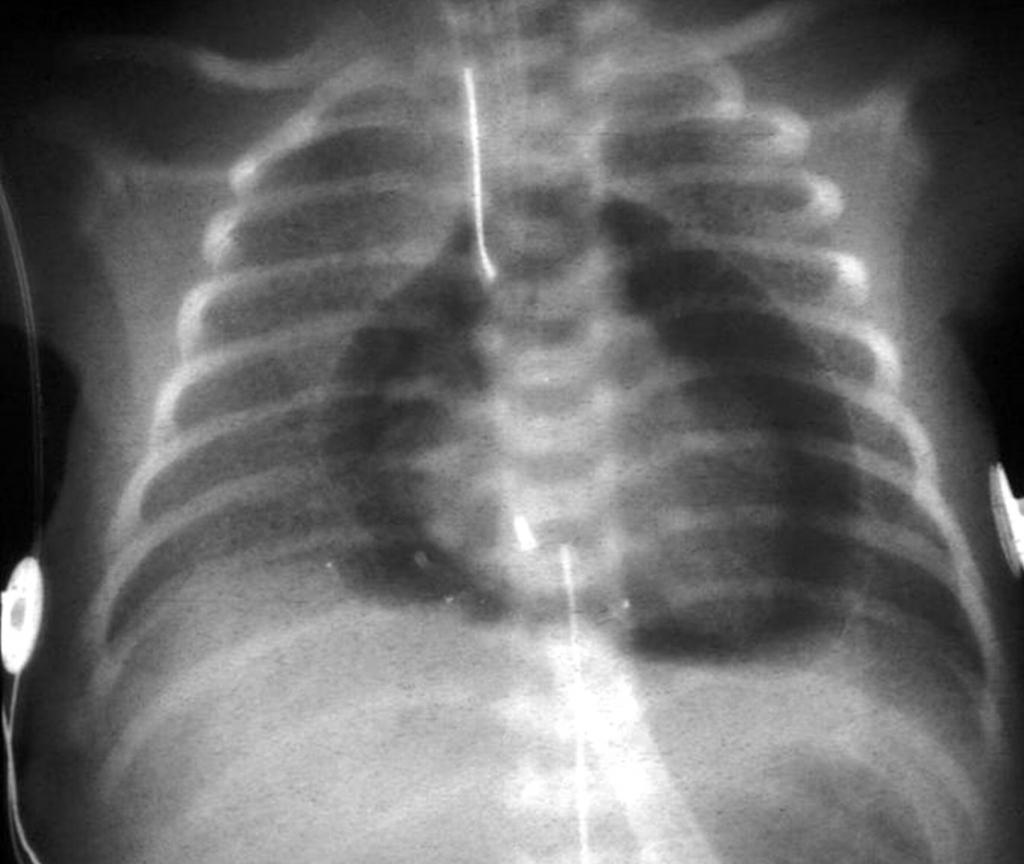
- Рентгенография. На снимке видны очертания органа, которые расширяются во все стороны. Также отмечается сглаженность тени сердца слева. На снимке нет признаков застоя в органах дыхания, наблюдается спадание левого желудочка в период расслабления.
- Эхокардиография. Благодаря ей определяется наличие и количество жидкости. Также исследование регулярно проводится с целью прослеживания динамики восстановления пациента после хирургической операции. Результат диагностики: уменьшается степень спадания нижней полой вены на вдохе, полость нижних сердечных камер уменьшается, расходятся листы перикарда.
- МРТ. Исследование позволяет выявить заболевание на ранней стадии. Оно предусматривает послойный анализ мягких тканей с возможностью обнаружения мельчайших очагов поражения.
- УЗИ. Анализ обнаруживает жидкость в перикардиальной области.
- Бактериальный посев и биопсия полученной жидкости. Он необходим для уточнения диагноза.
- Импульсная допплерография сосудов.
- Катетеризация полостей сердца. Это инвазивная методика, которая применяется в ходе оперативного вмешательства. Полученные данные максимально достоверны.
Также проводится обследование внутренних органов. С диагностикой тянуть нельзя. Нужно отличить тампонаду от констриктивного перикардита, миокардиальной недостаточности.
У детей максимально информативными исследованиями являются УЗИ и пункция. Другие диагностические методики не применяются.
Неотложная помощь
При серьезных патологиях сердца пациенту иногда требуется срочная помощь медиков. Тампонада сердца нередко приводит к летальному исходу, если пациент не получает своевременной помощи. Приступ может случиться в любой момент. Если человеку стало плохо дома, ему нужно оказать неотложную помощь и вызвать врачей.
В момент приступа нельзя давать пострадавшему какие-то препараты, так как давление крови снизится еще больше. Важно обеспечить человеку максимальный комфорт. После приезда врачей нужно подробно и точно описать состояние человека.
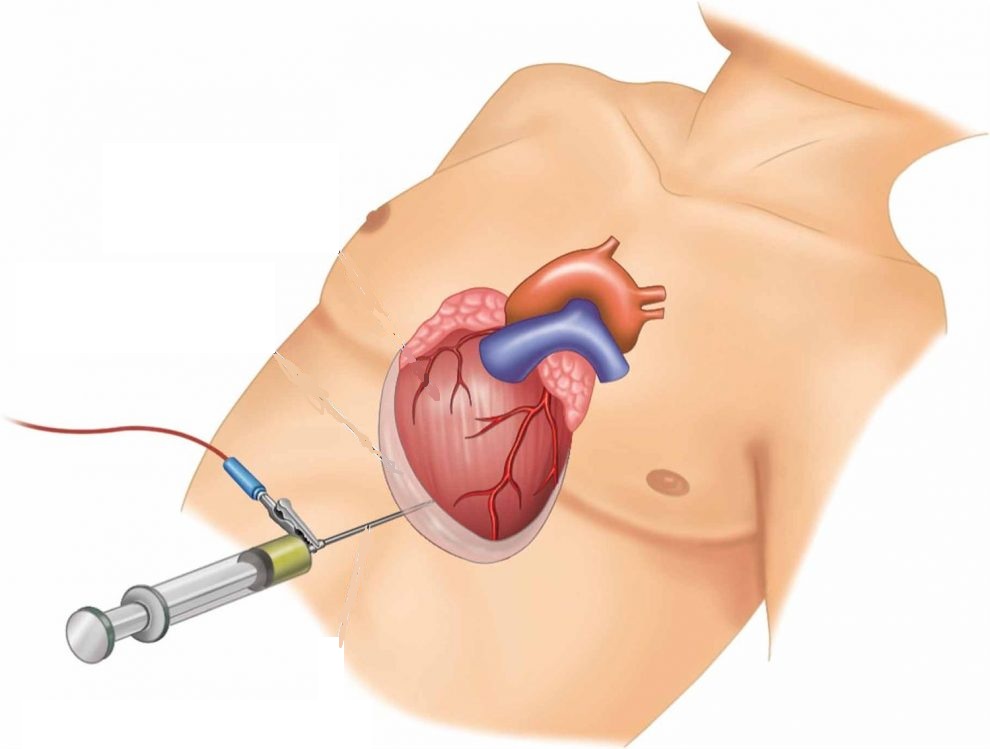
В первую очередь в условиях стационара делается пункция перикарда. В эту область вводится игла с расширенным концом и откачивается лишняя жидкость. Место укола - район левого 7-го ребра. Игла вводится на 1,5 см вглубь, направляется вверх и проталкивается еще глубже (на 3-5 см). При правильном проведении процедуры начинает идти жидкость.
Процедура проводится под наблюдением УЗИ или рентгена. Операция позволяет только облегчить состояние пациента на некоторое время. Если причина не будет устранена, то проблема вернется. После пункции полость перикарда промывается склерозирующими, антисептическими средствами или антибиотиками. Часто используемыми лекарствами являются "Гидрокортизон", "Преднизолон".
При тампонаде сердца неотложная помощь снижает риск летального исхода.
Традиционная терапия
Терапия считается успешной, если устранена причина развития патологии, а состояние стабилизировано. Состояние пациента должно заметно улучшиться.
После того как будет купирована острая тампонада сердца, проводится поддерживающая терапия с применением медикаментов. Пациенту вливается инфузионный раствор: метаболические препараты или плазма крови.
Чтобы восстановить нормальные процессы питания и обмена в миокарде, улучшить регенерацию тканей, врачи назначают человеку "Милдронат", "Карнитин". Если вследствие наполнения перикарда жидкостью у пациента возникли осложнения, то лечение направляется на купирование патологических состояний.
Если причина тампонады устранена успешно, то через несколько дней больной выписывается из стационара и продолжает терапию амбулаторно в домашних условиях.
Нужно ли хирургическое вмешательство?
Лечение тампонады сердца проводится не только консервативным путем. Если высок риск возникновения рецидива, то проводится операция. Показанием к проведению процедуры является: разрыв сердца, обызвествление или рубцовые изменения перикарда, хроническое образование экссудата в околосердечной сумке.
Пациенту обычно назначается такое вмешательство:
- Перикардиотомия. Стенка перикарда рассекается с целью дренирования его полости, отведения лишней жидкости, а также определения патологических очагов.
- Субтотальная перикардэктомия. Полное удаление фрагмента, за исключением части, прилегающей к задней части камер.
После оперативного вмешательства пациенту требуется восстановление. Важно избегать тяжелых физических нагрузок, стрессовых ситуаций, правильно питаться.
Особенности дренирования
Перикард - сердечная сумка, которая имеет свойство растягиваться, поэтому клиническая картина меняется. При ее быстром наполнении жидкостью у больного развивается шоковое состояние. Требуется незамедлительное дренирование.
Удаление жидкости нельзя проводить быстро. Если в перикарде ее присутствует 1 литр, то процедура ликвидации длится около 40 минут. В противном случае у больного сильно снижается артериальное давление. Гипотония способна держаться неделю. При этом реакция пациента на терапию незначительна.
Такая реакция связана с перегрузкой правых сердечных камер, нарушением восстановления функциональности мышц миокарда.
Ранние осложнения
Если лечение тампонады сердца не проводилось вовремя или было неэффективным, то у пациента развиваются осложнения. Они проявляются как в момент непосредственного наполнения органа кровью, так и через некоторое время после этого. К неприятным последствиям относится:
- Аритмия.
- Инфаркт миокарда.
- Кардиогенный шок.
- Внезапная смерть.
Хроническое течение заболевания вызывает поздние осложнения:
- Фиброзный перикардит (воспаление соединительной ткани сумки органа).
- Нарушение импульсной проводимости между желудочками и предсердиями.
Последствия дает и пункция перикарда. У больного может развиться кардиальный склероз. При своевременном обнаружении и правильном лечении патологии прогноз благоприятный.
Профилактика патологии
Причины возникновения и симптомы тампонады сердца необходимо знать тем людям, у которых присутствует повышенный риск развития кардиологических патологий.
Представленное заболевание можно предупредить, но для этого нужно соблюдать такие профилактические меры:
- Антикоагулянты и другие кардиологические препараты нужно принимать только по инструкции и после согласования с врачом.
- Вовремя лечить любые инфекционные и воспалительные заболевания.
- Избегать травмирования грудной клетки.
- Доверять выполнение инвазивных кардиологических процедур только профессионалам.
- Правильно и рационально питаться.
Об отдельных последствиях говорить трудно, так как причины возникновения различны, и не все из них можно полностью устранить.
Чтобы избежать летального исхода или серьезных последствий, нужно вовремя проходить диагностику и терапию кардиологических заболеваний. Также придется постоянно находиться на контроле у врача.