Как лечить поджелудочную железу: советы пациентам
Боль в поджелудочной железе - распространенная проблема. В этой статье мы рассмотрим, как правильно лечить воспаление поджелудочной железы и что делать, если она болит. Вы узнаете причины, симптомы, методы диагностики и лечения острого и хронического панкреатита. Врач со стажем поделится эффективными советами и рекомендациями. Эта информация поможет вам сохранить здоровье поджелудочной железы.
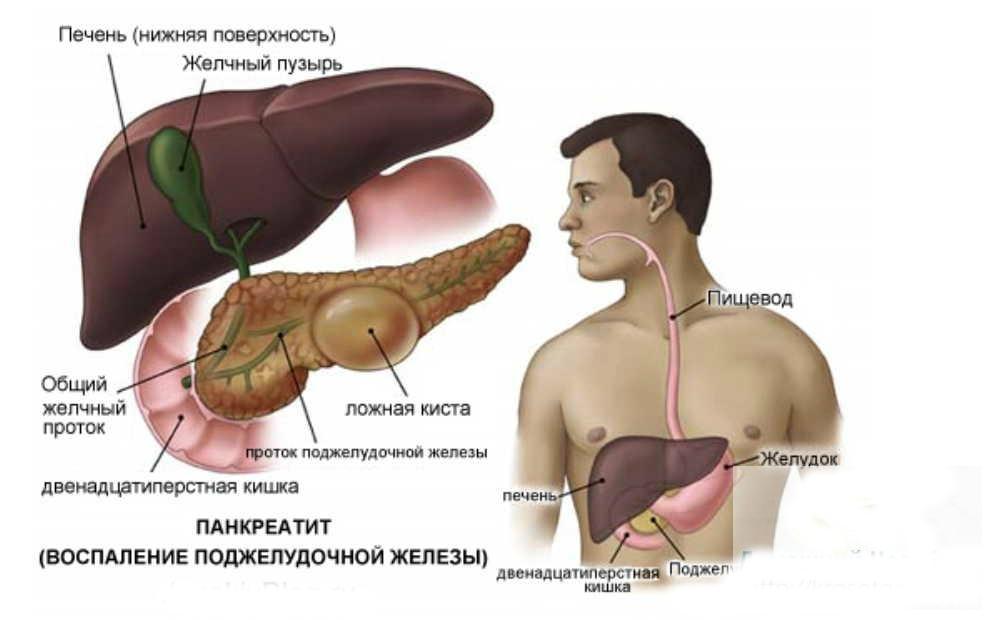
Что такое панкреатит и почему возникает воспаление поджелудочной железы
Панкреатит - это воспаление поджелудочной железы. Выделяют две его формы:
- Острый панкреатит - острое воспаление, не связанное с инфекцией, которое приводит к повреждению клеток поджелудочной железы.
- Хронический панкреатит - длительное воспаление поджелудочной железы, которое необратимо меняет ее структуру.
За последние 30 лет распространенность панкреатита в мире выросла более чем в 2 раза. В России хронический панкреатит диагностируют примерно у 27-50 человек на 100 000 населения. Это может быть связано с неправильным питанием, малоподвижным образом жизни, а также вредными привычками.
Причины острого панкреатита:
- Злоупотребление алкоголем, неправильное питание
- Закупорка протока камнями или желчью (билиарный панкреатит)
- Травма поджелудочной железы
- Побочное действие лекарств
- Инфекции, аллергические реакции
Острый панкреатит чаще возникает из-за переедания, злоупотребления алкоголем и курения. Также причиной может стать желчекаменная болезнь.
Причины хронического панкреатита:
- Длительное употребление алкоголя и курение
- Хронические заболевания почек и обмена веществ
- Генетическая предрасположенность
- Аутоиммунные заболевания
- Частые обострения острого панкреатита
- Механическое сдавление протоков опухолью или рубцами
Хронический панкреатит обычно развивается на фоне систематического употребления алкоголя. Также причинами могут стать наследственность, нарушение обмена веществ и другие хронические заболевания.
Какие симптомы должны насторожить
При остром панкреатите появляется сильная боль в верхней части живота, которая отдает в спину. Также наблюдается неукротимая рвота. При осмотре врач может обнаружить напряжение мышц и болезненность при пальпации живота.
При хроническом панкреатите боль в верхней части живота носит приступообразный характер. Она может усиливаться после еды и уменьшаться в положении сидя. Также наблюдается нарушение переваривания и всасывания жиров, проявляющееся жирным калом и поносами. Возможно развитие сахарного диабета.
При появлении боли в верхней части живота, необъяснимой рвоты, нарушении стула обязательно обратитесь к врачу. Не занимайтесь самолечением панкреатита!
Как врачи диагностируют панкреатит
Для диагностики панкреатита проводятся:
- Осмотр и пальпация живота
- Лабораторные анализы крови и мочи
- Инструментальные исследования: УЗИ, КТ, МРТ
При осмотре оцениваются болезненность при пальпации, напряжение мышц передней брюшной стенки. В анализах крови определяется повышение уровня панкреатических ферментов: амилазы и липазы. Это важнейшие маркеры панкреатита.
Для уточнения диагноза и оценки состояния поджелудочной железы проводится УЗИ, КТ или МРТ органов брюшной полости. Эти исследования позволяют выявить воспаление, отек поджелудочной железы и другие изменения ее структуры.
Какие бывают осложнения и прогноз при панкреатите
Наиболее частые осложнения панкреатита:
- Механическая желтуха
- Кисты поджелудочной железы
- Нагноение тканей (панкреонекроз)
- Эндокринная недостаточность, сахарный диабет
К опасным осложнениям относятся: перитонит, кровотечения, сепсис. У пожилых пациентов выше риск летального исхода.
Прогноз зависит от своевременности диагностики и правильного лечения. При хроническом течении в течение 5 лет риск развития рака поджелудочной железы повышается в 8 раз!
Лечение острого панкреатита: что делают врачи
При остром панкреатите пациента госпитализируют и назначают:
- Голод на 1 сутки
- Внутривенное введение лекарств
- Препараты, снижающие выработку желудочного сока
Это позволяет избежать оперативного лечения. После выписки рекомендуется физиотерапия: УФО, грязевые аппликации, массаж. Это способствует более быстрому восстановлению поджелудочной железы.
При развитии осложнений может потребоваться экстренное оперативное лечение. Например, при присоединении инфекции выполняется вскрытие и дренирование гнойников.
Лечение хронического панкреатита
Для лечения хронического панкреатита необходимо:
- Отказаться от употребления алкоголя и курения
- Перейти на дробное питание небольшими порциями
- Принимать ферментные препараты (панкреатин)
- При болях - обезболивающие средства
- Лечить сопутствующие заболевания и нормализовать обмен веществ
При обострениях может потребоваться госпитализация. Иногда проводятся эндоскопические и хирургические вмешательства.
Очень важно регулярно наблюдаться у гастроэнтеролога и своевременно выявлять обострения, чтобы предотвратить развитие осложнений панкреатита.
Профилактика панкреатита
Для профилактики острого панкреатита важно:
- Соблюдать режим питания, не переедать
- Отказаться от курения и злоупотребления алкоголем
- Лечить сопутствующие заболевания ЖКТ
- Избегать приема лекарств, провоцирующих панкреатит
- При наличии желчекаменной болезни регулярно обследоваться
Для профилактики обострений хронического панкреатита необходим полный отказ от курения и алкоголя. Рекомендуется дробное питание с ограничением жиров. Также важно регулярно проходить обследование и своевременно выявлять обострения заболевания.
Питание при панкреатите
Питание играет важную роль в лечении и профилактике панкреатита. Рекомендации по питанию:
- Частый прием пищи (5-6 раз в день) небольшими порциями
- Ограничение жиров до 30-50 г в день
- Употребление белковой пищи (нежирное мясо, рыба, творог)
- Включение в рацион круп, овощей, фруктов
- Обогащение рациона пищевыми волокнами
- Достаточное потребление жидкости
При хроническом панкреатите могут назначаться ферментные препараты для лучшего переваривания и усвоения пищи.
Физическая активность и панкреатит
Умеренная физическая активность полезна как для профилактики, так и для лечения панкреатита. Она способствует:
- Улучшению работы ЖКТ и обменных процессов
- Нормализации веса
- Укреплению иммунитета
- Улучшению настроения и сна
Рекомендуется регулярная ходьба, плавание, йога, гимнастика. Необходимо избегать интенсивных нагрузок, травмирующих видов спорта. Занятия лучше начинать постепенно, после консультации с врачом.
Народные методы лечения панкреатита
Наряду с медикаментозным лечением при панкреатите применяются и некоторые народные средства. Однако перед их использованием обязательно проконсультируйтесь с врачом!
К народным методам относятся:
- Теплые ванны и компрессы на область поджелудочной железы
- Массаж живота
- Питье отвара листьев крапивы
- Применение свекольного сока
- Прием меда натощак
Эти средства помогают уменьшить боль и воспаление. Однако они не заменяют медикаментозное лечение и требуют контроля врача.
Выводы
Поджелудочная железа – важный орган пищеварения. Панкреатит – серьезное заболевание, которое требует своевременной диагностики и правильного лечения. При соблюдении рекомендаций врача можно добиться стойкой ремиссии и предотвратить развитие осложнений. Здоровый образ жизни – залог профилактики панкреатита и сохранения здоровья поджелудочной железы.
ПОМОГИТЕ ХОРОШИМ ПРОВЕРЕНЫМ РЕЦЕПТОМ