Пункция верхнечелюстной пазухи - это процедура, которая проводится оториноларингологом с диагностической или лечебной целью. Она помогает определить степень выраженности патологического процесса, а также изменения в динамике. Кроме того, проведение этого вмешательства облегчает состояние больного.

Показания к проведению процедуры
Пункция верхнечелюстной пазухи не назначается абсолютно всем пациентам с проблемами оториноларингологического характера. Ее проводят только после тщательного обследования. Сначала врач должен собрать анамнез, провести объективное обследование. Далее он назначает неинвазивные методы диагностики, то есть те, которые не требуют повреждения кожных покровов, как пункция.
Диагностическая пункция верхнечелюстной пазухи производится только в тех случаях, когда после проведения всех перечисленных методов остаются какие-либо неясности. А вот лечебная пункция делается с целью облегчить симптоматику и улучшить состояние больного.
Основные показания к проведению данной процедуры могут быть следующими:
- продолжительные головные боли, причину которых выяснить другими способами не представляется возможным;
- накопление большого количества гноя в пазухе;
- для исследования содержимого кисты гайморовой пазухи;
- взятие биопсии для исследования под микроскопом при подозрении на онкологический процесс;
- с лечебной целью пункция проводится при неэффективности медикаментозной терапии и при наличии бактериального воспаления в верхнечелюстной пазухе.
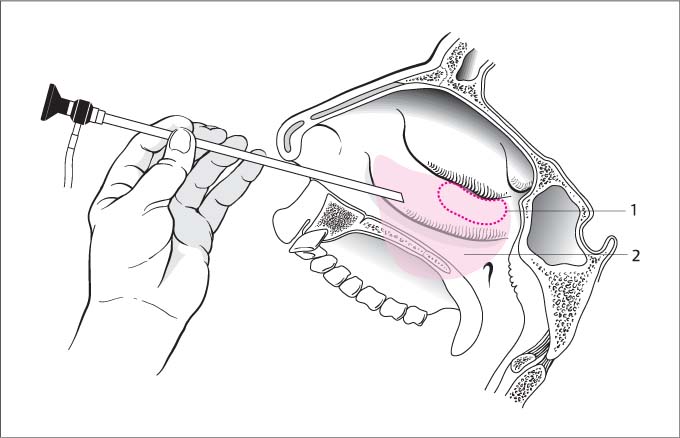
Техника проведения процедуры: первый этап
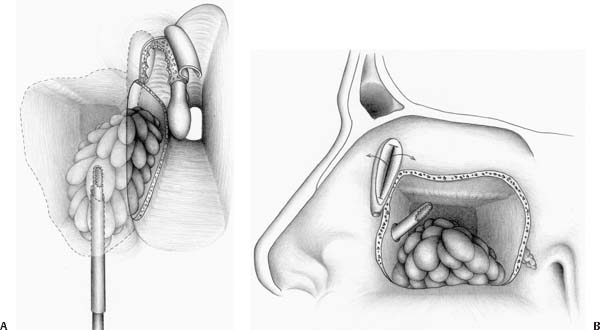
Перед проведением прокола слизистую оболочку носового хода обрабатывают раствором анестетика. Это необходимо для предотвращения болезненных ощущений. Чтобы расширить сосуды и выводной проток пазухи, больному вводят раствор адреналина. Пункцию верхнечелюстной пазухи проводят через нижний носовой ход.
Для прокола используют иглу, конец которой изогнут. Если такой в наличии нет, то допускается применение иглы для люмбальной пункции. Врач аккуратно вводит ее в нижний носовой ход на глубину до 2,5 см, при этом внимательно следя за процессом. Игла должна упереться в свод носового хода. Это место выбрано не случайно. Здесь кость наиболее тонкая, поэтому прокол сделать легче всего.
После этого продвижение иглы меняется по направлению к глазнице. Все время врач должен одной рукой держать голову пациента, а второй - иглу. Это предотвращает смещение инструмента и повреждение стенки носовой пазухи. Допускается изменение места укола, если изначально выбранная локация недостаточно податлива.
Последующие этапы проведения процедуры
Следующий этап техники пункции верхнечелюстной пазухи - это проверка проходимости соустья. От ее результатов зависит дальнейшая врачебная тактика. Если поршень шприца вытягивается легко и после он не возвращается обратно, значит, соустье проходимо. Еще один признак проходимости - жидкость из пазухи свободно вытекает в носовую полость. При этом необходимо аккуратно удалить жидкость, находящуюся в пазухе.
Далее врач промывает пазуху растворами антисептиков. Голова больного при этом наклонена вниз и вперед. Под голову пациента подставляют лоток, куда собирается жидкость. Такое положение предотвращает ее попадание в глотку или верхние дыхательные пути.
При необходимости на данном этапе может быть выполнена пункция верхнечелюстной пазухи с введением лекарственных средств. При этом врачи вводят антибиотики, протеолитические ферменты.
Если было выяснено, что соустье непроходимо, доктор делает еще один прокол. Пазуха промывается через две иглы.
Жидкость, полученную вследствие пункции, собирают в стерильную пробирку и отправляют на анализ в лабораторию.
Если проколы проводятся регулярно, в отверстие в носовом ходе вставляется катетер. Дальнейшие пункции делаются уже через эту трубочку. Такой способ лишает врача необходимости каждый раз делать новый прокол.
Противопоказания к процедуре
Лечебно-диагностическая пункция верхнечелюстной пазухи, как и любое другое исследование, имеет ряд противопоказаний.
Эту процедуру запрещено делать детям раннего возраста, поскольку их носовые пазухи еще не настолько развиты, как у взрослого.
Не рекомендуется проводить вмешательство людям с тяжелыми сопутствующими болезнями: сахарным диабетом в стадии декомпенсации, высоким артериальным давлением, выраженной недостаточностью внутренних органов. Таким пациентам необходимо максимально ограничить любые инвазивные вмешательства, так как это может привести к ухудшению их состояния.
Людям с психическими расстройствами также запрещена данная процедура.
Отдельно выделяют группу пациентов, которым просто невозможно выполнить прокол пазухи. Это может быть связано с толстой костной стенкой или наличием патологии ее развития.

Осложнения после процедуры
Осложнения при пункции верхнечелюстной пазухи это большая редкость. Однако иногда они все-таки бывают. Возможно возникновение таких нежелательных эффектов:
- Резкое снижение артериального давления, или коллапс. Это проявляется мраморной бледностью, посинением губ. Возможно помутнение сознания.
- Распространенное гнойное воспаление орбиты - флегмона. Появляется вследствие попадания гноя из пазухи.
- Повреждение тканей щеки иглой.
- Инфекционное заражение крови, или сепсис. Возникает при проникновении бактерий из пазухи в кровяное русло.
- Гематома мягких тканей вследствие повреждения артерий.
- Кровотечение.
- Эмболия кровеносного сосуда. Происходит такое очень редко при случайном проникновении воздуха в пазуху, а после и в сосуды.
Одним из наиболее часто встречающихся осложнений является коллапс. Чтобы помочь пациенту в такой ситуации, необходимо наклонить его вперед. Этот простой прием позволяет повысить давление за счет передавливания брюшной аорты. После пациента кладут горизонтально и приподнимают нижние конечности, чтобы увеличить приток венозной крови к сердцу. Если эти приемы не повысили артериальное давление, вводится кофеина бензоат под кожу.
Последствия нарушения техники прокола
Если во время пункции верхнечелюстной пазухи носа врач проведет иглу в неверном направлении или сделает прокол слишком глубоко, возможно повреждение верхней или задней стенки пазухи.
При проколе верхней стенки жидкость затекает в орбиту. Это может привести к развитию воспаления в тканях глаза: конъюнктивиту, ириту, иридоциклиту, блефариту. При несвоевременно оказанной помощи возможно ухудшение зрения и подвижности глаза.
Если врач имел неосторожность проколоть заднюю стенку пазухи, игла попадет в небную ямку. Это приведет к скоплению крови внутри лицевой кости и формированию гематомы.
Болезненна ли процедура?
Многие пациенты, которым предстоит пункция верхнечелюстной пазухи, обеспокоены насчет ее болезненности. Вопреки расхожему мнению, процедура абсолютно безболезненна. Возможно неприятное ощущение распирания после попадания раствора антисептика на слизистую оболочку. Но оно быстро проходит.
По отзывам, ощущение при введении анестетика такое же, как и в стоматологии. За счет его применения болевой синдром полностью устраняется.
Большую роль при проведении пункции играет положительный настрой. Существует такое явление, как эффект плацебо. Если больной "накрутит" себя перед вмешательством, то во время самой процедуры ему на самом деле может быть больно. А все из-за самовнушения.
Поэтому доктор перед пункцией должен подробно рассказать больному про все этапы процедуры, чтобы успокоить его.

Заложенность носа после прокола
Основная цель пункции гайморовой пазухи - убрать или уменьшить заложенность носа. Но бывают случаи (отзывы это подтверждают), когда состояние лишь ухудшается. Каковы же причины этого парадокса?
Во-первых, заложенность после процедуры может появиться как рефлекторная реакция на прокол слизистой, которая отекает, что и мешает человеку дышать. В таких случаях симптом возникает сразу же после вмешательства. При дальнейшей терапии отек сходит.
Возможен еще вариант, когда заложенность появляется через определенное время после процедуры. Это свидетельствует о недостаточной ее эффективности. Может быть, в пазухе еще остались микроорганизмы. Кроме того, нужно рассмотреть возможность наличия инфекционных процессов рядом. Например, кариес в зубах. Аллергические реакции также могут спровоцировать заложенность носа.
Сколько проколов делается?
Количество пункций верхнечелюстной пазухи во многом зависит от типа процедуры (диагностическая или лечебная). Если процедура проводится с целью диагностики и взятия материала, как правило, для этого достаточно одного прокола.
В то же время, если при проколе вводятся лекарственные средства, обычно курс состоит из 3-5 пункций.
В сегодняшней медицине пункция верхнечелюстной пазухи - это экстренный метод. Ее назначают только при угрозе распространения инфекции за пределы пазухи или неэффективности других лекарственных методов. При банальном гайморите достаточно терапии пероральным или парентеральным антибиотиком. И делать прокол, как и другие неприятные процедуры (типа "кукушки"), нет никакой необходимости.