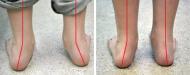
Под термином «вальгусная деформация стоп» понимается патологическое состояние, при котором уменьшается высота их сводов. Одновременно с этим происходит искривление их центральной оси. У пациентов с подобным диагнозом пятки и пальцы выгнуты наружу, а средний отдел стопы завален внутрь. Данная патология наиболее часто диагностируется у новорожденных и детей младшего школьного возраста. У взрослых, как правило, развивается вальгусная деформация большого пальца стопы. При этом патологии наиболее подвержены женщины. У них чаще развивается искривление сустава большого пальца. При возникновении тревожных симптомов необходимо обратиться к ортопеду. На основании результатов диагностики составляется схема лечения.
Причины
Вальгусная деформация стопы может носить как врожденный, так и приобретенный характер. По статистике, на долю патологии приходится до 80% всех обращений к ортопеду. Как правило, от нее страдают маленькие дети и школьники. У взрослых вальгусная деформация стопы диагностируется в единичных случаях.
Врожденная патология характеризуется нарушением внутриутробного развития ребенка, при котором изменяется форма костей дистальных отделов ног, а также их взаиморасположение.
Причины данного состояния следующие:
- наследственная предрасположенность;
- различные осложнения в период беременности.
Вальгусная деформация стопы приобретенного характера развивается на фоне ослабления тонуса мышечной ткани и из-за недоразвитых сухожилий и связок. Причинами возникновения подобных нарушений являются следующие заболевания и состояния:
- патологии опорно-двигательного аппарата;
- неправильно подобранная или некачественная обувь;
- частые эпизоды ОРВИ;
- дисплазия;
- рахит;
- избыточная масса тела;
- генетическая предрасположенность;
- различного рода травмы;
- эндокринные заболевания;
- полиомиелит;
- ДЦП.
Немаловажным провоцирующим фактором является желание родителей поскорее научить ребенка ходить. Из-за низкого мышечного тонуса происходит уплощение свода стопы под собственным его весом. Закономерным результатом является еще большее ослабление тканей и связок. В дальнейшем ребенок уже не может удерживать стопу в нормальном положении.
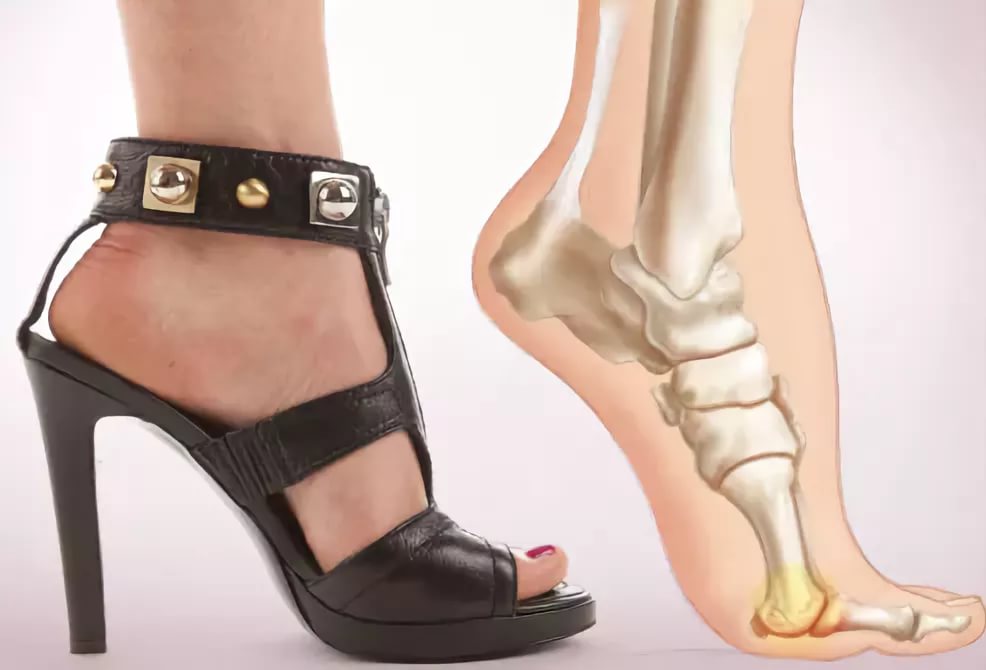
У взрослых вальгусная деформация стопы в большинстве случаев развивается на фоне ношения неудобной обуви. Согласно статистическим данным, в странах, где принято ходить босиком патология практически не встречается. Следование модным тенденциям и чрезмерная любовь к обуви на каблуках приводят к избыточному трению, давлению, защемлению нервных волокон и воспалениям. На фоне данных состояний у взрослых чаще всего возникает вальгусная деформация большого пальца стопы, иногда происходит опущение ее сводов, вследствие чего она приобретает Х-образный внешний вид.
Кроме того, провоцирующими факторами являются:
- Возраст. Всего у 3% людей заболевание развивается до 30 лет. Данный показатель увеличивается до 9% к 60 годам. Вероятность возникновения патологии возрастает вдвое у лиц старше 60 лет.
- Наследственная предрасположенность.
- Травмы.
- Избыточная масса тела.
- Род деятельности. Наиболее часто деформация диагностируется у балерин, которые длительное время вынуждены танцевать на пальцах ног.
- Ассоциированные заболевания. К ним относятся: подагра, церебральный паралич, ревматоидный артрит, суставная гиперподвижность, болезнь Шарот, рассеянный склероз.
- Беременность.
- Период менопаузы у женщин и сопутствующий ему гормональный дисбаланс.
Основной причиной развития патологии также является слабость мышечно-связочного аппарата. Если продолжать носить неудобную обувь, заболевание будет прогрессировать. В запущенных случаях решается вопрос о целесообразности проведения хирургического вмешательства.
Симптомы
Патологию несложно обнаружить самостоятельно. У детей вальгусную деформацию стопы родители могут выявить следующим образом: выпрямить ребенку колени и плотно их сжать. Если промежуток между внутренними сторонами лодыжек будет составлять более 5 см, это свидетельствует о наличии патологического процесса. При этом своды стоп заметно завалены внутрь, также может быть уменьшена их высота. Пальцы и пятки при наличии недуга отклонены наружу.
Кроме того, симптомами вальгусной деформации стоп у детей являются следующие состояния:
- Шарканье при ходьбе.
- Быстрое наступление чувства усталости во время подвижных игр.
- Болевые ощущения в ногах и спине.
- Ребенок при ходьбе наступает только на внутреннюю часть стопы.
- Неуверенность в походке.
- Мышечные судороги в икрах.
- К вечеру стопы немного опухают.
Если обратить внимание на обувь, которую носит ребенок, можно обнаружить, что подошва наиболее изношена с внутренней стороны.
У взрослых при наличии вальгусной деформации стопы или большого пальца появляются следующие симптомы:
- Болевые ощущения.
- Быстрое наступление чувства усталости при ходьбе.
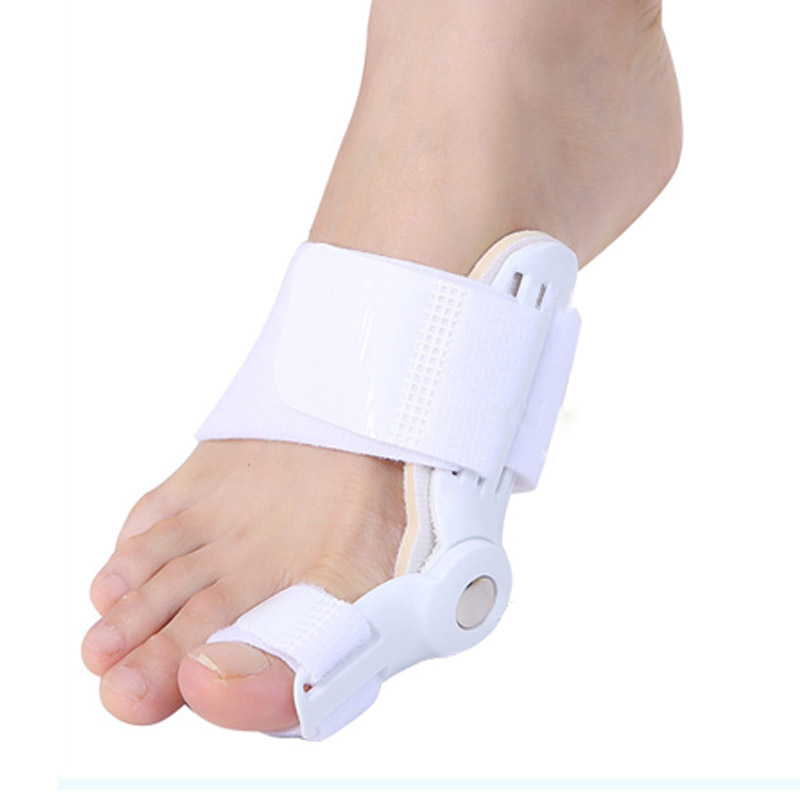
- Выраженное отклонение наружу большого пальца.
Кроме того, появляются проблемы с подбором обуви. При сильной деформации начинает смещаться и второй палец. За счет этого при ходьбе и в нем появляются болезненные ощущения.
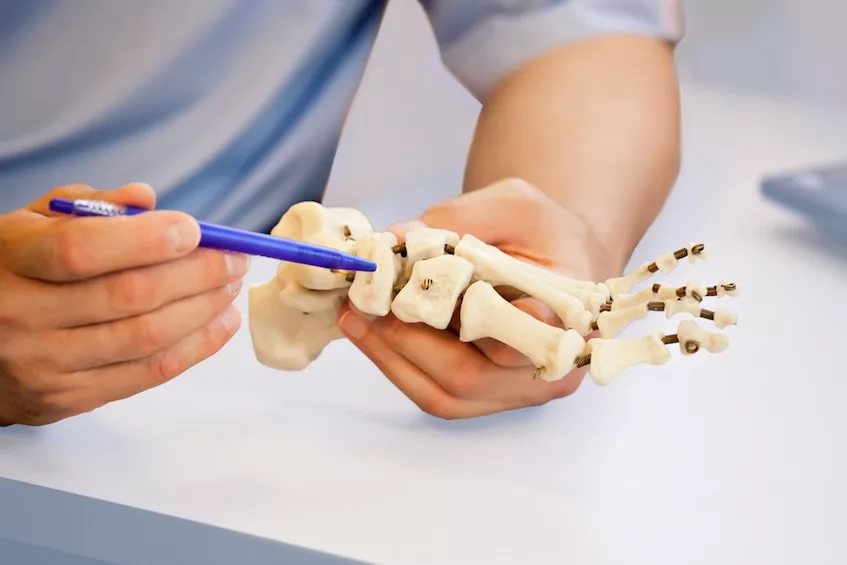
Степени тяжести
Специалисты классифицируют заболевание в зависимости от угла между костью и первым пальцем.
Патология может иметь следующие степени:
- I. Характеризуется возникновением подвывиха стопы, который является следствием деформации сустава. Она развивается на фоне патологической подвижности связок.
- II. На данном этапе происходит еще большее смещение соединений и сухожилий на большом пальце.
- III. Вальгусная деформация стопы 3 степени является наиболее тяжелой. На данном этапе соединительная и костная ткани уже не могут справиться с нагрузкой. Они максимально ослаблены и уязвимы к различного рода травмам.
На начальном этапе от заболевания можно избавиться консервативными методами терапии. При патологии 3 степени некоторым пациентам показано хирургическое вмешательство.
Диагностика
Лечением вальгусной деформации стопы занимается врач-ортопед. К нему необходимо обращаться при возникновении первых тревожных признаков.
В процессе приема врач проводит первичную диагностику, включающую:
- Опрос. Специалисту необходимо предоставить информацию обо всех имеющихся симптомах и уточнить, как давно они появились, а также при каких ситуациях увеличивается степень их выраженности.
- Осмотр. Врач оценивает состояние стопы: положение сустава, иные деформации, положение сводов. После этого он просит пациента сделать несколько шагов. Это позволяет врачу выявить выраженность болевых ощущений, припухлость, изменения в сгибании суставов. Кроме того, ортопед оценивает состояние кожных покровов и обращает внимание на периферический пульс. У детей до 3 лет средняя часть стопы имеет своеобразную жировую подушечку. Для того, чтобы оценить форму свода у ребенка, специалист может попросить встать его на носочки.
После проведения первичной диагностики врач направляет пациента на рентгенографию. С помощью данного исследования возможно определить степень деформации. Для того, чтобы исключить наличие других патологий, специалист может назначить КТ. Ультразвуковое исследование необходимо при подозрении на нарушение процесса кровообращения. Лабораторные методы диагностики (анализы крови и мочи) назначаются для исключения наличия ассоциированных заболеваний и перед проведением хирургического вмешательства. Для точной постановки диагноза у ребенка врач может направить его на консультацию к неврологу. Это необходимо для исключения нарушений со стороны нервной системы.

Консервативные методы лечения
Патология требует комплексного подхода. Пациентам необходимо понимать, что от заболевания 3 степени практически невозможно избавиться консервативными способами. Но и решение относительно целесообразности проведения хирургического вмешательства принимается на основании результатов диагностики и при неэффективности безоперационных методов.
Схема лечения вальгусной деформации стопы включает в себя следующие способы:
- Иммобилизация.
- Массаж.
- Кинезиотейпирование.
- Лечебная физкультура.
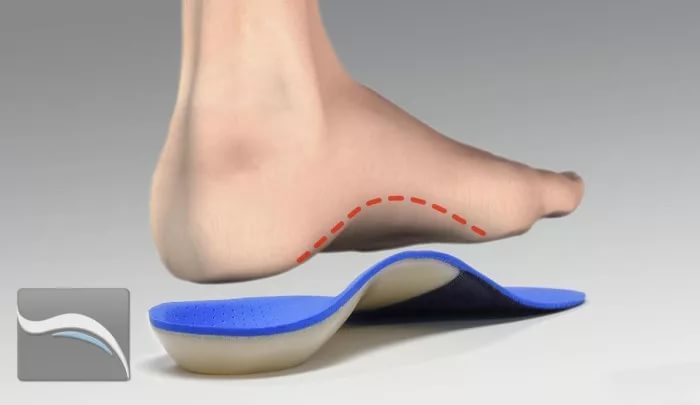
- Правильный подбор обуви и установка в изделия ортопедических стелек.
- Прочие физиотерапевтические процедуры.
Под иммобилизацией стопы понимается принудительное ее вправление в физиологическое положение с последующей фиксацией. Метод осуществляется с помощью гипса или лонгеты. В первом случае процедура иммобилизации проводится раз в неделю. После снятия старого гипса стопу массируют и фиксируют новым. Лонгета - это съемное приспособление. По жесткости она не уступает гипсу, но степень иммобилизации у нее ниже. Фиксирующие приспособления предназначены для лечения 1 и 2 степени заболевания. Носить их необходимо минимум 12 часов в день в течение 6 месяцев.
Массаж при вальгусной деформации стопы проводится специалистом. Не рекомендуется осуществлять его в домашних условиях, чтобы не усугубить ситуацию. Для максимальной эффективности необходимо пройти курс из 10 сеансов. При выраженной патологии он повторяется несколько раз в год.
В последние несколько лет массовую популярность обрело кинезиотейпирование. При вальгусной деформации стоп способ способствует укреплению мышечной ткани, которая управляет пораженным суставом. Суть метода заключается в следующем: на патологически измененную зону накладывается специальная лента с липким слоем (кинезиотейп). Во время совершения движения он способствует изменению динамики мышц. Задачей метода не является фиксация стопы, так как плотность кинезиотейпа не намного больше, чем у обычного скотча. Данный способ является вспомогательным и не применяется для лечения выраженной патологии.
И у взрослых, и у детей при вальгусной деформации стоп гимнастика помогает разогреть мышечную ткань и расширить амплитуду движений. Упражнения рекомендуется делать как можно чаще. Их выполнение не требует специальной подготовки и снаряжений.
Эффективными являются следующие упражнения:
- В положении сидя тянуть носки на себя.
- В той же позиции умеренно нажать на внешнее ребро стопы. Одновременно с этим должно произойти ее сгибание внутрь.
- Совершать стопами вращательные движения.
- Ходить на носочках.
- Разбросать на полу много мелких предметов. Стараться собрать их пальцами ног.
- Передвигаться на внешней части стоп.
- Ходить без обуви по неровным поверхностям.
При вальгусной деформации стоп ЛФК также улучшает степень координации движений, ускоряет местное кровообращение, положительно влияет на сократительную способность и тонус мышечной ткани. Наилучшего результата можно добиться, если сочетать упражнения с физиотерапевтическими процедурами.
К ним относятся:
- электрофорез;
- парафинотерапия;
- амплипульс;
- магнитотерапия;
- грязевые ванны;
- иглорефлексотерапия.
Данные процедуры предназначены для минимизации выраженности неприятных симптомов. Как самостоятельный метод в лечении патологии они не применяются.
При вальгусной деформации стоп обувь имеет важное значение. Правильные детские изделия должны соответствовать следующим требованиям:
- На щиколотке должна быть хорошая фиксация (шнурки, застежки, липучки).
- Качественная обувь делается из материалов натурального происхождения.
- Задник должен быть высоким (в идеале прикрывать щиколотку) и жестким. При нажатии на него пальцем не должно происходить формирования вмятин.
- Высота каблука должна составлять 0,5-1 см.
- Внутренний край у правильной обуви всегда прямой.
- Носок у моделей должен быть закругленным.
- При сгибании подошва качественных изделий без усилия приобретает форму дуги. Она также должна иметь рельефную структуру.
Обувь ребенку необходимо приобретать строго в соответствии с размером. Слишком тесные или свободные изделия приводят к множеству патологий опорно-двигательного аппарата.
Взрослым также рекомендуется приобретать обувь из натуральных материалов. Она должна быть удобной и по размеру. Женщинам не рекомендуется носить изделия с высотой каблука более 7 см.
Кроме того, врачи советуют все время носить стельки при вальгусной деформации стоп. Данные ортопедические изделия позволяют избавиться от патологии на ранней стадии ее развития. Как правило, они используются в совокупности с супинаторами, пальцевыми корректорами и дополнительными стяжками.
При ярко выраженных болевых ощущениях врач назначает прием нестероидных противовоспалительных средств.

Оперативное лечение
Хирургическое вмешательство проводится в случае, когда все методы консервативной терапии оказались неэффективными и не остановили прогрессирование патологии. У взрослых оно осуществляется, если заболевание значительно снижает качество жизни пациентов и представляет собой выраженный косметический дефект.
Лечение вальгусной деформации стоп может быть проведено следующими способами:
- Установка спицы Киршнера. Конструкция на протяжении всей жизни фиксирует свод стопы в физиологичном положении.
- Ахиллотомия. Подразумевает перерезание сухожилия, с помощью которого к пяточной кости крепится трицепс голени. Затем стопу фиксируют гипсом. Во время иммобилизации сухожилие восстанавливается и приобретает физиологичную длину, так как при патологии оно всегда укорочено.
В период восстановления показаны физиотерапевтические процедуры в сочетании с массажем и ЛФК.
Народные методы лечения
Важно понимать, что нетрадиционные способы не в состоянии избавить от патологии или остановить ее развитие. Их задачей является лишь устранение болевых ощущений. Для этой цели можно использовать различные компрессы. Хорошо избавляет от боли прополис, приложенный на несколько часов к пораженной поверхности. Также действенным является следующее средство: высушенные и максимально измельченные цветки одуванчика залить небольшим количеством йода. Длительность настаивания - 3 дня. По истечении этого времени средство необходимо наносить на пораженную зону в виде сеточки.
Прогноз
В большинстве случаев эффективным является лечение вальгусной деформации стоп без операции. Быстрых и наилучших результатов можно добиться при обращении к ортопеду при появлении первых тревожных признаков.
При игнорировании проблемы и у детей, и у взрослых развивается выраженная деформация, которая значительно снижает качество жизни. Кроме того, появляются всевозможные нарушения опорно-двигательного аппарата, избавиться от которых крайне сложно.
Профилактические мероприятия
С первых месяцев жизни рекомендуется заниматься с ребенком в бассейне. Плавание укрепляет и развивает мышцы, а стопы в воде никогда не заваливаются в ту или иную сторону.
Кроме того, возникновение патологии можно предупредить, соблюдая следующие правила:
- регулярно посещать педиатра и ортопеда с целью профилактического осмотра;
- не заставлять маленького ребенка ходить, если его организм еще не готов к подобной нагрузке;
- приобретать качественную обувь и строго в соответствии с размером.
Взрослым также нужно научиться выбирать правильные изделия, которые не сжимают стопу, но и не являются слишком свободными. Женщинам не рекомендуется носить обувь на высоком каблуке. Кроме того, необходимо пересмотреть режим дня таким образом, чтобы на полноценный отдых отводилось несколько часов. Также важно контролировать массу тела, не допуская развития ожирения.
В заключение
Вальгусная деформация стоп является широко распространенной патологией ортопедического характера. Наиболее часто она диагностируется у детей. У взрослых же, как правило, развивается деформация большого пальца стопы. В обоих случаях показан комплексный терапевтический подход. При его неэффективности, что случается в очень запущенных случаях, показано хирургическое вмешательство. Основной профилактической мерой является правильный подбор обуви.