Аутоиммунный гепатит — опасное заболевание, которое сопровождается хроническим воспалением и поражением печени. Данный недуг чаще диагностируется у людей молодого и зрелого возраста. При отсутствии лечения или слишком позднем его начале прогнозы для пациентов неблагоприятные. Именно поэтому стоит ознакомиться с дополнительной информацией.
Итак, что представляет собой патология? Каковы причины ее появления? На какие признаки стоит обращать внимание? Какие анализы на аутоиммунный гепатит нужно сдать? Существуют ли действительно эффективные методы терапии? Каковы прогнозы для больных? Ответы на эти вопросы ищут многие читатели.
Что представляет собой патология?
Аутоиммунный гепатит (по МКБ — К73.2) представляет собой заболевание, которое сопровождается хроническим воспалительным процессом в тканях печени. Это иммунозависимая патология — по тем или иным причинам организм человека начинает вырабатывать специфические антитела, которые атакуют клетки собственной печени.
Данная болезнь считается редкой — на каждый миллион населения приходится не более 50-200 пациентов с данным диагнозом. Чаще всего болеют люди в возрасте от 10 до 30 (аутоиммунный гепатит у детей также возможен) и от 50 до 70 лет. Женщины более склонны к подобному заболеванию.
Кстати, впервые симптомы прогрессирующего гепатита, который неизменно заканчивался циррозом, были описаны Д. Вальденстремом в 1950 году. В 1956 году во время исследований в крови пациентов были обнаружены антинуклеарные тела, которые подтвердили аутоиммунное происхождение заболевания. В то время недугу присвоили название «люпоидного гепатита». Термин «аутоиммунный гепатит» был введен в международную номенклатуру в 1965 году.
Основные причины развития недуга
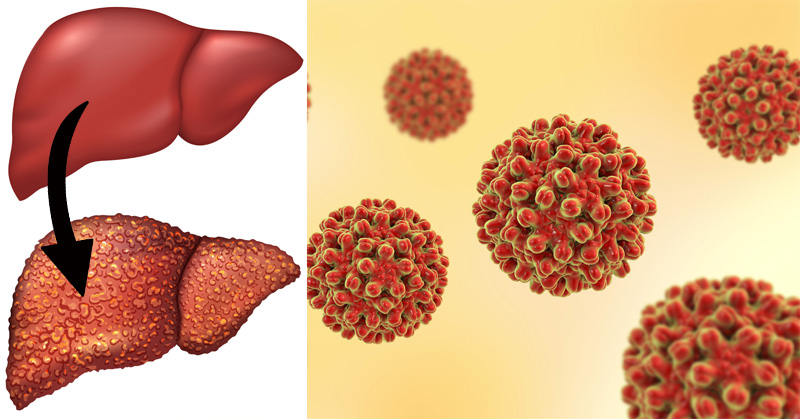
Аутоиммунный гепатит связан с неадекватной активностью иммунной системы человека, о чем, собственно, свидетельствует само название патологии. Атака антител приводит к воспалительно-некротическим изменениям структур печени.
В процессе исследований в крови пациентов было обнаружено несколько видов антител. Тем не менее основную роль в развитии заболевания играют два соединения:
- SMA-антитела (антигладкомышечные), которые разрушают мельчайшие структуры гладкомышечных клеток;
- ANA-антитела (антинуклеарные) губительно воздействуют на ДНК и белки клеточных ядер.
К сожалению, на сегодняшний день точные причины возникновения аутоиммунных реакций неизвестны. Есть предположения, что активировать данное заболевание могут вирусы, проникающие в организм человека, в частности вирусы различных форм гепатита, вирус простого герпеса, ВИЧ-инфекция, вирус Эпштейна - Барр.
К факторам риска относят активность сальмонелл и дрожжевых грибков в организме человека. Имеет место наследственная предрасположенность. Благодаря научным исследованиям было обнаружено, что начало аутоиммунного процесса порой связано с приемом таких препаратов, как «Оксифенизатин», «Моноциклин», «Изониазид», «Диклофенак».
Аутоиммунный гепатит: симптомы
К сожалению, не существует специфических признаков, появление которых могло бы подтвердить наличие именно аутоиммунной формы гепатита. Клиническая картина смазана. Возможно появление следующих симптомов:
- общее ухудшение самочувствия больного;
- постоянная сонливость;
- быстрая утомляемость, снижение работоспособности;
- человек устает даже от минимальных физических нагрузок, которые в прошлом организм переносил вполне нормально;
- появление чувства распирания, постоянной тяжести в области правого подреберья;
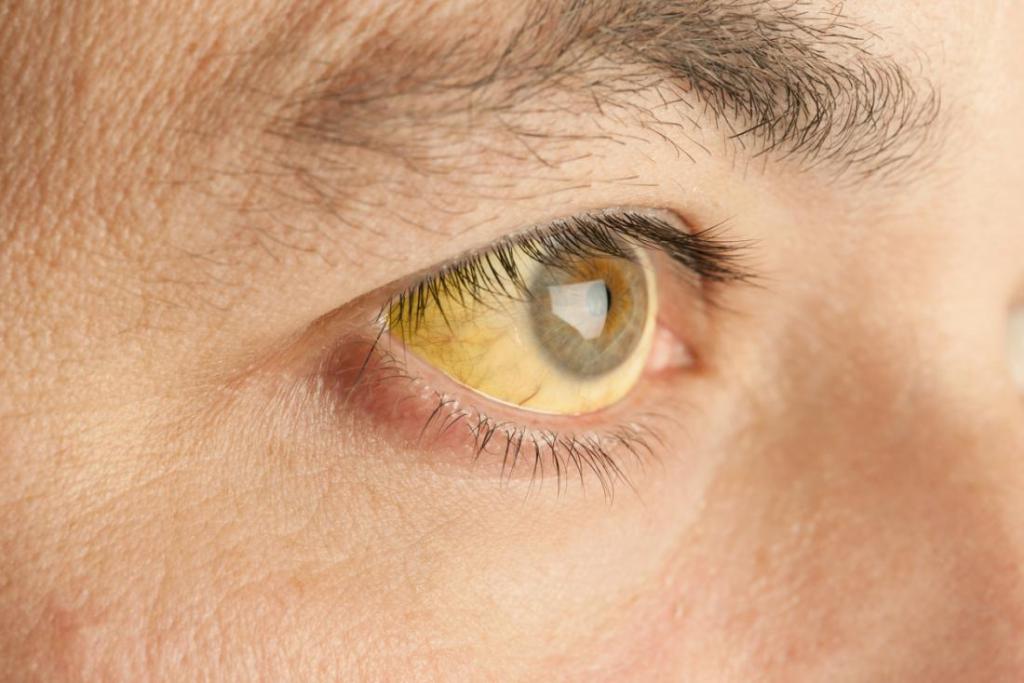
- склеры глаз и кожные покровы окрашиваются в желтый цвет (желтуха может быть как постоянной, так и преходящей);
- моча пациента становится намного темнее;
- наблюдаются периодические повышения температуры тела (лихорадка исчезает так же быстро, как и появляется);
- боли в суставах, ломота в мышцах;
- ухудшение аппетита и связанная с этим потеря массы тела;
- от нарушений работы печени страдают покровы — пациенты жалуются на раздражающий кожный зуд, жжение, покраснения;
- у женщин возможно нарушение менструального цикла (иногда месячные и вовсе прекращаются);
- возможно появление сосудистых звездочек и небольших, точечных кровоизлияний;
- ладони пациентов нередко приобретают красноватый оттенок;
- к перечню симптомов относят спонтанные приступы тахикардии.
При наличии подобных симптомов крайне важно обратиться к специалисту. Чем раньше болезнь будет обнаружена, тем выше вероятность благоприятного исхода. К сожалению, интенсивность симптомов нарастает постепенно, поэтому пациенты часто обращаются к врачу уже на стадии цирроза.
Внепеченочные проявления
Аутоиммунный гепатит — системное заболевание. Часто у пациентов диагностируются не только воспалительно-некротические изменения печени, но и другие патологии, включая:
- системную красную волчанку;
- ревматоидные артриты различной степени выраженности;
- некоторые формы тиреоидитов;
- гемолитическая анемия;
- витилиго (исчезновение кожной пигментации);
- васкулиты;
- бронхиальную астму;
- инсулинозависимую форму сахарного диабета;
- полиомиозиты;
- облысение, причем как у мужчин, так и у женщин;
- склеродермию;
- синдром Рейно;
- фиброзирующий альвеолит;
- аутоиммунную форму тромбоцитопении.
В процессе диагностики крайне важно определить, какие еще органы пострадали от аутоагрессии собственных антител.
Основные разновидности заболевания
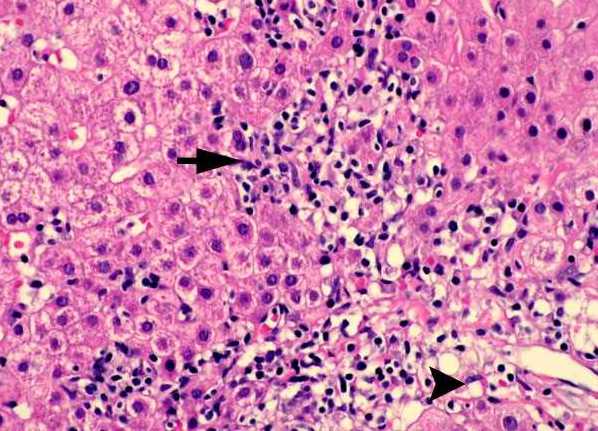
Существует множество систем классификации данной патологии. В зависимости от того, какие именно антитела можно выделить из крови пациента, выделяют три типа аутоиммунного гепатита.
- Наиболее распространенным является первый тип заболевания, который, кстати, чаще всего регистрируется у представительниц женского пола. В крови присутствуют как антинуклеарные, так и антигладкомышечные антитела. Заболевание протекает вяло и хорошо поддается иммуносупрессивной терапии.
- Гепатит второго типа чаще всего встречается у детей в возрасте от 2 до 14 лет. Недуг прогрессирует быстро, да и прогнозы неблагоприятные. Согласно статистике, у 40-70 % пациентов на момент диагностики уже имеется цирроз в той или иной стадии развития. Внепеченочные проявления заболевания регистрируются чаще, чем при гепатите первого типа. Недуг более устойчив к медикаментозному лечению.
- Третий тип заболевания характеризуется присутствием в крови антител к печеночному антигену. По клинической картине схож с гепатитом первого типа.
К каким осложнениям может привести заболевание?

Аутоиммунный гепатит печени — крайне опасная патология. При отсутствии лечения заболевание неизбежно заканчивает осложнениями. Их список достаточно большой:
- прогрессирующая печеночная недостаточность, которая может привести к развитию так называемой печеночной энцефалопатии (сопровождается токсическим поражением нервной системы, что приводит к развитию депрессивных состояний, снижению интеллекта, изменениям личности и т. д.);
- асцит (патология, при которой в свободной брюшной полости накапливается жидкость);
- варикозное расширение вен пищевода с дальнейшим их повреждением и массивным кровотечением;
- цирроз печени.
Именно поэтому пациент должен регулярно сдавать анализы и наблюдаться у врача — только так можно вовремя заметить появление ухудшений.
Диагностические мероприятия
Если у пациента имеются вышеописанные симптомы, врач назначит дополнительные исследования. Об аутоиммунном гепатите можно говорить в том случае, если:
- в анамнезе больного отсутствует информация о злоупотреблении алкоголем, переливаниях крови, приеме лекарств, которые негативно воздействуют на работу печени;
- в крови обнаруживается повышенный уровень иммунноглобулинов (как минимум в 1,5 раза превышает норму);
- при исследовании сыворотки крови не было обнаружено маркеров активных вирусных заболеваний (цитомегаловирус, гепатиты А, В и С);
- обнаружено повышенное содержанием к крови SMA и ANA-антител.
Пациентов обязательно отправляют на УЗИ внутренних органов, а также магнитно-резонансную и компьютерную томографию. Данные процедуры предоставляют врачу информацию о размерах печени, изменениях в ее структуре. Также есть возможность подтвердить наличие болезни Вильсона, хронического вирусного гепатита, жировой дистрофии печени, цирроза, холангита и некоторых других заболеваний.
Консервативное лечение

В зависимости от результатов анализов и общего состояния пациента врач составит схему терапии. Как лечат аутоиммунный гепатит? Клинические рекомендации следующие.
- Обязательной частью лечения является прием глюкокортикостероидов. Как правило, используется «Преднизолон». В зависимости от массы тела пациентам вводят от 40 до 80 мг данного препарата. Курс длится две недели, после чего проводятся лабораторные анализы. Если состояние пациента улучшилось, то дозу «Преднизолона» постепенно снижают до 10–20 мг в день.
- Пациенты также принимают цитостатические лекарства, которые угнетают активность иммунной системы. Эффективным является «Азатиоприн». Пациенты принимают по три таблетки в сутки. Терапия длится от 2 до 6 месяцев.
- В схему лечения также включают уросдезоксихолевую кислоту. Это вещество благотворно воздействует на печень, ускоряет процессы регенерации гепатоцитов.
- Разумеется, проводится и симптоматическое лечение. Например, при наличии асцитов и отеков пациентам назначают прием «Фуросемида». Это лекарство предназначено для краткосрочного применения, так как оно выводит калий из организма.
- Если имеет место кровотечение десен, точечные подкожные кровоизлияния, появление сосудистых звездочек, то врачи рекомендуют прием таблетки «Викасола» трижды в сутки.
- С болями и дискомфортом помогает справиться препарат «Риабал».
Стоит отметить, что противовоспалительная и иммуносупрессивная терапия длится не менее 1-2 лет. Пациент регулярно сдает анализы — так врач может оценить эффект от проводимого лечения, вовремя обнаружить ухудшение. Если удалось достичь ремиссии, схему и график приема препаратов можно слегка изменить. Согласно статистике, в 80 % случаев после полной отмены лекарств у пациентов развивается рецидив. Лишь некоторым больным противовоспалительная терапия позволяет достичь стойкой ремиссии. Но даже если терапия закончилась успешно, человек все равно должен постоянно пребывать на учете врача.
Диета при гепатите
Лечение подобного заболевания обязательно включает в себя и соответствующую диету. Правильный рацион поможет снять нагрузку с печени. Как выглядит питание при таком заболевании, как аутоиммунный гепатит? Рекомендации выглядят следующим образом:
- идеальным вариантом является дробное питание (суточную норму пищи разделить на 5-7 приемов);
- нужно ограничить количество соли до 5 г в сутки;
- в день врачи рекомендуют выпивать не менее 1,5 л воды;
- категорически запрещены алкогольные напитки;
- нужно отказаться от продуктов, которые содержат какао, а также от газированных напитков, кофе, бобовых, грибов, пряностей, орехов, цитрусовых фруктов, цельного молока, меда;
- разрешено есть каши, нежирные сорта мяса и рыбы, фрукты и овощи;
- противопоказаны острые, жареные, жирные и консервированные продукты;
- блюда нужно готовить на пару, отваривать или запекать в духовке.
Хирургическое вмешательство
Используя консервативные методы, можно купировать симптомы, затормозить воспалительный процесс и дальнейшее развитие гепатита. Тем не менее хирургическое лечение аутоиммунного гепатита на сегодняшний день является единственным действенным способом устранить данную патологию. Суть терапии в данном случае заключается в трансплантации пациенту новой печени.
Разумеется, процедура сопряжена с массой трудностей. Найти подходящего донора не так уж и просто, иногда этот процесс затягивается на несколько лет. Более того, операция это дорогостоящая, да и не каждый хирург имеет достаточную квалификацию для проведения пересадки.
Это единственный способ избавиться от такого заболевания, как аутоиммунный гепатит. Вылеченные пациенты должны придерживаться определенных рекомендаций, правильно питаться и принимать соответствующие препараты.
К сожалению, даже после пересадки возможно возникновение трудностей. В частности, существует риск отторжения органов. Пересаженная печень по тем или иным причинам может работать неправильно, что приводит к печеночной недостаточности. Кроме того, лекарства, которые принимает пациент, подавляют активность иммунной системы (это помогает предотвратить отторжение), поэтому люди намного тяжелее переносят инфекционные заболевания — обычная простуда может закончиться пневмонией, менингитом или сепсисом.
Лечение домашними средствами
Вы уже знаете о том, что представляет собой аутоиммунный гепатит. Причины, симптомы, консервативное лечение — все это важные моменты. Но многие пациенты интересуются вопросами о том, можно ли добавить в схему терапии домашние средства. Народная медицина предлагает разные средства для улучшения работы печени.
- Полезным считается овес, так как экстракт этого растения способствует восстановлению гепатоцитов. Для приготовления лекарства вам понадобится 350 г неочищенных зерен, которые нужно залить тремя литрами воды. Смесь нужно довести до кипения, после чего на маленьком огне «томить» в течение трех часов. После того как отвар остынет, его нужно процедить. Принимать нужно по 150 мл дважды в сутки (лучше за 20-30 минут до еды) в течение 2-3 недель.
- Положительно на состоянии печени сказываются и овощные соки. Например, можно пить соки редьки и свеклы, смешанные в равных количествах (не более одного стакана смеси в сутки). Помогает сок (или пюре) из свежей тыквы, а также сок из свежей или квашеной капусты.
- В лечении гепатитов и прочих заболеваний печени широко применяются продукты пчеловодства, в частности мед, прополис, маточное молочко.
Стоит понимать, что аутоиммунный гепатит — серьезное заболевание, поэтому с лекарствами экспериментировать не стоит. Перед использованием любых домашних средств нужно проконсультироваться с лечащим врачом.
Аутоиммунный гепатит: прогнозы для пациентов
В данном случае многое зависит от терапии. Если пациент не получил адекватной медицинской помощи, то хронический аутоиммунный гепатит неизбежно приведет к циррозу, развитию печеночной недостаточности и смерти пациента.
Правильно подобранной и вовремя начатое лечение дает больным шанс — в 80 % случаев пациентам удается хотя бы частично восстановиться и прожить еще не менее 20 лет. Если воспалительный процесс сопряжен с циррозом, то прогнозы, увы, не столь благоприятны — 80 % больных умирают в течение последующих 2-5 лет. Трансплантация печени позволяет достичь стойкой ремиссии (прогноз для пациентов на последующих пять лет вполне благоприятный).