Беременную женщину подстерегает масса опасностей. Одними из них являются преэклампсия и эклампсия – патологические состояния, которые возникают у будущих матерей. В нашей статье речь пойдет не о самостоятельных заболеваниях, а, скорее, о синдромах органной недостаточности, которая сопровождается частичным поражением ЦНС в большей или меньшей степени. О причинах эклампсии и преэклампсии, первой помощи и вероятных последствиях данной проблемы узнаете прямо сейчас.
Что представляет собой эта патология
У небеременной женщины или мужчин подобные нарушения возникнуть не могут. Все дело в том, что проблема зарождается в системе «беременная - плацента - плод». Назвать точные причины и описать патогенез развития этой болезни до сих пор не в состоянии ни один врач, но все же о наиболее вероятных факторах, провоцирующих синдром, поговорим в следующем разделе.
По мнению ученых медиков из западных стран, преэклампсия и эклампсия представляют собой синдромы, возникающие как следствие прогрессирования гипертонической болезни. В отечественной медицинской науке не так давно имела место несколько другая позиция, согласно которой оба синдрома считаются разновидностями гестоза.
Эклампсия и преэклампсия развиваеются у беременных женщин во втором триместре, как правило, после 20-й недели. Характерными признаками полиорганной недостаточности, типичной для преэклампсии, является стойкая артериальная гипертензии, отеки тела и конечностей. О развитии синдрома может свидетельствовать присутствие белка в моче – врачи называют это протеинурией.
В отличие от преэклампсии, эклампсия сопровождается более серьезными нарушениями, которые приводят к поражению полушарий мозга. У больной может возникнуть кома на фоне гипертонического криза. Весьма характерными для эклампсии являются судороги, спутанность сознания. При отсутствии должной медицинской помощи женщине угрожает летальный исход.
Классификация болезни
Исходя из типологии, установленной ВОЗ, синдром полиорганной недостаточности (преэклампсия) может быть легкой и тяжелой степени. К начальной стадии развития этой патологии относят гестационную гипертензию, которая является обострением хронической формы заболевания, спровоцированным вынашиванием плода. Диагностированная преэклампсия в преобладающем числе случаев предшествует эклампсии.
Российские акушеры-гинекологи разделяют эклампсию на несколько разновидностей, в зависимости от того, в какой момент она развилась:
- во время беременности – наиболее распространенный вариант течения синдрома (встречается в 80% от всех случаев эклампсии);
- во время родов – в процессе родовспоможения проявление синдрома диагностируется у каждой пятой-шестой женщины;
- после родов – патология возникает на протяжении суток после родовой деятельности, составляет около 2% случаев.
Исходя из содержания врачебных протоколов, эклампсию и преэклампсию характеризуют совершенно одинаковые симптомокомплексы. Кроме того, ничем не будет отличаться лечение легкой и тяжелой степени полиорганной недостаточности. По этой причине классификация и типология эклампсии не имеет принципиального значения для врача. Единственное, от чего может зависеть схема терапии при возникновении синдрома, так это от одной из форм болезни:
- типичной, которая характеризуется гипертонией (кровяное давление превышает 140/90 мм рт. ст.), отечностью тела, повышением ликворного давления и содержанием белка в моче (об эклампсии может свидетельствовать показатель 0,6 г/л и более);
- нетипичной, развивающейся при тяжелых родах у женщин с ослабленной ЦНС (отек мозга, некритичная артериальная гипертензия, повышение внутричерепного давления);
- уремической – вероятность возникновения такой формы синдрома высока у будущих мам, имеющих в анамнезе хронические заболевания почек и мочевыделительной системы до наступления беременности.
Провоцирующие факторы
Как уже было отмечено, о причинах появления эклампсии и преэклампсии в настоящее время практически ничего не известно, что делает невозможным назвать их с точностью. Со стопроцентной уверенностью врачи могут сказать только одно – это состояние может развиться исключительно у беременных женщин и ни у кого больше.

Известно порядка трех десятков различных гипотез и предположений, касающихся причин возникновения синдромов. Наиболее прогностическими и реалистичными можно назвать несколько из них:
- генетические нарушения;
- тромбофилия, в том числе антифосфолипидный синдром;
- хронические инфекционные болезни (вирус Эпштейна-Барр, цитомегаловирус и др.).
Усложняет ситуацию и невозможность узнать точно, возникнет ли данная проблема у женщины в период вынашивания плода при отсутствии или наличии указанных факторов. Медикам известен и тот факт, что пусковым рычагом в развития эклампсии служит фетоплацентарная недостаточность. Другими предрасполагающими к болезни факторами риска медики считают:
- присутствие упоминаний о преэклампсии или эклампсии в протоколах ведения родов и беременности, предшествовавшей нынешней;
- наличие синдрома у матери или других кровных родственниц;
- многоплодная или первая беременность;
- возраст старше 40 лет;
- долгий интервал между предыдущей и нынешней протекающей беременностью (более 8 лет);
- хроническая артериальная гипертензия;
- сахарный диабет;
- сердечно-сосудистые заболевания.
Особенности симптоматики
Главными признаками эклампсии и преэклампсии беременных являются три проявления:
- отечности конечностей и тела;
- значительное повышение артериального давления;
- присутствие белка в моче.
Чтобы диагностировать у будущей матери синдром полиорганной недостаточности, достаточно любого симптома в сочетании с гипертензией.
Отеки при данном заболевании могут локализоваться в разных местах и иметь неодинаковую степень тяжести. У одних женщин припухлость может возникнуть только на лице, у других – на ногах, а у третьих – по всему телу. В отличие от отеков, которые встречаются у большинства беременных женщин, отеки при эклампсии не становятся менее выраженными после длительного пребывания в горизонтальном положении. При патологических отеках на фоне преэклампсии пациентка стремительно набирает вес во втором триместре.

Помимо отечности, повышения кровяного давления и протеинурии, не исключается вероятность присоединения дополнительных симптомов болезни. Из-за поражения центральной нервной системы, вызванного гипертонией, могут возникнуть такие проявления, как:
- сильная головная боль;
- нечеткое зрение, пелена, мушки перед глазами;
- эпигастральные боли;
- диспепсические расстройства (тошнота, рвота, понос);
- мышечный гипертонус;
- сокращение объемов выделяемой мочи (менее 400 мл за сутки);
- болезненность при пальпации печени;
- тромбоцитопения;
- внутриутробная задержка развития плода.
Первые симптомы тяжелой преэклампсии являются безоговорочным поводом к госпитализации пациентки в акушерский стационар. Беременной женщине показано лечение, целью которого является нормализация давления, снятие отечности мозга и недопущение развития эклампсии.
Токсикоз при преэклампсии не представляет особой угрозы и не влияет на характер течения синдрома. Эклампсия, в отличие от преэклампсии, проявляется судорожными припадками, причиной которых служит повреждение мозга из-за отечности полушарий и повышения ликворного давления. Таким образом, главным признаком эклампсии можно считать судороги, которые могут быть:
- единичными;
- серийными;
- провоцировать кому после припадка.
Иногда потере сознания у пациенток не предшествуют судорожные приступы. О приближающемся ухудшении состояния сигнализирует внезапно усиливающаяся головная боль, бессонница, резкий скачок давления.
Судороги зачастую начинаются с визуально незаметных подергиваний лицевых мышц, которые постепенно переходят на мускулы всего тела. Чаще всего после окончания судорожного припадка сознание возвращается, но больная не в состоянии рассказать о своих ощущениях, так как ничего не помнит. Судороги на фоне эклампсии повторяются при воздействии любого раздражителя, будь это яркий свет, громкий звук, боль или внутренние переживания. Причиной в данном случае является повышенная возбудимость мозга, спровоцированная отечностью и высоким внутричерепным давлением.
Как диагностировать синдром
В акушерстве преэклампсия и эклампсия беременных являются одними из самых серьезных проблем. Чтобы не допустить ухудшения самочувствия, важно следить за показателями кровяного давления и периодически проходить клинические исследования:
- общий анализ мочи (на протеинурию);
- анализ крови для определения уровня гемоглобина, числа тромбоцитов и эритроцитов, периода свертывания;
- электрокардиограмму;
- биохимическое исследование крови на концентрацию в ней мочевины, креатинина, билирубина;
- КТГ и УЗИ плода;
- УЗИ сосудов матки и плаценты.

Все из указанных диагностических процедур позволяют вовремя выявить преэклампсию и эклампсию. Неотложную помощь в клинике женщине окажут, вне зависимости от степени тяжести и выраженности симптомов. Однако людям из близкого окружения беременной также необходимо знать о том, как нужно действовать в случае эклампсического приступа.
До приезда бригады скорой помощи
Алгоритм неотложной помощи при эклампсии и преэклампсии имеет особое значение для больной. В первую очередь женщину нужно уложить на левый бок – это минимизирует риск захлебывания рвотными массами, а также попадания крови и содержимого желудка в дыхательные пути, легкие. Пациентку нужно осторожно переложить на мягкую поверхность (кровать, матрас или диван), чтобы во время следующего судорожного приступа она не нанесла себе случайных травм. Во время припадка удерживать больную, сжимать ей руки и ноги не нужно. При возможности во время судорог важно обеспечить подачу кислорода через маску (оптимальная скорость 4-6 л/мин). Как только судорога завершится, необходимо прочистить рот и носовые ходы от слизи, рвотных масс, крови.
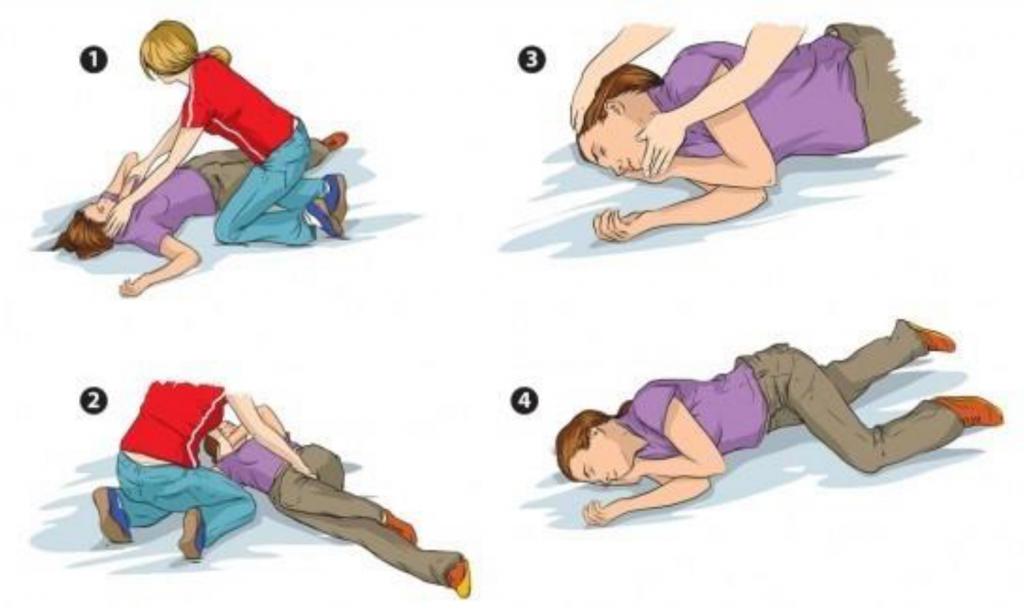
Противосудорожное лечение
Оказания первой помощи при эклампсии и преэклампсии недостаточно для того, чтобы облегчить состояние больной. Без лекарств при данном синдроме невозможно купировать судорожные приступы.
Специалисты скорой сразу же по прибытии вводят больной сульфат магния. Причем манипуляция должна выполняться поэтапно, с соблюдением правильной последовательности. Внутривенно вводится раствор магнезии 25% концентрации в количестве 20 мл. Лекарство подается капельным путем на протяжении 10-15 минут, после чего дозировку сокращают. Для поддерживающей терапии 320 мл физраствора разводят с 80 мл 25% сульфата магния. Оптимальная скорость введения лекарства – 11-22 капли в минуту. Вводят препарат непрерывно в течение суток. Восполнение дефицита магния в организме беременной женщины позволит предотвратить последующие приступы судорог.
При введении раствора со скоростью 22 капли в минуту в организм женщины будет попадать 2 г сухого вещества каждый час. Одновременно с введением препарата необходимо следить, не возникают ли симптомы передозировки магния, к которым относят следующие проявления:
- прерывистое дыхание (менее 16 вдохов в минуту);
- угнетение рефлексов;
- сокращение суточного объема выделяемой мочи до 30 мл в час.
В случае передозировки магнийсодержащими препаратами прекращают их применение и в ближайшее время вводят беременной антидот – 10 мл кальция глюконата в 10 % концентрации. Противосудорожное лечение осуществляют в течение оставшегося срока беременности до тех пор, пока остается риск развития эклампсии.
Если после введения магнезии судороги повторяются снова, пациентке вводят другой, более сильный препарат – чаще всего «Диазепам». В среднем 10 мг лекарства вводят в организм инъекционным путем на протяжении двух минут. При возобновлении судорожных приступов прием препарата повторяют в той же дозировке. Если в течение последующих 15-20 минут судороги не повторяются, приступают к поддерживающей терапии: на 40 мг «Диазепама» используют 500 мл физраствора. Препараты вводят на протяжении 6-8 часов.
Снижение артериального давления
Еще одно важное направление в оказании неотложной помощи при эклампсии и преэклампсии – это гипотензивное лекарственное воздействие. Ученые смогли доказать, что для стабилизации состояния женщины и развития плода не играет существенной роли применение других медикаментов. Ни антиоксиданты, ни диуретики не способны помочь при данном синдроме у беременных. Такое лечение не принесет никакой пользы. Эклампсия и преэклампсия лечатся только симптоматически, то есть применением противосудорожных и гипотензивных средств.

В акушерстве преэклампсия и эклампсия – прямые показания к проведению гипотензивной терапии, целью которой является снижение артериального давления до пределов 140/90 мм рт. ст. и недопущение его последующего повышения. Для беременных, страдающих синдромом полиорганной недостаточности на фоне гипертонии, используются такие лекарственные средства, как «Нифедипин», «Натрия Нитропруссид», «Допегит».
Максимальная суточная доза лекарств рассчитывается лечащим акушером-гинекологом индивидуально для каждой пациентки, в зависимости от веса, степени тяжести заболевания. Некоторые из препаратов выпускаются в таблетированной форме, другие – в инъекционной. В первые дни лечения специалисты назначают медикаменты в минимальной дозировке, постепенно увеличивая суточный объем действующих веществ. Любые изменения в терапевтической тактике должны отражаться в лечебном протоколе. Преэклампсия и эклампсия у беременных требует продолжительной поддерживающей гипотензивной терапии (прием препаратов на основе метилдопы) вплоть до родов. В случае внезапного ухудшения состояния, вызванного скачком давления, к срочному применению рекомендуются такие средства, как «Нифедипин», «Нанипрус» и их аналоги.
Завершать магнезиальное и гипотензивное лечение сразу после родов нельзя. Роженице назначаются минимальные дозировки лекарственных средств в течение последующих суток, что особенно важно для поддержки ее артериального давления. Как только состояние новоиспеченной матери стабилизируется, препараты постепенно отменяют.
Правила родоразрешения
Указанные клинические рекомендации при эклампсии и преэклампсии оказываются не всегда эффективными. В тяжелых случаях единственным способом излечения от этого патологического состояния является избавление от плода, так как именно беременность и процессы, связанные с формированием и питанием плаценты, служат причиной синдрома. Если противосудорожное и гипотензивное симптоматическое лечение не дает нужных результатов, женщину готовят к экстренным родам, иначе ни один специалист не сможет гарантировать сохранность ее жизни.
При этом важно понимать, что саму по себе эклампсию или преэклампсию нельзя назвать прямым показанием к срочному родоразрешению. Прежде чем приступать к стимуляции родовой деятельности, необходимо добиться прекращения судорожных припадков и стабилизировать состояние беременной. Извлечение ребенка из утробы может осуществляется как через кесарево сечение, так и через естественные родовые пути.
Дату родов при синдроме полиорганной недостаточности назначает врач исходя из степени тяжести и выраженности патологии. При легкой преэклампсии у женщины есть все шансы доносить ребенка до положенного срока. Если у женщины диагностирована тяжелая форма патологии, то роды проводят в течение 12 часов после купирования судорожных приступов.

Ни эклампсия, ни преэклампсия не считаются абсолютными показаниями для проведения кесарева сечения. Даже при тяжелой форме патологии естественные роды являются более предпочтительными. О кесаревом сечении речь заводится только в осложненных случаях – например, при отслойке плаценты или неэффективности родовой стимуляции. Индукцию, то есть родовозбуждение также можно считать видом непрямой лечебной помощи при эклампсии и преэклампсии. Беременной обязательно применяют эпидуральную анестезию, контролируют сердцебиение плода на протяжении всего процесса.
Чем грозит синдром полиорганной недостаточности
Приступ эклампсии способен спровоцировать неожиданные осложнения. При отсутствии гипотензивного и противосудорожного лечения беременной угрожает:
- отек легких;
- аспирационная пневмония;
- развитие острой сердечной недостаточности;
- нарушение мозгового кровообращения (геморрагический инсульт с последующим параличом одной или обеих сторон);
- отслойка сетчатки;
- отек мозга;
- кома;
- летальный исход.
Не исключается кратковременная потеря зрения. В послеродовом периоде эклампсия или преэклампсия могут оставить свой след в виде психоза, продолжительность которого в среднем достигает 2-12 недель.
Можно ли предупредить проблему
Лечение эклампсии и преэклампсии у беременных, как уже было отмечено, носит сугубо симптоматический характер. В данный момент невозможно точно предположить, разовьется данный синдром у беременной или нет, поэтому большинство специалистов рекомендует в качестве профилактики этих патологических состояний принимать во время беременности:
- аспирин (не более 75-120 мг в сутки), вплоть до 20-22 недели;
- препараты кальция (кальция глюконат, кальция глицерофосфат).
Указанные средства снижают вероятность развития эклампсии у беременных женщин, входящих в группу риска. Между тем, в небольших дозах аспирин рекомендован также пациенткам, не имеющим рисков развития патологии.
Ошибочным является мнение о том, что в качестве эффективных мер профилактики эклампсии выступают:
- бессолевая диета и минимальное потребление жидкости;
- ограничение в рационе белков и углеводов;
- прием железосодержащих препаратов, витаминно-минеральных комплексов с фолиевой кислотой, магнием, цинком.



























