До недавнего времени полиомиелит считался "болезнью из прошлого", так как встречался он крайне редко. Но в связи с новыми внезапными вспышками заболевания в разных регионах вопросы: "Что такое полиомиелит?" и "Как можно от него защититься?" опять у всех на слуху.
Важно разобраться более подробно в этой теме, чтобы сделать всё возможное и обезопасить своих детей.
Полиовирус и полиомиелит
Итак, что такое полиомиелит? Это острое заболевание, вызванное полиовирусом. Оно поражает серое вещество спинного мозга и другие отделы центральной нервной системы. Размножается вирус в цитоплазме поражённых клеток.
Как правило, заболевание диагностируют у маленьких детей, реже — у подростков.
Классификация полиомиелита
Полиомиелит можно классифицировать по нескольким параметрам, в зависимости от типа, тяжести и характера протекания заболевания.
1. По типу инфекцию можно разделить на две формы:
- типичная, во время которой поражается центральная нервная система;
- атипичная, когда заболевание проходит без видимых симптомов ("малая болезнь").
2. По тяжести заболевания полиомиелит можно разделить на три типа:
- тяжёлая форма;
- средней тяжести;
- лёгкая форма.
При этом установить степень тяжести может только врач, оценив объем двигательных нарушений и определив, насколько сильно выражена интоксикация.
3. По характеру протекания заболевание может быть:
- гладким, когда оно проходит без каких-либо осложнений;
- негладким, во время которого бывают осложнения в виде обострения хронических заболеваний, присоединения вторичной инфекции и т. д.
Причины возникновения и пути распространения недуга
Полиовирус, который является возбудителем полиомиелита, бывает трёх видов. Обозначаются они римскими цифрами I, II и III.
Источники инфекции: больные полиомиелитом и носители вируса.
Передаётся вирус тремя способами:
- Воздушно-капельным путём. Если у больного либо носителя инфекции патоген находится в глоточной слизи, во время кашля либо чихания вирус полиомиелита может попасть в дыхательные пути здорового человека и спровоцировать развитие заболевания.
- Орально-фекальным путём. В таком случае заражение происходит из-за употребления в пищу некипячёного молока с вирусом, немытых свежих овощей либо фруктов. Попасть на продукты питания вирус может из испражнений больного человека с помощью переносчиков — мух.
- Бытовым путём. Вирус передаётся при совместном использовании предметов обихода и общей посуды.

Как определить полиомиелит у ребёнка
Инкубационный период заболевания длится в среднем от 8 до 12 дней. Хотя бывают ситуации, когда на это может уйти от 5 до 35 дней. Именно столько времени проходит с момента заражения до появления первых признаков заболевания. При этом выраженные симптомы полиомиелита у детей встречаются только у 10 % больных. В остальных случаях о возможном заболевании можно узнать, только проведя клинические исследования.
Прежде чем рассмотреть симптоматику, нужно вспомнить, что такое полиомиелит и на какие виды он подразделяется, так как в зависимости от типа заболевания будут отличаться и сопутствующие симптомы.
Во время атипичной формы инфекции ("малой болезни") симптомы полиомиелита у детей будут следующие:
- резкое кратковременное повышение температуры тела до 39-40 градусов;
- умеренная интоксикация организма, которая проявляется в виде диареи и рвоты;
- головные боли;
- боли в животе;
- общие недомогания;
- сонливость либо бессонница;
- повышенное потоотделение.
Кроме этого, возможно появление насморка и болей в горле.
Атипичную (либо абортивную) форму инфекции часто можно перепутать с любым другим вирусным заболеванием, так как отсутствуют какие-либо характерные признаки полиомиелита.
Если "малая болезнь" не переходит в следующую (предпаралитическую) стадию, через 3-7 дней ребёнок полностью выздоравливает.
Если ребёнок заразился типичной формой инфекции, фаза "малой болезни" плавно переходит в "большую болезнь" и сопровождается дополнительными признаками:
- усиление головной боли;
- боли в спине и шее;
- боли в конечностях;
- повышенная утомляемость мышц.
Клинические обследования и анализы во время этой стадии показывают повышение давления в цереброспинальной жидкости, снижение уровня белка в организме, увеличение количества лейкоцитов.
В случае отсутствия параличей температура тела нормализируется к концу второй недели заболевания, а к концу третьей окончательно исчезают и все остальные симптомы.
В паралитическую форму заболевание переходит только в 1 случае из 1000. Тогда к основным симптомам присоединяются следующие:
- мышечные подёргивания;
- задержки мочеиспускания;
- появление парезов и паралича мышц конечностей и туловища.
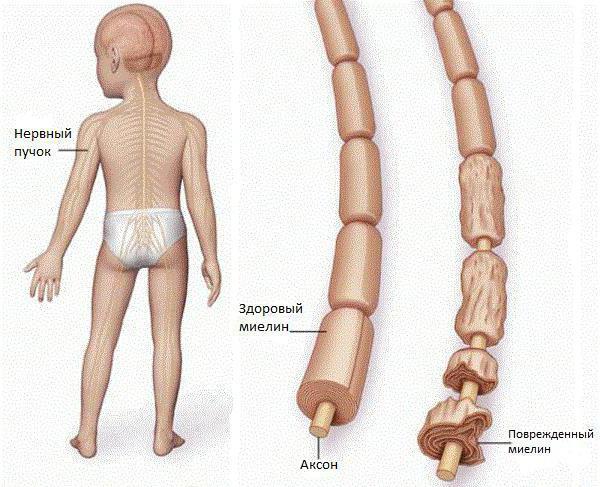
В зависимости от поражённой части спинного мозга, паралич может наблюдаться в поясничном, грудном либо шейном отделах. Чаще всего встречается паралич поясничного отдела.
Конец паралитического периода сопровождается искривлением позвоночника, деформацией и укорочением конечностей, что приводит к их полной недееспособности.
Осложнения и последствия после перенесённого полиомиелита
Если полиомиелит проходил в абортивной форме, никаких негативных последствий он нести не будет и никаким образом не скажется на дальнейшей жизни ребёнка.
Если заболевание перешло в фазу параличей, ситуация для больного становится критичной. При поражении спинного мозга значительно уменьшаются его размеры, а двигательные способности конечностей снижаются. В случаях несвоевременного либо полного отсутствия необходимого лечения человек на всю жизнь становится неработоспособным инвалидом из-за атрофии мышц и парезов.
Если паралич доходит до грудного отдела, возможен даже летальный исход из-за задержки дыхания, которая происходит во время паралича межреберных мышц и диафрагмы.
Лечение полиомиелита
Лечение проводится исключительно в условиях стационара.
Специального лекарства от полиомиелита не существует, поэтому терапия носит симптоматический характер. У больного регулярно сбивают высокую температуру, колют обезболивающие средства и успокоительные препараты. Кроме этого, назначается курс витаминотерапии (витамины В6, В12, В1, С), аминокислоты, гамма-глобулин.
Во время острой стадии заболевания больным показан строгий постельный режим сроком до 3 недель.
Если наблюдается паралич грудного отдела, больного помещают на искусственную вентиляцию лёгких.
Большое внимание уделяется парализованным конечностям и позвоночнику. Врачи следят за тем, чтобы все части тела находились в естественном положении.
Ноги размещают параллельно друг другу, под колени и тазобедренные суставы подкладывают валики. Стопы должны быть перпендикулярны голеням, для этого под подошвы подкладывается плотная подушка.
Руки разводятся в стороны и сгибаются в локтях под углом 90 градусов.
Чтобы улучшить нервно-мышечную проводимость, больному назначают "Нейромидин", "Дибазол", "Прозерин".
В инфекционном отделении лечение длится около 2-3 недель. После него следует период восстановления - сначала в стационаре, потом амбулаторно. Восстановление заключается в занятиях с ортопедом, водных процедурах, лечебной гимнастике, физиотерапии.
После полиомиелита рекомендовано санаторно-курортное лечение.
Профилактика полиомиелита
Важно помнить, что больного полиомиелитом нужно изолировать от окружающих на срок не менее 6 недель, так как он является носителем вируса.
Чтобы обезопасить себя от этого заболевания, нельзя забывать о причинах его возникновения (если это не эпидемия). Все принимаемые в пищу овощи и фрукты должны быть хорошо вымыты под чистой проточной водой. Обязательно мытьё рук (желательно с мылом) перед приёмом пищи и после прогулок на улице и посещения туалета.
К сожалению, вышеуказанные меры только снижают вероятность заболевания, но не защищают от него. Самым эффективным и действующим методом защиты от вируса остаётся выработка иммунитета от полиомиелита. Достигается это благодаря современной вакцинации, которая начинает проводиться уже в первые месяцы жизни малыша.
Вакцины против полиомиелита
Вакцинация — один из основных способов профилактики от полиомиелита.
Существуют вакцины двух видов:
- ОПВ (ослабленный полиовирус) — живой полиомиелита вирус (вакцина "Сэбина").
- ИПВ (инактированный полиовирус) — содержит полиовирусы, убитые формалином.
У каждого из видов вакцин существуют свои особенности и противопоказания, поэтому стоит рассмотреть каждую из них по отдельности.
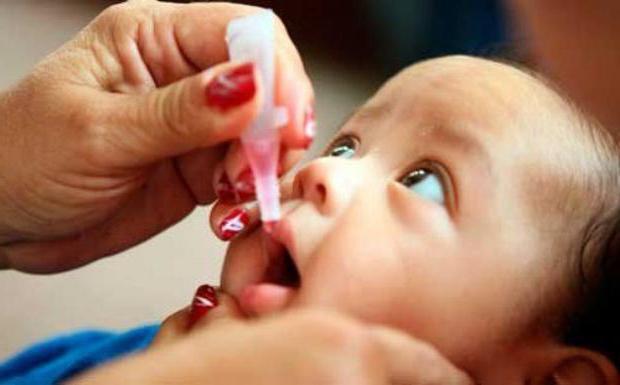
Вакцина ОПВ
Вакцинация ОПВ проводится путём закапывания 2-4 капель препарата в рот малыша (на лимфоидную ткань глотки либо миндалины, в зависимости от возраста ребёнка).
Чтобы вакцина не ушла в желудок, после капель полиомиелита нельзя кормить и поить ребёнка в течение одного часа.
Перед вакцинацией запрещено вводить в рацион ребёнка новые продукты.
Перед проведением вакцинации необходимо заранее купить жаропонижающие и противоаллергенные препараты.
В качестве мер предосторожности некоторое время после прививки нельзя целовать ребенка в губы и нужно обязательно мыть руки после гигиенических процедур и подмываний малыша.
Вакцинация ОПВ противопоказана, если:
- у ребёнка либо членов семьи врождённый иммунодефицит или ВИЧ;
- в окружении есть беременные либо кормящие женщины;
- родители ребёнка планируют ещё одну беременность;
- имели место побочные эффекты после предыдущей вакцинации ОПВ;
- есть аллергия на составляющие вакцины (стрептомицин, полимиксин В, неомицин).
Многих родителей интересует вопрос о том, можно ли делать полиомиелит (вакцинацию), когда у ребёнка диагностированы инфекционные либо вирусные заболевания. Ответ однозначный: нет! В таком случае прививку делают только после выздоровления.
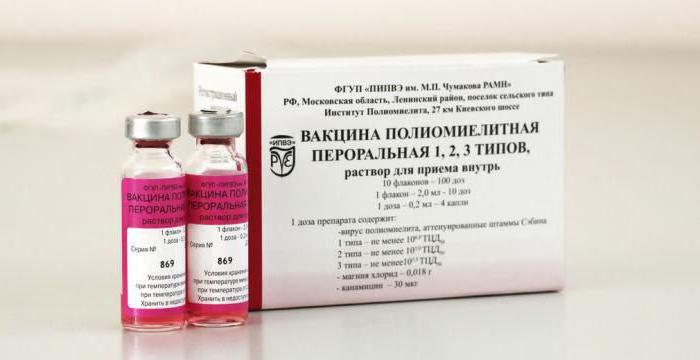
Вакцина ИПВ
ИПВ вводится в организм подкожно либо внутримышечно. Она показана в случаях, если:
- у ребёнка с рождения слабый иммунитет;
- у ребёнка беременная мать.
Также эту вакцину используют медицинские работники, которые часто контактируют с больными.
Перед вакцинацией необходимо проверить наличие в домашней аптечке противоаллергенных средств и жаропонижающих препаратов.
Запрещено вводить в рацион новые продукты во избежание возможной аллергической реакции.

Полиомиелит (прививка): осложнения и побочные эффекты
В случае проявления следующих эффектов медицинское вмешательство не требуется:
- тошнота, рвота либо понос (единоразовые);
- повышение нервозности;
- отёки либо боль в месте инъекции;
- головная боль;
- температура после прививки полиомиелита - может достигать отметки 38,5 градусов.
Чтобы помочь ребёнку и улучшить его самочувствие, нужно дать ему жаропонижающее средство в виде суспензии или парацетамоловой свечки. Как правило, как только температура опускается до нормы, исчезают и сопутствующие ей признаки недомогания: тошнота, рвота, головные боли, нытьё в мышцах.
В некоторых случаях врач советует дать ребёнку жаропонижающее средство сразу по возвращении домой, не дожидаясь повышения температуры.
Вместе с тем существуют ситуации, когда необходимо как можно быстрее обратиться к врачу либо вызвать скорую:
- у ребёнка появилась одышка или затруднилось дыхание;
- температура поднялась выше 39 градусов и не сбивается с помощью жаропонижающих средств;
- ребёнок стал вялым и неактивным;
- у малыша наблюдается сонливость и апатия;
- появился зуд или крапивница на месте прививки либо по всему телу;
- появились даже незначительные отёки лица или глаз;
- наблюдаются затруднения при глотании.
Прививка полиомиелита: график вакцинации детей
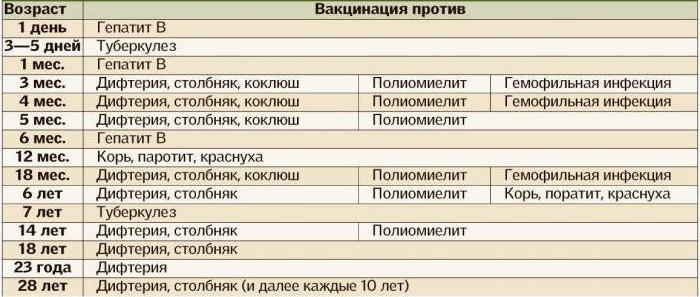
Вакцинация от полиомиелита проводится согласно утверждённому Министерством здравоохранения графику:
1. Первый укол от дифтерии и полиомиелита делается ребёнку в трёхмесячном возрасте.
2. Второй укол делается спустя 45 дней после первого — в 4,5 месяца.
3. Третий и последний укол вакцины против полиомиелита делается, когда ребёнку исполняется 6 лет.
Ревакцинация как обязательная составляющая защиты от заболевания
Процедура ревакцинации полиомиелита помогает выработать у ребёнка пожизненный иммунитет на это заболевание. Делается она в возрасте 18 и 24 месяцев, а после — в 6 лет, после последней вакцинации.
Проведённые обследования показали, что после прививок АКДС и полиомиелита вероятность заболевания приближается к нулю. Это в очередной раз доказывает эффективность вакцинации, а родители привитых детей знают, что такое полиомиелит, только теоретически и, к счастью, никогда не увидят его проявлений на практике.





























