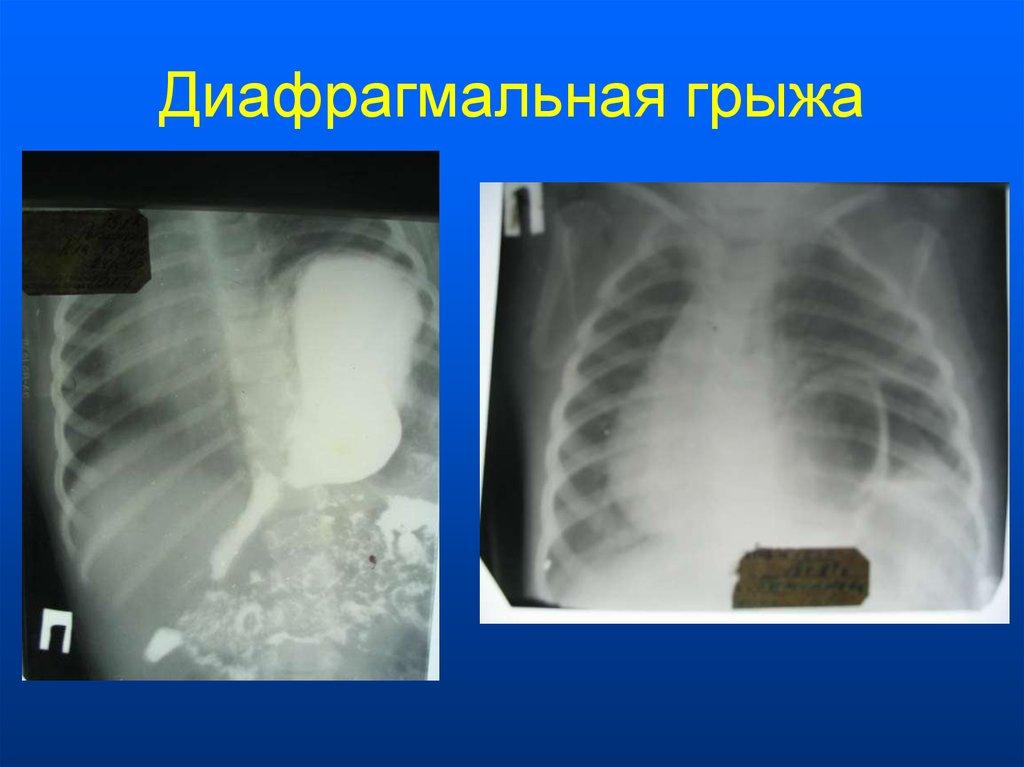
Диафрагмальная грыжа - распространенное заболевание, которое может привести к серьезным осложнениям. В статье мы разберем причины возникновения этого недуга, рассмотрим симптомы и методы диагностики, а также возможные варианты лечения. Узнаете, как не допустить развития грыжи и что делать при подозрении на это заболевание.
Что такое диафрагмальная грыжа и почему она возникает
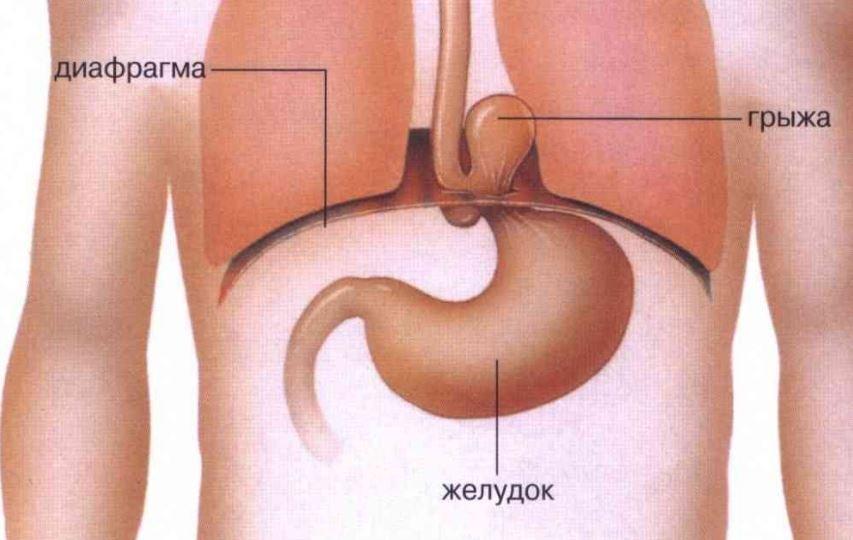
Диафрагмальная грыжа - это выход внутренних органов из брюшной полости в грудную полость через отверстия или дефекты в диафрагме. Диафрагма - это мышца, разделяющая грудную и брюшную полости. У здорового человека через естественные отверстия в диафрагме проходят лишь пищевод, аорта и нижняя полая вена. При ослаблении или повреждении тканей диафрагмы возникают патологические выпячивания - грыжи.
Различают несколько видов диафрагмальных грыж:
- Грыжа пищеводного отверстия - самая распространенная, при ней в грудную полость выходит часть желудка.
- Параэзофагеальная грыжа - выпячивание диафрагмы рядом с пищеводом.
- Травматическая грыжа - возникает при повреждении диафрагмы.
- Врожденная грыжа - из-за дефекта развития диафрагмы.
К факторам, способствующим возникновению приобретенной диафрагмальной грыжи, относятся:
- Повышение внутрибрюшного давления при физической нагрузке, запорах, ожирении.
- Ослабление мышц и связок диафрагмы с возрастом.
- Хронический кашель, частые роды.
- Воспалительные заболевания органов брюшной полости.
Врожденная диафрагмальная грыжа возникает из-за аномалий развития плода. Частота таких нарушений составляет 1 случай на 2000-4000 новорожденных. Причины врожденных дефектов до конца не ясны, предполагается наследственный характер.
Симптомы диафрагмальной грыжи
Симптомы диафрагмальной грыжи зависят от того, какие органы сместились в грудную полость, и степени сдавления ими легких и средостения.
Типичные жалобы пациентов:
- Боли и дискомфорт в области грудины, усиливающиеся после еды.
- Отрыжка воздухом или кислым, изжога.
- Тошнота, рвота.
- Затрудненное глотание.
- Одышка при физической нагрузке.
- Сердцебиение.
Характерный симптом - "бульканье" и переливание жидкости, слышимое в грудной клетке. Болевой синдром имеет разный характер - жгучий, ноющий, колющий. Иногда боль напоминает таковую при стенокардии.
У детей с врожденной диафрагмальной грыжей симптомы проявляются сразу после рождения. Это одышка, цианоз (синюшность кожи), асимметрия грудной клетки. У части младенцев формируется вздутие живота. Тяжесть состояния зависит от размера дефекта диафрагмы.
При небольших размерах грыжи она может протекать бессимптомно и выявляться случайно при обследовании по другому поводу.
Диагностика диафрагмальной грыжи
Для подтверждения диагноза диафрагмальной грыжи проводят следующие обследования:
- Рентгенография органов грудной клетки
- Эзофагогастроскопия
- УЗИ органов брюшной полости
- Компьютерная томография
На рентгенограмме видно выпячивание диафрагмы и смещение органов в грудную полость. Эзофагогастроскопия позволяет оценить состояние слизистой пищевода и выявить рефлюкс-эзофагит.
С помощью УЗИ и КТ определяют точное расположение грыжевого выпячивания, его размеры, содержимое.
Лабораторные тесты обычно не информативны, но могут помочь в дифференциальной диагностике. Проводят анализы крови, мочи, кала для исключения воспалительных и онкологических заболеваний.
Диафрагмальную грыжу необходимо дифференцировать со следующими состояниями:
- Язвенная болезнь желудка и 12-перстной кишки
- Ишемическая болезнь сердца
- Пневмония, плеврит
- Опухоль средостения
Поэтому важна комплексная диагностика с обследованием сердечно-сосудистой и дыхательной систем.
Таким образом, современные методы визуализации позволяют точно диагностировать диафрагмальную грыжу для своевременного назначения правильного лечения.
Далее в статье будут подробно рассмотрены методы лечения этого заболевания.
Методы лечения диафрагмальной грыжи
Лечение диафрагмальной грыжи может быть как консервативным, так и оперативным. Выбор метода зависит от размеров грыжевого выпячивания, выраженности симптомов и наличия осложнений.
Показаниями к операции служат:
- Большой размер грыжи.
- Выраженный болевой синдром, дисфагия.
- Частые рецидивы грыжи после консервативного лечения.
- Ущемление или некроз участка желудка или кишки.
- Нарушения дыхания и кровообращения.
Существуют открытые и лапароскопические операции по поводу диафрагмальной грыжи. Наиболее распространенные:
- Лапаротомия с гастропексией - укрепление желудка швами к брюшной стенке.
- Пластика диафрагмы с ушиванием или закрытием дефекта сетчатым имплантатом.
- Фундопликация по Ниссену - создание искусственного жома вокруг пищевода.
Лапароскопические операции имеют ряд преимуществ: меньшая травматичность, быстрое восстановление, хороший косметический результат.
Реабилитация после операции по поводу грыжи диафрагмы
Послеоперационный период требует соблюдения ряда рекомендаций для профилактики осложнений и скорейшего выздоровления:
- Диета с исключением продуктов, усиливающих газообразование.
- Применение обезболивающих препаратов.
- Дренажное положение тела в течение нескольких дней.
- Дыхательная гимнастика, правильное кашлевое давление.
- Постепенное расширение физической активности.
Полное восстановление после лапароскопической операции наступает в течение 2-4 недель. При открытых вмешательствах этот срок удлиняется до 6 недель.
Прогноз при лечении диафрагмальной грыжи
Своевременно диагностированная и правильно пролеченная диафрагмальная грыжа имеет благоприятный прогноз. После успешной операции большинство пациентов выздоравливают полностью.
Вероятность рецидива после лапароскопической пластики не превышает 2-3%. При консервативной терапии рецидивы случаются значительно чаще.
Неблагоприятные исходы возможны при поздней диагностике, неправильном лечении, развитии тяжелых осложнений вроде ущемления грыжи, некроза тканей, перитонита. Своевременное обращение к врачу и адекватная терапия улучшают прогноз.
Профилактика возникновения диафрагмальных грыж
Чтобы минимизировать риск развития диафрагмальной грыжи, рекомендуется:
- Поддерживать нормальный вес тела.
- Избегать резких физических напряжений и подъема тяжестей.
- Лечить хронические заболевания легких и ЖКТ.
- Отказаться от курения.
- Проводить скрининговое УЗИ беременным.
Своевременное выявление и лечение диафрагмальных грыж позволяет избежать развития опасных осложнений и улучшить качество жизни пациентов.
Особенности течения диафрагмальной грыжи у детей
У детей диафрагмальные грыжи чаще бывают врожденными. Наиболее тяжело протекают случаи с большим дефектом диафрагмы.
Характерные симптомы у новорожденных:
- Одышка, цианоз.
- Асимметрия грудной клетки.
- Вздутие живота.
- Постоянный плач, нарушения сна и приема пищи.
При малых размерах дефекта симптомы могут появиться позже, в грудном или детском возрасте. Это боли, рвота, отрыжка после еды.
Детям с подозрением на диафрагмальную грыжу нужно срочное обследование и лечение. Часто требуется экстренная операция.
Особенности диагностики диафрагмальной грыжи у детей
Обследование ребенка проводится в следующем объеме:
- Рентгенография органов грудной клетки.
- Эхокардиография.
- УЗИ органов брюшной полости.
- Фиброгастродуоденоскопия.
- КТ или МРТ органов груди и живота.
Дополнительно исследуют газы и pH крови, проводят ЭКГ. Диагноз подтверждают при обнаружении грыжевого выпячивания диафрагмы с внутренними органами в грудной полости.
Консервативное лечение диафрагмальной грыжи у детей
Медикаментозно можно лечить грыжу у детей при соблюдении следующих условий:
- Небольшой размер грыжевого выпячивания.
- Отсутствие серьезных нарушений дыхания и кровообращения.
- Возможность приема пищи и набора массы тела.
В таких случаях назначают:
- Диету с дробным питанием небольшими порциями.
- Пробиотики для нормализации микрофлоры.
- Медикаменты для уменьшения газообразования.
- Средства для улучшения моторики ЖКТ.
Обязателен контроль состояния и роста ребенка. При ухудшении показана операция.
Хирургическое лечение диафрагмальных грыж у детей
Показаниями к оперативному лечению служат:
- Невозможность эффективной консервативной терапии.
- Большой размер грыжи и выраженная клиника.
- Ущемление или некроз грыжевого выпячивания.
- Нарастающая дыхательная и сердечная недостаточность.
Вид операции выбирают индивидуально. Чаще всего выполняют лапаротомию, пластику дефекта диафрагмы. При больших размерах грыжи может потребоваться синтетическая заплата.
После успешной операции и реабилитации прогноз для жизни и здоровья ребенка благоприятный.