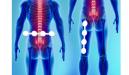
Седалищный нерв является самым большим нервом в организме человека. Он отходит от крестцового и поясничного отделов спинного мозга и иннервирует всю нижнюю часть туловища, тазобедренный сустав, ягодичные мышцы и ногу. Повреждение седалищного нерва приводит к острым невропатическим болям и нарушениям двигательной и чувствительной функции ноги. Давайте разберемся, каковы причины, симптомы и методы лечения этого недуга.
Анатомия седалищного нерва
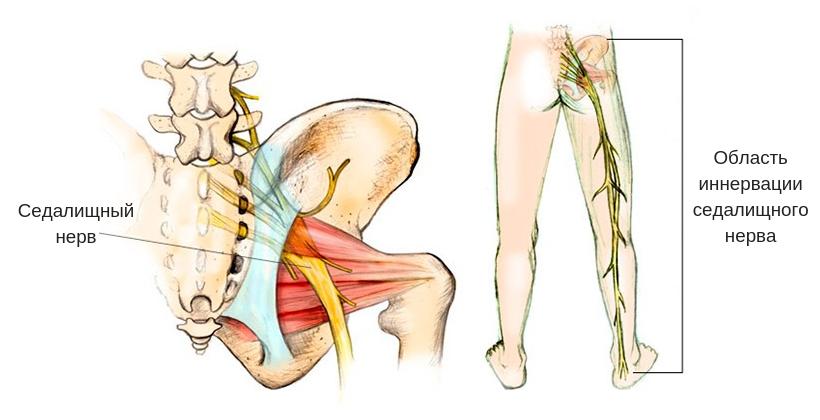
Седалищный нерв берет начало из слияния передних ветвей спинномозговых нервов L4-S3 и имеет смешанный тип иннервации - двигательный и чувствительный.
Он выходит из полости малого таза через большое седалищное отверстие, далее опускается по задней поверхности бедра к коленному суставу. Затем седалищный нерв разделяется на общее малоберцовое и большеберцовое нервное сплетение, иннервирующее голень и стопу.
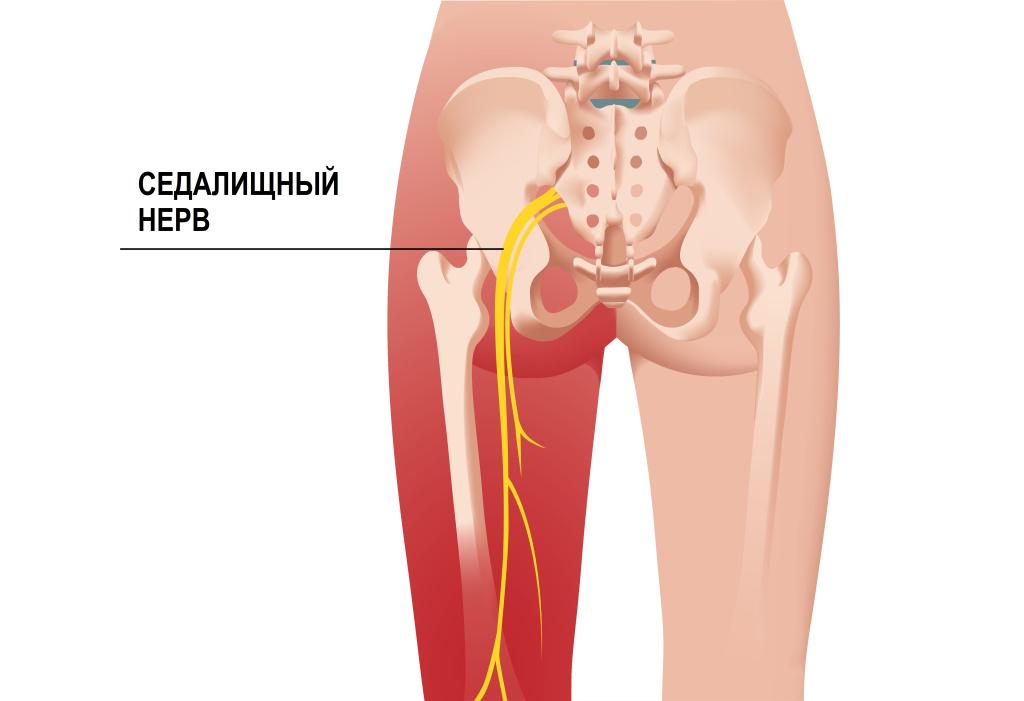
Таким образом, зона иннервации седалищного нерва охватывает:
- ягодичные мышцы и кожу ягодиц;
- заднюю поверхность бедра;
- коленный и голеностопный суставы;
- мышцы и кожу голени и стопы.
Основные функции седалищного нерва:
- Иннервация мышц тазобедренного сустава, отвечающих за сгибание бедра и разгибание голени в коленном суставе.
- Проведение чувствительных импульсов от нижних конечностей в спинной мозг.
- Иннервация мышц и кожи стопы, участие в формировании стопного рефлекса.
Таким образом, повреждение седалищного нерва приводит к нарушению движений и чувствительности ноги, что сильно сказывается на качестве жизни.
Причины воспаления седалищного нерва
Основные причины развития невралгии или воспаления седалищного нерва:
- Грыжи межпозвонковых дисков в поясничном отделе позвоночника. Диск может выпячиваться и давить непосредственно на корешок нерва.
- Остеохондроз позвоночника, спондилез, спондилоартроз. При этих заболеваниях формируются костные разрастания - остеофиты, которые также сдавливают нерв.
- Травмы седалищного нерва при переломах костей таза, вывихе бедра, ушибах.
- Инфекционно-воспалительные заболевания - эпидурит, арахноидит. Могут возникать как осложнения ОРВИ, гриппа.
- Опухолевые процессы в позвоночнике, тазу или бедре. Чаще доброкачественные - невриномы, фибромы.
- Аутоиммунные заболевания - ревматоидный артрит, системная красная волчанка.
- Эндокринные нарушения - сахарный диабет, ожирение.
- Беременность. Увеличенная матка давит на тазовые мышцы и нервы.
Таким образом, причиной компрессии седалищного нерва могут стать как травмы и воспалительные процессы, так и хронические заболевания позвоночника и суставов.
Наиболее подвержены невралгии люди старше 40 лет, лица тяжелых профессий, страдающие избыточным весом. Устранение причинного фактора - залог успешного лечения.
Симптомы воспаления седалищного нерва
Основные симптомы воспаления или защемления седалищного нерва:
- Боли в пояснице, ягодице, задней поверхности бедра, икроножной мышце, стопе. Боли имеют жгучий, стреляющий характер.
- Онемение, покалывание, "ползание мурашек" в ноге.
- Нарушение чувствительности кожи - гипестезия, гиперестезия.
- Мышечная слабость, нарушение походки, хромота.
- Судороги икроножных мышц, особенно ночью.
- Вегетативные расстройства - потливость стоп, гиперемия кожи.
Симптомы усиливаются при движении, кашле, чихании. При прогрессировании заболевания могут развиваться трофические расстройства.
Локализация боли и других симптомов зависит от уровня поражения седалищного нерва:
- поясничный отдел - боль в пояснице;
- крестцовый отдел - боль в ягодице;
- средняя часть бедра - боль по задней поверхности бедра;
- нижняя треть бедра и голень - боль в икроножной мышце, стопе.
При подозрении на невралгию седалищного нерва необходимо срочно обратиться к врачу-неврологу для обследования и лечения.
Седалищный нерв - самый большой нерв человеческого тела. Его воспаление проявляется резкими болями в ноге и нарушением двигательной функции. Поэтому важно как можно раньше распознать симптомы и начать лечение под наблюдением специалиста.
Диагностика невралгии седалищного нерва
Для уточнения диагноза и выявления причины заболевания невролог назначает следующие исследования:
- Сбор анамнеза заболевания, неврологический осмотр.
- ЭНМГ - электронейромиография нервов и мышц нижних конечностей.
- МРТ пояснично-крестцового отдела позвоночника.
- Рентгенография тазобедренных суставов и позвоночника.
- Лабораторные анализы крови на воспалительные маркеры, глюкозу.
ЭНМГ позволяет оценить степень поражения нерва и локализовать очаг. МРТ и рентген дают информацию о состоянии костных структур и межпозвонковых дисков.
После установления причины врач назначает комплексное консервативное или оперативное лечение.
Пример диагноза: Воспаление седалищного нерва справа на уровне L4-L5 корешка вследствие грыжи межпозвонкового диска L4-L5. Левосторонний радикулоишиас.
Консервативное лечение
При отсутствии сдавления нерва грыжей диска или опухолью возможно применение консервативных методов лечения:
- Нестероидные противовоспалительные средства - диклофенак, ибупрофен.
- Витамины группы B для улучшения нервной проводимости.
- Физиотерапия - магнит, лазер, электрофорез.
- Массаж и мануальная терапия позвоночника.
- Лечебная физкультура, плавание.
- Ношение разгрузочного корсета.
При соблюдении рекомендаций врача и ведении здорового образа жизни у 80% пациентов наступает стойкая ремиссия. Однако при обострениях может потребоваться оперативное лечение.
Таким образом, при воспалении седалищного нерва в первую очередь необходимо устранить причинный фактор с помощью консервативной терапии или хирургического вмешательства. Комплексное лечение позволяет добиться хороших результатов.
Применение лекарственных препаратов должно контролироваться врачом во избежание побочных эффектов и осложнений.
Хирургические методы лечения
Показанием к оперативному лечению невралгии седалищного нерва являются:
- Грыжа межпозвонкового диска с выраженным сдавлением нервного корешка.
- Спондилез и остеофиты, деформирующие позвоночный канал.
- Опухоли костей таза или позвоночника.
- Невриномы и другие доброкачественные новообразования.
- Выраженный фиброз и рубцовые изменения вокруг нерва.
Основные виды хирургических вмешательств:
- Микродискэктомия - удаление грыжи межпозвонкового диска и декомпрессия нерва.
- Эндоскопическая дискэктомия - малоинвазивное удаление грыжи через небольшие разрезы.
- Адгезиолизис - удаление спаек, стягивающих нервный ствол.
- Ламинэктомия - резекция дуги позвонка для расширения позвоночного канала.
- Удаление опухоли или кисты, сдавливающей нерв.
После операции назначается комплексное восстановительное лечение, направленное на укрепление мышц и связок, улучшение трофики нерва.
Профилактика невралгии седалищного нерва
Чтобы предотвратить развитие воспаления седалищного нерва, рекомендуется:
- Избегать подъема тяжестей, резких наклонов.
- Следить за осанкой, не носить обувь на высоком каблуке.
- При избыточном весе - похудеть.
- Закаливание, контрастный душ для укрепления иммунитета.
- Массаж и лечебная физкультура.
- Полноценное питание с витаминами группы B.
- Отказ от курения и злоупотребления алкоголем.
- Регулярные профилактические осмотры у невролога с 30 лет.
Своевременное лечение хронических заболеваний позвоночника, контроль сахарного диабета, избавление от лишнего веса также снижают риск развития невралгии седалищного нерва в будущем.
Осложнения невралгии седалищного нерва
При отсутствии своевременного лечения возможны серьезные осложнения:
- Частичный или полный паралич ноги.
- Нарушение функции тазовых органов, недержание мочи.
- Трофические расстройства - истончение кожи, пролежни.
- Психо-эмоциональные нарушения - депрессия, бессонница.
- Инвалидизация и потеря трудоспособности.
Поэтому важно не заниматься самолечением, а своевременно обратиться к врачу при появлении тревожных симптомов.
Прогноз при невралгии седалищного нерва
Прогноз заболевания зависит от своевременности лечения и устранения причины раздражения нерва. При грыжах диска прогноз благоприятный после оперативного лечения. После удаления грыжи и декомпрессии нерва болевой синдром проходит у 90% пациентов.
При запущенных стадиях с повреждением нервных волокон восстановление занимает больше времени. Полное выздоровление наступает приблизительно в 80% случаев при комплексном лечении.
Риск инвалидизации сохраняется при несвоевременном обращении за медицинской помощью. У 5-10% пациентов сохраняются стойкие двигательные и чувствительные нарушения.
Средняя длительность временной нетрудоспособности составляет около 2 месяцев. Прогноз зависит от тщательного соблюдения рекомендаций врача и реабилитации после лечения.
Реабилитация после лечения невралгии седалищного нерва
После купирования острой боли и проведенного лечения невралгии седалищного нерва необходимо проведение реабилитационных мероприятий для восстановления функций нерва и конечности.
Основные направления реабилитации:
- Лечебная физкультура - специальные упражнения для укрепления мышц ноги и ягодиц.
- Массаж и физиотерапия для улучшения кровообращения и питания нерва.
- Ортезирование - подбор стелек, разгрузочного корсета.
- Медикаментозная терапия - витамины, антиоксиданты, нейромедиаторы.
- Психотерапия при невротических и депрессивных расстройствах.
Продолжительность реабилитации после операции на седалищном нерве может составлять от 1 до 6 месяцев. Время восстановления зависит от тяжести повреждения нерва.
Полное выздоровление возможно при условии отказа от вредных привычек, соблюдения рекомендованной диеты, режима физических нагрузок.
Народные средства при невралгии седалищного нерва
В качестве дополнения к основному лечению можно использовать некоторые народные средства для облегчения болевого синдрома и улучшения трофики нерва:
- Аппликации из горчицы или картофельных отжимок на поясницу.
- Теплые ванны с морской солью или содой.
- Мази и настойки чеснока, календулы, пихтового масла.
- Ношение пояса из натуральной шерсти.
- Медовый массаж ног жидким медом.
Однако народные средства следует использовать лишь в качестве поддерживающей терапии и после консультации с лечащим врачом, чтобы избежать осложнений.
Лечебное питание при невралгии седалищного нерва
Диетотерапия способствует улучшению состояния нервной системы и ускорению выздоровления. Рекомендуется:
- Богатая витаминами группы B пища - дрожжи, крупы, молочные продукты.
- Продукты с витаминами A, E, C - морепродукты, растительное масло, цитрусовые.
- Белковая пища - мясо, рыба, яйца, орехи.
- Пища, богатая магнием и кальцием.
- Отказ от острой, жирной, копченой еды.
- Достаточное употребление жидкости - до 2 литров в день.
Необходимо избегать переедания, ограничить сахар и соль. Питание должно быть регулярным, рекомендуется 4-5 приемов пищи в день небольшими порциями.
Прогноз при невралгии седалищного нерва у пожилых
У пациентов пожилого и старческого возраста прогноз заболевания менее благоприятный. Это связано с наличием хронических сопутствующих заболеваний и сниженными компенсаторными возможностями организма.
К факторам неблагоприятного прогноза у пожилых относятся:
- Выраженный остеохондроз и спондилоартроз позвоночника.
- Сахарный диабет и сосудистые заболевания.
- Избыточный вес и гиподинамия.
- Депрессия и когнитивные нарушения.
- Социальная изоляция и отсутствие ухода.
Поэтому пациентам старших возрастных групп показано проведение реабилитации в условиях специализированных центров и sanatoriums с круглосуточным медицинским наблюдением.