Печень – это важнейшая очистная лаборатория в организме, выполняющая около 500 функций одновременно. Она принимает участие в детоксикации организма (полая вена собирает всю кровь, содержащую продукты распада, от органов нижней половины тела и, проходя через паренхиму очищается). Далее очищенная кровь направляется к сердцу и легким, где обогащается О2.
А также орган участвует в липидном и углеводном обмене, переводя жиры и углеводы в энергию для работы организма, синтезе желчи и витаминов, ферментов и клеток иммунной системы, кроветворении.
Патологии печени требуют особого внимания, поскольку орган является жизненно важным. Некоторые ее заболевания можно вылечить только путем операций. Частичное удаление печени называется резекцией. Операция довольно распространена и применяется в 55 % случаев всех печеночных заболеваний. Резекция переносится хорошо, а период реабилитации составляет до полугода.
Немного анатомии для понимания сути резекции
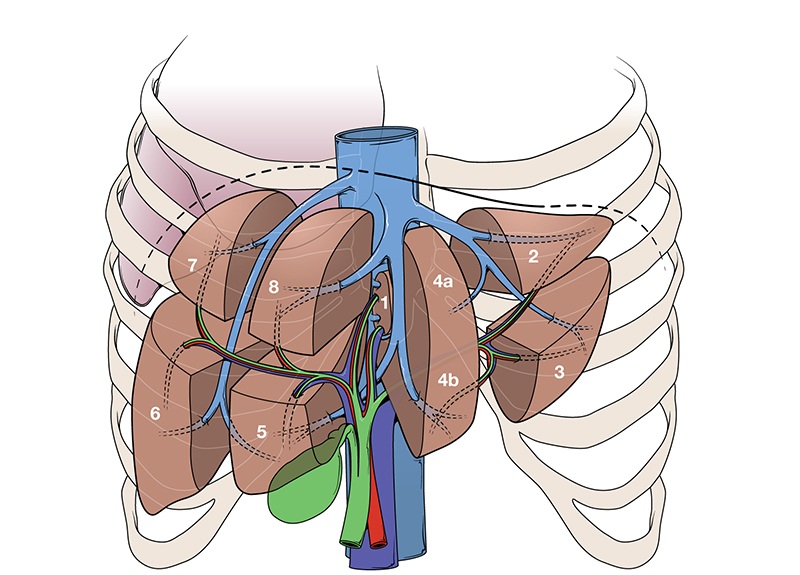
Печень покрыта капсулой и имеет 2 доли: большая правая и малая левая. Первая состоит еще из 2 долей – хвостатой и квадратной.
Доли печени образуют 8 сегментов (долек), которые разделены соединительно-тканными перегородками и имеют свое автономное кровоснабжение и желчевыводящие протоки. Это строение, как нельзя, кстати, при операции дает большие преимущества, т. к. предотвращает кровопотери и не нарушает образование желчи.
Печень имеет 2 поверхности: диафрагмальную и висцеральную. На первой находится ложе для желчного пузыря, и ворота печени, в последние входят печеночная артерия и портальная вена, выходят желчевыводящие сосуды и печеночные вены.
Показания для резекции
Операция по резекции печени назначается, если имеются:
- любые механические повреждения;
- доброкачественные образования – аденомы, гемагиомы и др.;
- аномалии развития органа;
- опухоли злокачественные любой степени, если паренхима затронута не полностью;
- для трансплантации печени;
- киста;
- лечение метастазов в печени из рака толстой кишки и других отдаленных органов;
- эхинококкоз;
- камни в печеночных желчевыводящих протоках;
- абсцессы печени;
- болезнь Кароли – врожденная патология, при которой кистообразно расширены желчные протоки.
Из перечисленных самым страшным является рак печени. О нем будет сказано ниже.
При других патологиях вылечивание после операции полное. Проблема только в том, что на ранних стадиях диагностика затруднена, поскольку печень не имеет нервных болевых рецепторов и симптомов не выдает. Клиника появляется уже при увеличении печени и давлении на капсулу.
Если врачом рекомендована резекция печени, долго раздумывать не нужно, это не в пользу пациента, потому что печеночные патологии имеют свойство прогрессировать.
Диагностика
При планировании вмешательства необходимо полное обследование пациента с применением анализов крови и мочи, биохимии крови, стандартный набор на гепатиты, ВИЧ и РВ.
Обязательно проводится УЗИ, КТ – они оценивают размер и состояние печени. При подозрении на онкологию сдается кровь на онкомаркеры.
Разновидности операции
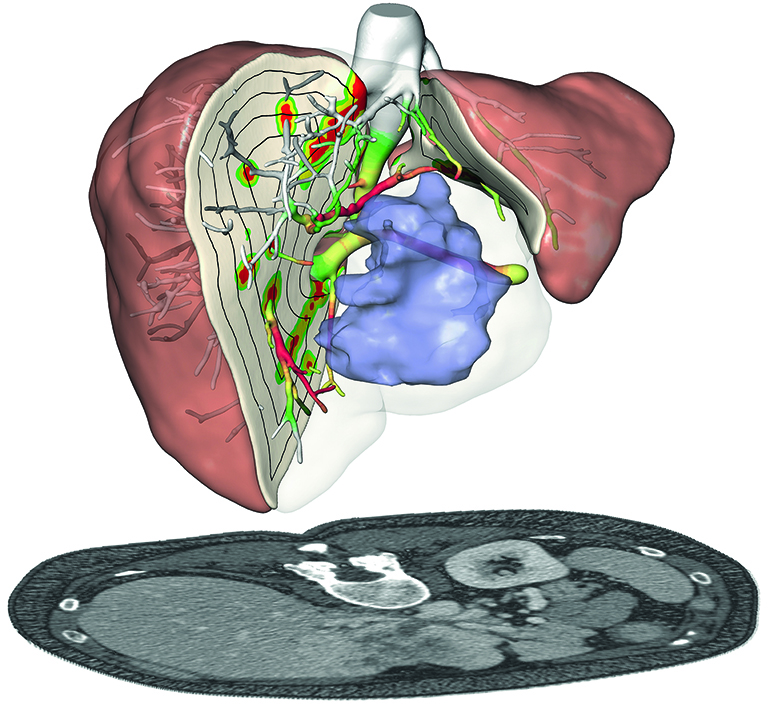
Существует два основных вида хирургического вмешательства: центральный и атипичный.
Центральная или типичная резекция печени – удаление ее части с учетом долевого строения органа, это более удобный вариант для больного и хирурга. Во время такой операции есть возможность удалить соседние сегменты, не трогая другие, поэтому функция печени не страдает.
По удалению участков выделяют:
- Сегментэктомия – иссекается 1 сегмент.
- Секциоэктомия – иссечение нескольких сегментов.
- Гемигепатэктомия – резекция доли печени.
- Мезогепатэктомия – иссечение центральных участков.
- Расширенная гемигепатэктомия – удаляется доля+сегмент.
Даже если остался один сегмент, печень будет работать дальше и образование желчи не нарушается.
Атипичная резекция
При атипичной резекции печени берется во внимание не строение органа, а локализация очага поражения.
Операция имеет подвиды:
- Краевая резекция – иссечение части органа с краю.
- Клиновидная – резекция выполняется в пирамиды.
- Плоскостная – иссечение участка органа с верхней поверхности.
- Поперечная – резекция боковых областей.
При атипичной резекции имеют место более обильные кровотечения и нарушение работы отдельных сегментов. Восстановление печени при этом происходит постепенно, если есть здоровые участки.
Другие виды операций
Существуют еще несколько видов хирургии печени:
- Полостное иссечение участка органа скальпелем.
- Радиочастотная абляция – лапароскопическое удаление, при котором вместо скальпеля используют радиочастотное излучение.
- Химиоэмболизация – применяют только при онкологических процессах в печени на ранних этапах развития заболевания. В сегментарный сосуд пораженного участка вводят цитостатики и химиопрепараты, которые не дают опухоли расти, и убивают ее клетки. Чтобы препараты не вышли из сосуда и действовали длительно, его закупоривают эмболизирующим средством.
- Алкоголизация – введение в сегмент органа чрескожно (перкутанно) 95 % спирта, который разрушает патологический очаг. Процесс контролируется посредством УЗИ.
Есть и комбинированная резекция, когда наряду с печенью удаляют какой-либо орган брюшной полости. Обычно это проводят при метастазах.
Сама операция проводится 2 видами доступа:
- Лапароскопическая резекция печени — хирургом производится предварительно 3–4 надреза на передней стенке живота по 2–3 см. Через них вводят датчики и инструменты. Чаще применяют при удалении камней печени.
- Лапаротомический метод — разрезается обширный участок живота.
Наркоз
При полостной операции наркоз эндотрахеальный с ИВЛ. В/венно дополнительно вводят седатики.
При использовании радиочастотного ножа анестезия спинномозговая, которая делает нечувствительной нижнюю часть тела и пациент не чувствует боль. Анестетик вводят в поясничный отдел позвоночника.
При химиоэмболизации и алкоголизации анестезия местная.
Подготовка к проведению операции
Перед операцией, помимо тщательного и всестороннего обследования, за неделю нужно отказаться от приема кроворазжижающих препаратов – «Аспирина», «Кардиомагнила» и др. – для исключения возникновения кровотечения.
Ход полостной операции скальпелем
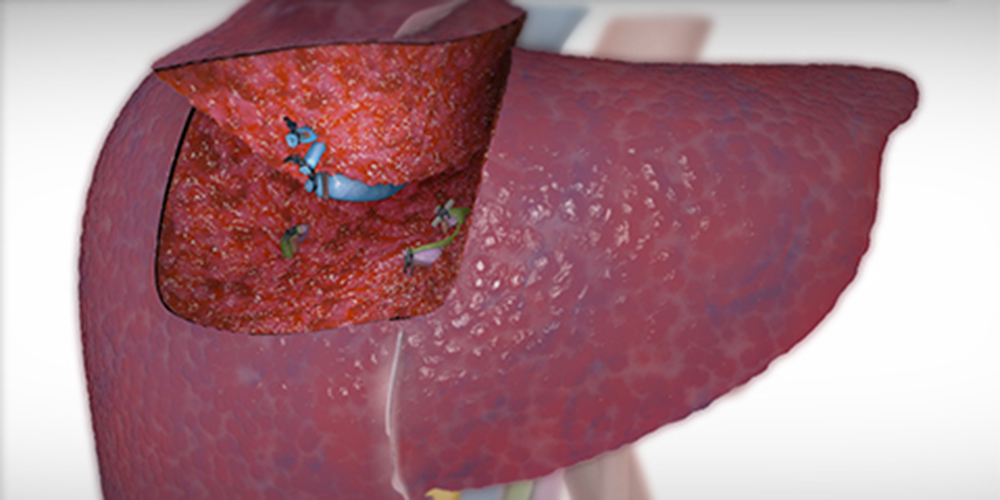
После послойного разреза кожи и мышц живота проводят ревизию печени и УЗИ для определения размеров очага поражения. Части, затронутые болезнью, иссекаются, протоки, выводящие желчь и сосуды, перевязываются.
Резекция печени в целом максимально длится около 3–7 часов, после чего больного отправляют в реанимацию на сутки. Для контроля проведенного удаления используется ультразвуковой датчик. Остатки крови удаляют из брюшной полости при помощи всасывания (аспирации). Печень заливают антисептиком, который также аспирируется и только тогда рана ушивается накладыванием скрепок.
В месте проведения резекции швы не ставят, здесь устанавливают дренажные трубки. Они помогают выводить лишнюю кровь и транссудат.
Постоперационный период
В реанимации к больному подключают датчики для контроля пульса и давления. Контролируется температура и общее состояние.
В мочевой пузырь обязательно вставляют катетер для сбора образующейся мочи. На другой день больной переводится в общую палату. В общей сложности выписка происходит через неделю при отсутствии осложнений.
Сразу же после резекции печени назначается лечение для поддержки состояния:
- Наркотические обезболивающие – «Омнопон» 2 % – 2 мл или «Морфин» 1 % – 1 мл. Анальгетики назначаются вплоть до того момента, когда в них отпадет необходимость.
- Антибиотики – чаще в виде капельниц, реже в/мышечно для предупреждения инфицирования.
- Инфузионная терапия для снятия интоксикации, пополнения минеральных солей, восполнения ОЦК – р-р Рингера, «Реосорбилакт», глюкоза.
- Если при операции была заметная кровопотеря – вливают тромбо- эритроцитарную массу и плазму с альбумином.
- Для профилактики тромбозов вводят антикоагулянты – «Гепарин», «Фраксипарин».
Поздний послеоперационный период
В это время больной уже пришел в себя и получил необходимые анальгетики, состояние улучшается постепенно и возникает тема диеты.
Отзывы о резекции печени говорят о сильных болях после операции и важности диеты. Пациент и его родственники должны быть готовы к тому, что любая пища и даже вода будут вызывать рвоту в течение недели. Поэтому упор делается на парентеральном питании в виде капельниц, которое заканчивают тогда, когда будет разрешен прием пищи.
Мало пациентов, которые могут принимать пищу на 2–3-й день после операции. Больной постепенно должен начать кушать с удовольствием, а не через силу, как пытаются навязать многие родственники.
Вреда от попадания, например, бульона, в желудок не будет, но закончится это рвотой, от которой могут разойтись швы.
Послеоперационный уход в больнице
Первое «золотое» правило такого ухода – соблюдение чистоты постельного и нательного белья. Их надо менять каждые 3 дня.
Второй непременный момент реабилитации – это уход за швами. До повязок нельзя прикасаться даже после мытья рук, микробы могут погибать только от обработки антисептиком, а не мылом.
Одежда больного не должна собираться в складку, а быть слегка натянутой – за этим надо следить. Комнату необходимо проветривать регулярно, независимо от погоды.
Некоторые родственники покупают в аптеках современные антисептики-спреи. Их применение в больнице значения не имеет. А вот самостоятельная дополнительная обработка антисептиком сушит кожу и она быстрее населяется микробами.
Возможные осложнения
В их роли могут выступать:
- возникновение внутреннего кровотечения;
- попадание воздуха в печеночные вены и их разрыв;
- реакция на анестезию в виде остановки сердца;
- инфицирование раны;
- рвота и тошнота;
- гипогликемия;
- печеночная недостаточность.
Все это быстрые осложнения, а долгосрочные бывают редко, поскольку печень регенерируется. Стоит отметить, что пожилой возраст замедляет процесс восстановления.
Факторы, увеличивающие процент осложнений
Последние могут быть спровоцированы курением, диабетом, имеющимися хроническими заболеваниями печени (холестаз, цирроз), употреблением алкоголя до или после операции.
Инновационные методы хирургии
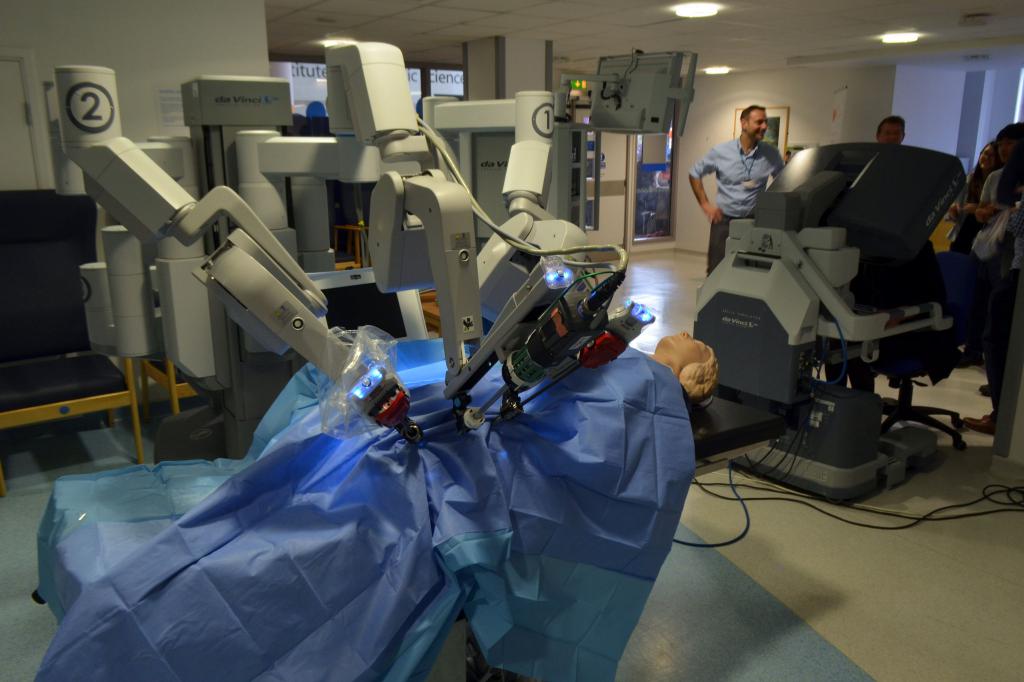
Сегодня, помимо классических методов применяют такие новейшие технологии, как ультразвуковая, лазерная и электрорезекция.
Популярна технология ФУЗ (фокусированного ультразвука высокой частоты). Это – аппарат Кавитрон, который аспирирует иссекаемые ткани и одновременно разрушает их. А также производит одновременно «сварку» перерезанных сосудов.
Высокоэнергетический зеленый лазер – удаляет новообразования и метастазы методом выпаривания.
Нанонож – удаляет пораженные ткани на клеточном уровне. Плюс в том, что не повреждаются сосуды.
Ноу-хау печеночной хирургии – операционный робот «Да Винчи». Операция нетравматична, проводится манипуляторами роботизированного хирурга, под контролем томографа. Специалисту выводится на экран в трехмерном виде весь ход операции, робот управляется дистанционно. Осложнения в такой операции минимальны.
Резекция при метастазах
По идее, больным с метастазами операцию не проводят. Почему? Резекция печени при метастазах бесперспективна по всем мировым стандартам.
Что она может дать? Сложность в том, что метастазы убрать невозможно, человек умирает именно от них, а опухоль еще продолжает долго расти в организме. Иначе говоря, жизнь не продлится.
Более того, организм слабеет после операции и онкопатология будет усугублена. А для резекции печени при метастазах уже имеются и другие противопоказания: кахексия, инфаркт миокарда и т. д.
Больной после операции с раком печени
Рак печени необратим независимо от стадии, поскольку все важнейшие функции организма снижены. Такие больные из наркоза выходят дольше и тяжелее.
Часто после операции пациент умоляет о помощи, жалуясь на сильные боли, хотя анальгетики при всех операциях вводятся заблаговременно. Но это не означает ухудшения состояния, это так называемые остаточные явления операции. Родственникам не следует впадать в панику и искать медсестру, требуя добавить анальгетиков. Это должный факт – через несколько часов человек забудет о нестерпимой боли.
Тем более не нужно покупать обезболивающие средства и самим давать больному. Это без комментариев.
Сегодня для снятия послеоперационных болей в спинной мозг вводится катетер (в области поясницы) с последующим дозированным введением анальгетиков.
Гораздо полезнее, если родственники будут следить за дыханием больного, которое может остановиться, в случае засыпания после операции. А также нужно контролировать цвет кожи: если она начала темнеть, необходимо срочно вызывать врача.
С началом заживления раны, врач назначает химио- или лучевую терапию.
Домашний уход
После выписки он остается специальным:
- по рекомендациям врача регулярно проводятся перевязки;
- мытье возможно только после заживления раны;
- анальгетики также дозированы врачом;
- плановый осмотр врача обязателен.
Улучшение после резекции печени человек начинает ощущать только через месяц.
Когда необходима госпитализация
После выписки срочное обращение к врачу необходимо, если появились:
- отек и гиперемия раны, выпячивание в области разреза, температура;
- рвота и тошнота более 2 дней;
- сильные абдоминальные боли;
- одышка и боли в груди;
- отеки на ногах;
- кровь в моче и учащенное болезненное мочеиспускание;
- слабость и головокружение.
Реабилитация
Реабилитация после резекции печени состоит из нескольких моментов:
- диета;
- умеренные спортивные занятия;
- пересмотр образа жизни и прием гепатопротекторов.
Диетическое питание
Диета и резекция печени во многом определяют свою взаимосвязь. Пища дробная, не менее 6 раз в день. Это не дает слишком нагружать ЖКТ. Запрещено употреблять жирную пищу, острое, сдобу и сладости, спиртное.
Питание должно быть сбалансировано в плане БЖУ, диета после резекции печени назначается и обговаривается с врачом.
Физическая активность
Тяжелые виды спорта, бег и прыжки противопоказаны, т. к. повышают внутрибрюшное давление. Показаны дыхательные упражнения и прогулки, которые насытят организм кислородом.
Главное – поднять и укрепить иммунитет. Для этого врачи рекомендуют принимать витаминно-минеральные комплексы. В них присутствуют антиоксиданты и ресвератрол. А также благотворны растительные иммуностимуляторы.
Любое лечение контролируется врачом, самостоятельные действия недопустимы.
Обычно таких мер бывает достаточно. Но иногда этого, оказывается, мало у пожилых больных после химиотерапии.
Тогда на помощь приходят растительные гепатопротекторы: «Гептрал», «ЛИВ-52», «Эссенциале», «Карсил», фолиевая кислота, «Галстена». Они помогут быстрее восстановить печень.