Первичный гиперпаратиреоз - это тяжелое эндокринное заболевание, которое характеризуется повышенной секрецией паращитовидных желез. Патология поражает в первую очередь костный аппарат и почки. В чем заключаются причины данного нарушения? И как распознать начальные признаки болезни? На эти вопросы мы ответим в статье.
Описание патологии
На задней поверхности щитовидки расположены две пары паращитовидных желез. Они продуцируют паратгормон (ПТГ). Это вещество отвечает за метаболизм кальция и фосфора. ПТГ оказывает следующее влияние на организм:
- Способствует выходу кальция из костей и повышению его концентрации в крови.
- Усиливает выведение фосфора с мочой.
Если гормон ПТГ вырабатывается в повышенном количестве, то врачи называют такое состояние гиперпаратиреозом. Это нарушение может быть связано с разными причинами. Если усиленное продуцирование паратгормона вызвано патологическими изменениями в паращитовидных железах (опухолью или гиперплазией), то специалисты говорят о первичном гиперпаратиреозе. Если же это эндокринное расстройство спровоцировано болезнями других органов (чаще всего почек), то оно носит вторичный характер.
Усиленное продуцирование паратгормона крайне неблагоприятно сказывается на всем организме, и прежде всего на костной системе и почках. Повышенная секреция ПТГ приводит к выведению кальция из костей и увеличению его концентрации в плазме (гиперкальциемии). Это становится причиной следующих системных нарушений:
- образования фиброзных изменений в костях;
- деформаций скелета;
- отложения кальция в почках и на стенках сосудов;
- замедления передачи нервных импульсов;
- артериальной гипертензии;
- усиленной секреции желудочного сока;
- появления язв в органах ЖКТ.
Кроме этого, у пациента резко усиливается выведение фосфора через почки. Это приводит к появлению камней в органах выделения.
Первичный гиперпаратиреоз гораздо чаще отмечается у женщин, чем у мужчин. Нередко признаки болезни появляются в период менопаузы. Данная патология называется также паратиреоидной остеодистрофией или болезнью Энгеля-Реклингхаузена. Это эндокринное нарушение встречается довольно часто. Оно стоит на третьем месте по распространенности после сахарного диабета и дисфункций щитовидной железы.
Причины
Причинами первичного гиперпаратиреоза являются следующие патологические изменения в паращитовидных железах:
- аденома;
- гиперплазия;
- злокачественная опухоль.
В 90% случаях гиперпаратиреоз развивается вследствие образования аденомы на одной или нескольких паращитовидных железах. Эта доброкачественная опухоль чаще всего диагностируется у пожилых пациентов, особенно у женщин в постклимактерический период.

Гораздо реже причиной гиперпаратиреоза становится разрастание ткани (гиперплазия) желез. Эта патология обычно имеет наследственный характер и отмечается у молодых пациентов. Гиперплазия часто сопровождается расстройствами функции и других эндокринных органов.
Рак паращитовидных желез встречается крайне редко, всего в 1-2% случаев. Злокачественные опухоли образуются после радиационного облучения области шеи или головы.
Важно помнить, что примерно у 15-20% людей имеются дополнительные паращитовидные железы, расположенные в области средостения. Это является вариантом нормы. Однако дополнительные органы тоже могут подвергаться патологическим изменениям. Бывают случаи, когда железы в области шеи полностью здоровы, но при этом у пациента повышен гормон ПТГ. Это может указывать на опухоль или гиперплазию в дополнительных органах, что существенно затрудняет диагностику.
Разновидности патологии
Как уже упоминалось, повышенная выработка паратгормона негативно отражается на функции разных органов. В зависимости от локализации поражения и симптоматики врачи выделяют следующие формы первичного гиперпаратиреоза:
- Костную. При этом виде патологии отмечается тяжелое поражение опорно-двигательного аппарата. Кости становятся чрезвычайно хрупкими и деформированными. Пациенты страдают от частых травм. Переломы возникают даже при отсутствии ушибов и очень долго срастаются.
- Висцеральную. При этой форме патологии поражаются преимущественно внутренние органы. Вследствие гиперкальциемии у пациентов образуются камни в почках и желчном пузыре, возникают признаки атеросклероза. Кроме этого, появляются язвы в ЖКТ, ухудшается зрение, страдает нервно-психическая сфера. Патологические изменения в костной ткани выражены слабо.
- Смешанную. У пациентов одновременно отмечается поражение костей и внутренних органов вследствие гиперкальциемии.
МКБ: классификация патологии
Первичный гиперпаратиреоз по МКБ-10 рассматривается как нарушение функции паращитовидных желез. Этот класс заболеваний обозначается шифром E21. В данную группу патологий входят все эндокринные расстройства, сопровождающиеся увеличением секреции паратгормона. Полный код первичного гиперпаратиреоза по МКБ-10 - E21.0.
Начальная симптоматика
На ранней стадии заболевание может протекать без выраженной симптоматики. В начале патологии секреция ПТГ увеличена незначительно. В результате нарушение функции паращитовидных желез выявляется поздно, когда у пациента уже возникло серьезное поражение костей и внутренних органов. Диагностировать болезнь на раннем этапе можно только с помощью теста крови на гормоны.
Первые признаки эндокринного расстройства появляются при значительном возрастании секреции паратгормона. Симптомы и лечение первичного гиперпаратиреоза у женщин и мужчин зависят от формы заболевания. Однако можно выделить общие начальные признаки патологии:
- Усталость и слабость мышц. Повышенная концентрация кальция приводит к слабости мускулатуры. Пациенты быстро устают, испытывают затруднения при долгой ходьбе. Нередко больным становится тяжело встать со стула без опоры или зайти в дверь общественного транспорта.
- Костно-мышечные боли. Это начальный признак вымывания кальция из тканей. Чаще всего возникают боли в ступнях. Характерна "утиная" походка. Вследствие болевого синдрома пациенты ходят, переваливаясь с ноги на ногу.
- Частое мочеиспускание и жажда. При первичном гиперпаратиреозе у пациентов увеличивается выведение кальция с мочой. Это приводит к повреждению почечных канальцев. Ткани органа выделения утрачивают чувствительность к гормону гипофиза - вазопрессину, который регулирует диурез.
- Ухудшение состояния зубов. Это раннее проявление патологии связано с дефицитом кальция. Нередко первым признаком болезни становится шатание и выпадение зубов, а также быстро прогрессирующий кариес.
- Похудение, изменение цвета кожи. Вес пациентов в первые месяцы болезни может снизиться на 10 - 15 кг. Учащенный диурез приводит к сильному обезвоживанию, что и становится причиной похудения. Кожа пациентов становится чрезмерно сухой и приобретает сероватый или землистый оттенок.
- Нервно-психические нарушения. Гиперкальциемия приводит к ухудшению состояния тканей головного мозга. У пациентов отмечаются частые головные боли, перепады настроения, повышенная тревожность и депрессия.

Пациенты далеко не всегда связывают такую симптоматику с эндокринными нарушениями. Поэтому посещение врача зачастую откладывается.
На развернутой стадии патологии клиника первичного гиперпаратиреоза характеризуется выраженным поражением костной ткани, сосудов и внутренних органов. Возрастание секреции паратгормона приводит к резкому ухудшению состояния пациента. Далее мы подробно рассмотрим патологические проявления со стороны разных органов и систем.
Костная ткань
Для первичного гиперпаратиреоза характерны патологические изменения в костной ткани. Отмечаются следующие признаки поражения опорно-двигательного аппарата:
- Снижение плотности костей. Вымывание кальция и фосфора приводит к разрежению и хрупкости костной ткани (остеопорозу). В костях образуются участки фиброза и кисты.
- Деформации скелета. Кости становятся мягкими и легко гнутся. Возникает искривление таза, позвоночника, а в тяжелых случаях и конечностей. Грудная клетка приобретает колоколообразную форму.
- Болевой синдром. Пациенты страдают от болей в спине и конечностях. Нередко отмечаются приступы, напоминающие проявления подагры. Это связано как с костными деформациями, так и с отложением солей кальция и фосфора в суставах.
- Частые переломы. Больные получают травмы не только при падениях и ушибах, но даже при неловких движениях. Иногда переломы возникают самопроизвольно, когда пациент находится в полном покое. При гиперпаратиреозе травматизация не всегда сопровождается выраженной болью. Бывают случаи, когда пациенты не замечают переломов. При этом заживление происходит очень медленно, так как кости плохо срастаются.
- Уменьшение роста. Вследствие деформаций скелета рост пациентов может снизиться на 10 - 15 см.
Множественные переломы могут привести к инвалидизации пациента. В запущенных случаях больной теряет способность самостоятельно передвигаться и обслуживать себя.
Органы выделения
При повышенной выработке гормона ПТГ почки становятся вторым органом-мишенью после костной системы. Увеличение выведения кальция с мочой вызывает повреждение канальцев. На ранних этапах это проявляется в учащенном мочеиспускании и жажде. Со временем в органе образуются камни, что сопровождается приступами почечной колики.
Чем сильнее выражены признаки поражения почек, тем более неблагоприятен прогноз заболевания. В тяжелых случаях у больных появляются отеки и развивается почечная недостаточность, которая носит необратимый характер.

Сосуды
Избыток кальция откладывается в стенках сосудов. Это приводит к ухудшению циркуляции крови и питания разных органов. У пациентов возникает симптоматика, характерная для сердечно-сосудистых заболеваний:
- головные боли;
- аритмия;
- повышение АД;
- приступы стенокардии.
Кальциевые отложения могут образовываться и в миокарде, что нередко становится причиной инфаркта.
Нервная система
Чем выше концентрация кальция в плазме крови, тем сильнее выражены расстройства нервной системы и психики. Пациенты жалуются на следующие патологические проявления:
- апатию;
- вялость;
- головные боли;
- тоскливое настроение;
- тревожность;
- сонливость;
- снижение памяти и мыслительных способностей.
В тяжелых случаях у больных возникают психотические расстройства с помутнением сознания, бредом и галлюцинациями.
Органы ЖКТ
Как уже упоминалось, гормон ПТГ влияет на секрецию желудочного сока. У многих пациентов с гиперпаратиреозом отмечается повышенная кислотность. Это сопровождается следующей симптоматикой:
- болями в животе различной локализации;
- тошнотой;
- повышенным газообразованием;
- частыми запорами.
На фоне повышенной кислотности развиваются язвенные процессы. Чаще всего они локализуются в двенадцатиперстной кишке, реже - в желудке и пищеводе. Язвы сопровождаются частыми болями и кровотечениями.
Кальциевые соли могут откладываться и желчном пузыре. Это приводит к воспалению органа (холециститу), а впоследствии к желчнокаменной болезни. Появляются приступы боли в правом подреберье и тошнота.
Кальцинаты нередко откладываются в поджелудочной железе. Это становится причиной панкреатита. Пациенты жалуются на сильные боли в животе опоясывающего характера. При панкреатите паратиреоидного происхождения в крови обычно несколько снижается концентрация кальция.
Глаза
Кальциевые отложения отмечаются и в сосудах органа зрения, а также в роговице. На ранней стадии у пациентов наблюдается покраснение глаз. Больные страдают частыми конъюнктивитами.
В дальнейшем развивается ленточная кератопатия. Это заболевание, при котором соли кальция скапливаются в центре роговицы. Оно сопровождается болью в глазах и ухудшением зрения.
Гиперкальциемический криз
Гиперкальциемический криз является грозным последствием первичного гиперпаратиреоза. Что это такое? Это опасное для жизни состояние, сопровождающееся резким и стремительным увеличением концентрации кальция в крови. Чаще всего оно появляется на поздних стадиях болезни при отсутствии адекватного лечения. Однако отмечаются случаи, когда гиперкальциемический криз возникает на раннем этапе. Осложнение может развиться внезапно на фоне хорошего самочувствия.
Спровоцировать возникновение криза могут следующие факторы:
- инфекционное заболевание;
- беременность;
- отравление;
- переломы крупных костей;
- обезвоживание;
- употребление продуктов, богатых кальцием;
- прием диуретиков и антацидных лекарств.
Гиперкальциемический криз всегда возникает остро. Самочувствие пациента быстро ухудшается. Это опасное состояние сопровождается следующей симптоматикой:
- нестерпимыми болями в животе (как при перитоните);
- лихорадкой (до +39 - +40 градусов);
- непрекращающейся рвотой;
- запором;
- болями в костях;
- психомоторным возбуждением;
- коматозным состоянием (в тяжелых случаях).
Такое осложнение приводит к летальному исходу примерно в половине случаев. Тяжелая гиперкальциемия вызывает свертывание крови внутри сосудов. Пациенты погибают от остановки сердца или паралича дыхательного центра.
Что делать при осложнении первичного гиперпаратиреоза? В клинических рекомендациях указано, что больные с гиперкальциемическим кризом подлежат экстренной госпитализации. Самостоятельно оказать помощь в домашних условиях невозможно, поэтому необходимо немедленно вызвать бригаду скорой помощи. Таким пациентам показана срочная операция на паращитовидных железах. При невозможности хирургического вмешательства больным вводят антагонисты кальция.
Диагностика
Лечением данной патологии занимается врач-эндокринолог. При необходимости оперативного вмешательства может потребоваться консультация хирурга.
Гиперкальциемия и остеопороз характерны и для других патологий. Поэтому важно провести дифференциальную диагностику первичного гиперпаратиреоза со следующими заболеваниями и состояниями:
- опухолями костей;
- избытком в организме витамина D;
- гиперкальциемией на фоне других эндокринных расстройств или приема диуретиков.
Пациентам назначают исследование крови на паратгормон. Повышенная концентрация ПТГ указывает на наличие гиперпаратиреоза.
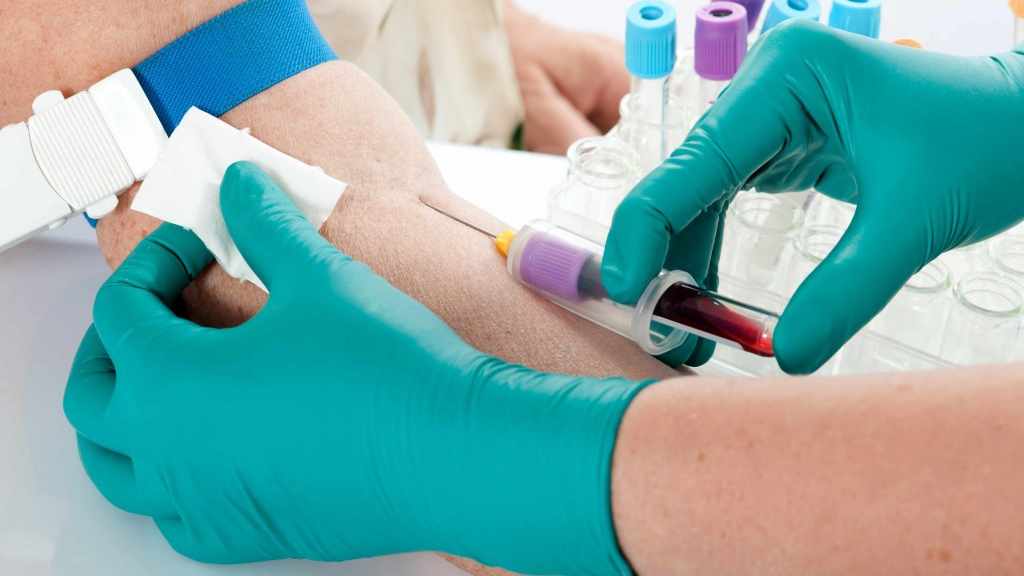
Затем необходимо отличить первичную форму патологии от вторичной. С этой целью назначают анализы крови и мочи на содержание кальция и фосфора. При первичной форме болезни концентрация кальция повышена и в плазме, и в урине. При этом уровень фосфатов в крови снижен, а в моче - увеличен. Если же гиперпаратиреоз носит вторичный характер, то содержание кальция в крови остается в пределах нормы.
После выявления повышенного уровня ПТГ и гиперкальциемии проводят инструментальную диагностику первичного гиперпаратиреоза. Это помогает установить этиологию заболевания. Пациентам назначают УЗИ, МРТ или КТ паращитовидных желез. Такие обследования позволяют выявить наличие опухолей и гиперплазии органа.
Иногда у пациентов инструментальное обследование не показывает патологических изменений в паращитовидных железах. Но при этом у больных имеются все признаки первичного гиперпаратиреоза. В клинических рекомендациях указано, что в таких случаях необходимо провести МРТ средостения. В этой области могут быть расположены дополнительные паращитовидные железы, на которых нередко образуются аденомы.
Оперативное вмешательство
Данная патология не подлежит медикаментозной терапии. В настоящее время не разработано достаточно эффективных лекарственных средств для уменьшения выработки паратгормона. Кроме этого, аденомы и гиперплазии паращитовидных желез нередко прогрессируют. Поэтому наиболее действенным способом лечения первичного гипертиреоза является операция.
Показаниями к хирургическому вмешательству являются выраженные симптомы болезни:
- тяжелый остеопороз;
- концентрация кальция в плазме более 3 ммоль/л;
- нарушения работы почек;
- образование камней в мочевыводящих путях;
- выведение кальция с мочой в количестве более 10 ммоль/сутки.
Если гиперпаратиреоз спровоцирован аденомой или злокачественной опухолью, то врач иссекает новообразование. При гиперплазии хирург полностью удаляет три паращитовидных железы и часть четвертой. Такая операция называется субтотальной паратиреоидэктомией. В настоящее время хирургические вмешательства на паращитовидных железах часто проводят эндоскопическими методами.
После операции постепенно исчезают проявления первичного гиперпаратиреоза. Рекомендации врача в период восстановления после вмешательства нужно тщательно выполнять. В течение 1,5-2 месяцев после удаления опухоли или паратиреоидэктомии нужно воздерживаться от тяжелых физических нагрузок и спортивных занятий. У прооперированных пациентов рецидивы болезни отмечаются в 5-7% случаев.
Наблюдение за пациентами
При легких формах заболевания и отсутствии показаний к операции назначают динамическое наблюдение. Медицинскому учету подлежат все лица с диагностированным первичным гиперпаратиреозом. Регистр пациентов ведется в эндокринологическом диспансере. Больным необходимо регулярно являться на прием к врачу и проходить следующие обследования:
- анализы крови и мочи на содержание кальция и фосфора;
- измерение АД;
- УЗИ почек;
- тест крови на уровень паратгормона;
- МРТ или УЗИ паращитовидных желез.
Врачи назначают пациентам специальную диету. Из рациона исключают еду, богатую кальцием, в первую очередь молоко и молочные продукты. В день больному необходимо выпивать не менее 2 л жидкости. Это поможет уменьшить концентрацию кальция в крови и избежать обезвоживания.
Диета является важной частью терапии первичного гиперпаратиреоза. Рекомендации врача относительно правил питания следует неукоснительно соблюдать. Употребление пищи с высоким содержанием кальция может спровоцировать гиперкальциемический криз.
Пациентам категорически противопоказан прием диуретиков и сердечных гликозидов. Эти лекарства могут спровоцировать ухудшение состояния. Если гиперпаратиреоз возник у женщины на фоне климакса, то после консультации с гинекологом может быть назначена заместительная терапия эстрогенами.
Прогноз
При своевременном лечении первичного гиперпаратиреоза прогноз заболевания благоприятен. После операции на паращитовидных железах самочувствие больного постепенно нормализуется. Патологические проявления со стороны сосудов, нервной системы и органов ЖКТ исчезают в течение 1 месяца после удаления опухоли или паратиреоидэктомии. Структура костей полностью восстанавливается через 1-2 года после операции.
Прогноз значительно ухудшается при поражении почек. Такие изменения являются необратимыми. Признаки почечной недостаточности сохраняются и после хирургического вмешательства.
Можно сделать вывод, что гиперпаратиреоз - тяжелое и опасное заболевание, которое нарушает функции многих органов и систем. Очень важно не упустить первые признаки патологии и вовремя приступить к лечению.