Ветрянка - широко распространенное инфекционное заболевание, преимущественно детского возраста. Возбудителем является вирус Varicella Zoster, относящийся к семейству герпесвирусов. Заболевание характеризуется лихорадкой, интоксикацией и появлением на коже и слизистых оболочках характерной сыпи в виде пятен, папул, везикул и корочек.
Ветрянка относится к высококонтагиозным инфекциям и легко распространяется среди детей в организованных коллективах. Первичное инфицирование чаще происходит в возрасте 3-6 лет. К 6 годам устойчивый иммунитет формируется примерно у 70% детей. В этой статье рассмотрены причины, основные симптомы, особенности течения и лечения ветрянки у детей.
Причины и возбудитель ветрянки
Ветрянка у детей вызывается вирусом Varicella-zoster, который относится к семейству герпесвирусов. Этот вирус при попадании в организм человека впервые обычно вызывает заболевание ветряной оспой, чаще всего в возрасте от 3 до 6 лет.
Перенесенная ветряная оспа формирует стойкий иммунитет к повторному заражению. После 6 лет уже около 70% детей имеют защиту от этого вируса. Однако заболеть могут и грудные дети, у которых течение часто бывает атипичным и тяжелым.
Распространение вируса Varicella-zoster происходит воздушно-капельным путем при контакте с инфицированным человеком. Также возможна передача при кашле или чихании. Вирус очень заразен, поэтому дети часто заражаются ветрянкой в дошкольных и школьных коллективах, а также дома.
Как происходит заражение
Заражение ветрянкой происходит воздушно-капельным путем при контакте с больным человеком. Вирус очень заразен и распространяется через мельчайшие капельки слюны или мокроты, которые выделяются при кашле, чихании, разговоре. Дети могут подцепить инфекцию в детском саду, школе, общественном транспорте или других местах скопления людей, если там присутствует заразный больной.
- Период контагиозности (заразности) при ветрянке длится с 1-2 дней до появления сыпи и до образования подсыхающих корочек на всех высыпаниях. Это около 5-7 дней. Наиболее заразен больной за день до появления сыпи и в течение 5 дней после.
- Ребенок может быть источником инфекции, даже если у него слабо выражены симптомы или ветрянка протекает в стертой форме. Поэтому важно знать, как выглядит ветрянка, чтобы вовремя распознать заболевание и изолировать малыша.
- Заражение вирусом Varicella-zoster обычно происходит однократно в детском возрасте. После перенесенной ветрянки формируется стойкий пожизненный иммунитет к повторному заболеванию. Однако в редких случаях возможно реинфицирование, если иммунитет ослаблен.
- Иногда первичное инфицирование может произойти и в более старшем возрасте, вплоть до взрослого. У таких пациентов течение ветрянки, как правило, намного тяжелее с возможными осложнениями.
Симптомы ветрянки у детей
Симптомы ветрянки у детей могут варьировать по степени выраженности в зависимости от формы и тяжести заболевания. Различают типичную и атипичные формы:
- При типичной форме наблюдается обычное течение без серьезных отклонений. Присутствуют характерные для ветрянки высыпания, умеренно выражена интоксикация.
- Атипичные формы отличаются отклонениями от привычной картины. Могут отмечаться: стертая ветрянка со слабой сыпью; геморрагическая с кровоизлияниями в высыпания; везикулезная с обильными пузырьками на коже и слизистых.
Обычно выделяют несколько периодов течения ветрянки:
- Инкубационный период: от момента заражения до появления первых симптомов. Длится от 10 до 21 дня, чаще около 2 недель.
- Продромальный период: начало проявления симптомов, длящийся 1-2 дня. Может отсутствовать при легких формах.
- Период высыпаний: появление характерной сыпи и ее распространение по телу в течение нескольких дней.
На протяжении инкубационного и продромального периода у ребенка могут наблюдаться неспецифические проявления в виде слабости, разбитости, снижения аппетита. Затем появляются первые высыпания.
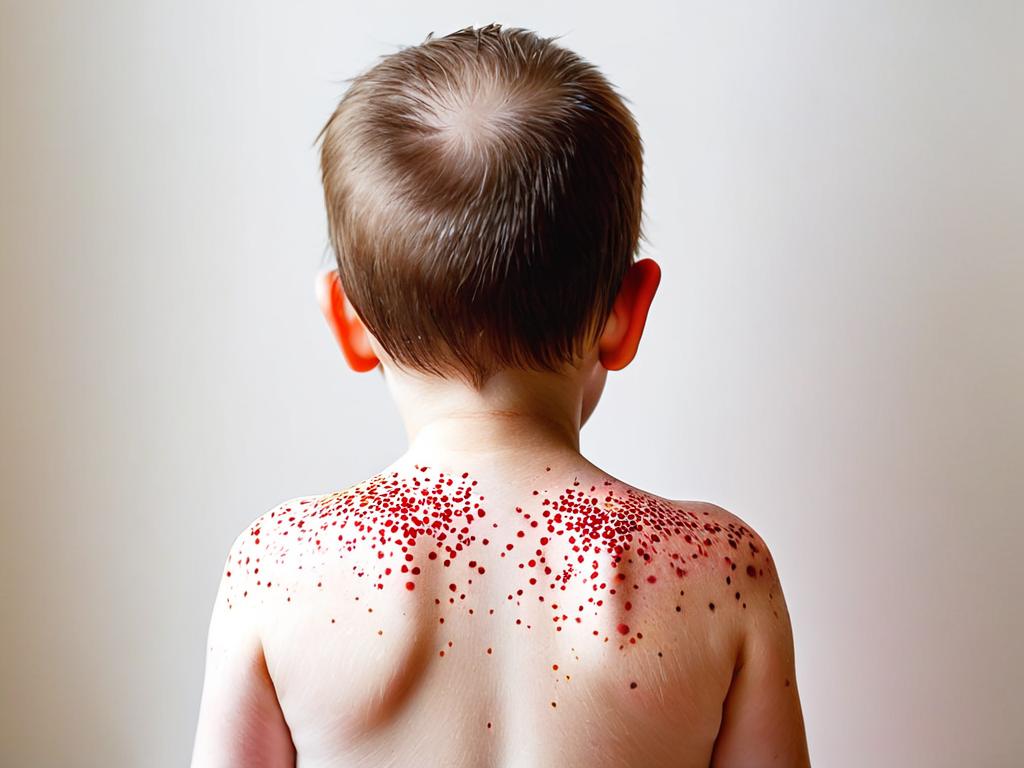
Течение болезни и периоды
Течение ветрянки у детей имеет несколько периодов:
- Первым идет инкубационный период, во время которого происходит размножение вируса в организме после заражения. Он длится от 10 до 21 дня, обычно около 2 недель. В этот период возможно появление неспецифических симптомов ОРВИ.
- Затем следует короткий продромальный период – обычно 1-2 дня. Он характеризуется резким подъемом температуры тела до 39-40°С. Могут присоединиться озноб, головная боль, слабость. Уже в это время появляются первые характерные высыпания.
- Далее идет собственно период ветрянки — образование и быстрое распространение по коже волнообразных высыпаний в виде пятен, папул, везикул (пузырьков) и корочек. Каждые 1-2 дня возникают новые «волны» высыпаний в течение 5-7 дней.
- После прекращения появления свежих элементов сыпи наступает период выздоровления – заживления имеющихся высыпаний с образованием корочек и их последующим отпадением. Обычно он длится 5-10 дней.
- Завершающим этапом является период реконвалесценции (восстановления). Он может быть довольно длительным – до 1 года, пока иммунитет полностью не восстановит свои защитные силы.
Таким образом, общая продолжительность ветрянки у детей обычно составляет около 3 недель. У взрослых течение может затягиваться дольше из-за менее эффективного иммунного ответа.
Существуют типичная и атипичные формы течения ветрянки. Различают несколько атипичных вариантов:
- стертая форма – с легким течением, слабовыраженной сыпью;
- геморрагическая форма – с кровоизлияниями в высыпания;
- буллезная (везикулезная) – с обильным образованием пузырей на коже.
Тип течения ветрянки влияет на тяжесть заболевания и подходы к лечению. Поэтому важно распознать форму, чтобы правильно назначить терапию и предупредить возможные осложнения.
Методы диагностики
Диагностика ветрянки у детей начинается с осмотра педиатра, оценки клинических симптомов и данных анамнеза. Врач уточняет у родителей, когда появились первые признаки, отслеживает динамику их развития. Также проводит осмотр кожных покровов и слизистых:
- При осмотре выявляется характерная полиморфная сыпь в виде розовых пятен, папулезных элементов, везикул (пузырьков) с прозрачным или мутным содержимым. Элементы сыпи располагаются на разных стадиях развития, это типичный признак ветрянки.
- Для подтверждения диагноза может проводиться лабораторное исследование. Выполняется ПЦР диагностика (анализ крови) для выявления ДНК вируса Varicella zoster. Этот метод позволяет достоверно идентифицировать вирус даже при стертой клинической картине.
- Кроме того, могут назначаться общие анализы крови и мочи. Это позволяет оценить функции органов и систем организма в целом, наличие воспалительных изменений или отклонений в работе связанных с болезнью органов и систем.
- При необходимости проводится консультация окулиста, если имеется поражение слизистой и роговицы глаз. Возможны и другие дополнительные консультации узких специалистов.
Таким образом, диагноз ветрянки у детей ставится на основании совокупности данных — клинической картины, результатов лабораторных исследований и консультаций врачей.
Принципы лечения
Лечение ветрянки у детей, как и у взрослых, проводится преимущественно в домашних условиях. Цель терапии – облегчить состояние, купировать основные симптомы, предотвратить возможные осложнения и в целом способствовать более легкому течению болезни. В лечении используется комплексный подход, который включает:
- симптоматическую терапию для купирования лихорадки, интоксикации, кожного зуда;
- противовирусные препараты для подавления активности вируса;
- местное лечение высыпаний для профилактики вторичной инфекции и рубцевания.
При высокой температуре назначают жаропонижающие средства — ибупрофен, парацетамол. Против зуда и для снятия воспаления применяются антигистаминные препараты. Могут включаться противовирусные средства системного действия, например ацикловир.
Обязательна обработка кожных высыпаний антисептиками для профилактики нагноений и минимизации рубцевания. Используются растворы бриллиантовой зелени, фурацилина, 3% перекиси водорода. При поражении слизистой рта назначаются антисептики и разрешенные анальгетики — местно обезболивающие препараты. Нужно следить, чтобы ребенок полноценно питался и не травмировал высыпания.
В некоторых случаях при осложненной или тяжелой форме ветрянки показана госпитализация для оказания квалифицированной медицинской помощи.
Возможные осложнения
Несмотря на то, что ветрянка обычно протекает относительно легко, особенно у детей, возможно развитие различных осложнений:
- Вторичная бактериальная инфекция при присоединении условно-патогенной флоры к кожным элементам сыпи с развитием нагноений, лимфаденита;
- Рубцевание и пигментация кожи в местах высыпаний при неправильном уходе за элементами сыпи;
- Поражение глаз (конъюнктивит, кератит, язвы роговицы), что может стать причиной снижения зрения.
К прочим возможным осложнениям относят:
- обезвоживание на фоне высокой температуры;
- отит, синусит в результате распространения инфекции на ЛОР-органы;
- поражение дыхательных путей (трахеит, бронхит, пневмония), особенно опасно для детей первых лет жизни.
В некоторых случаях возможно развитие неврологических осложнений — менингита, энцефалита, невритов. Они сопровождаются повышением внутричерепного давления, судорогами и могут привести к летальному исходу.
Таким образом, несмотря на относительно легкое обычное течение, ветряная оспа может дать тяжелые, угрожающие жизни осложнения. Поэтому важно своевременное обращение к врачу и правильное лечение.
Профилактика ветрянки
Основная профилактика ветрянки у детей - это вакцинация. Существуют живые ослабленные и инактивированные вакцины против ветрянки. В России зарегистрированы несколько вакцин, которые вводят детям в возрасте 12 месяцев внутримышечно или подкожно.
- Изоляция заболевшего ребенка на весь период заразности, около 5-10 дней.
- Тщательная влажная уборка и проветривание помещения, где находился больной.
- Использование медицинских масок взрослыми при уходе за ребенком.
Дополнительные меры профилактики ветрянки включают: исключение контактов здорового ребенка с больными детьми, мытье рук и личная гигиена. При появлении первых признаков заболевания ребенка нужно срочно изолировать.
| Возраст | Рекомендуемая вакцинация |
| 12 мес. | 1 доза живой ослабленной вакцины |
| 6 лет | Ревакцинация инактивированной вакциной |
Таким образом, своевременная вакцинация, изоляция больного и дезинфекция помещения - основные способы профилактики заболевания ветрянкой у детей. Это поможет уберечь здоровье ребенка и не допустить эпидемий в организованных детских коллективах.