Если у человека в плевральной полости находится жидкость в большом количестве, это свидетельствует о развитии в организме патологического процесса. Чтобы выявить нарушение, необходимо провести анализ выпота по нескольким направлениям. Ниже представлена информация о том, какие нарушения позволяет выявить исследование, как подготовиться к забору биоматериала и как расшифровать заключение, выданное в лаборатории.
Показания
Плевральная полость - это пространство небольшого размера, внешне напоминающее щель. Она расположена между грудной клеткой и легкими. Плевральная полость - это зона, играющая важнейшую роль в процессе дыхания. В ней происходит выработка небольшого количества жидкости, которая необходима для уменьшения показателя трения легких о грудную клетку с внутренней стороны.
В норме выделяется до 25 мл данной смазки. На фоне течения какого-либо патологического процесса усиливается выработка жидкости. За счет этого легкое не может полностью расправиться при вдохе.
Основное показание к назначению анализа - необъяснимое увеличение количества плевральной жидкости в сочетании с повышенной температурой тела, одышкой, болезненными ощущениями в области груди, кашлем и ознобом. На основании результатов исследования врач может судить о причине патологического состояния.
Что позволяет выявить
Скопление плевральной жидкости является следствием течения многих недугов. Основные причины образования выпота:
- Сердечная недостаточность застойного характера.
- Цирроз печени.
- Ателектаз.
- Нефротический синдром.
- Микседема.
- Слипчивая форма перикардита.
- Проникновение спинномозговой жидкости в плевру после травмы или хирургического вмешательства.
- Смещение венозного катетера (центрального).
- Дуроплевральная фистула.
- Пневмония.
- Туберкулез.
- Новообразования злокачественного характера.
- Закупорка тромбом легочной артерии.
- Системная красная волчанка.
- Ревматоидный плеврит.
- Панкреатит.
- Перфорация пищевода.
- Инфекция грибкового характера.
- Прорыв абсцесса легкого.
- Синдром Мейгса.
- Гиперстимуляция яичников при проведении ЭКО.
- Асбестоз.
- Тяжелая почечная недостаточность хронического характера.
- Саркоидоз.
- Патологии аутоиммунного характера.
- Абсцесс печени.
В процессе анализа плеврального выпота специалист может выявить вышеперечисленные заболевания даже на ранней стадии их развития.
Подготовка
Решение относительно целесообразности проведения пункции принимает лечащий врач на основании результатов диагностики. Если анализ плеврального выпота является необходимостью, специалисту необходимо подготовить пациента к предстоящей процедуре.
В первую очередь, врач направляет пациента на обследование, включающее:
- ЭКГ.
- Рентгенографию.
- УЗИ.
При наличии у пациента выраженного кашля врач назначает ему прием медикаментозных средств.
Непосредственно перед процедурой медсестра измеряет у исследуемого пульс, давление. Кроме того, проводится клинический анализ крови. Если пациент находится без сознания, процедура осуществляется в палате стадионаре. В остальных случаях она осуществляется в манипуляционном кабинете.
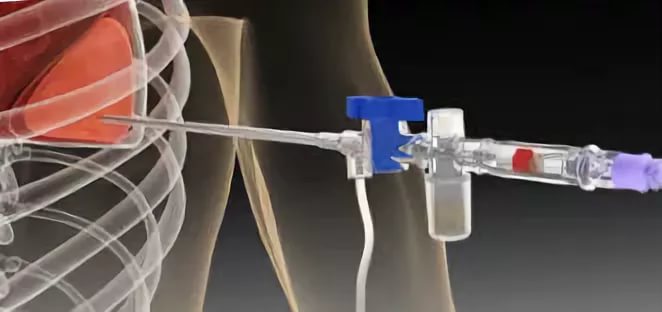
Алгоритм забора биоматериала
Пункция плевральной жидкости - это серьезная процедура, которая требует от врача наличия определенных навыков.
Алгоритм ее проведения:
- Пациент принимает положение сидя и упирается руками на спинку стула. Реже больной укладывается на кушетку и поворачивается на здоровый бок. При этом руку он должен завести за голову.
- Медсестра измеряет давление и пульс. За показателями она должна следить в течение всей процедуры. При выявлении отклонений ей необходимо известить об этом врача.
- Специалист изучает рентген-снимок, чтобы определить место прокола. При скоплении патологического выпота игла вводится в зоне 7-9 межреберья по подмышечной линии сзади. Если пациент находится в положении лежа, место прокола несколько смещается.
- Кожный покров вокруг необходимой зоны обкладывается одноразовыми стерильными пеленками. Затем место прокола обрабатывается спиртом или раствором йода.
- Врач проводит анестезию. Как правило, с целью обезболивания используется раствор новокаина. Игла вводится по верхней части нижележащего ребра. Это сводит риск повреждения кровеносных сосудов и нервных волокон до минимума. Раствор впрыскивается постепенно.
- Одноразовой стерильной иглой врач прокалывает плевру. Пациент в это время испытывает резкие болезненные ощущения. Плевральная жидкость поступает в шприц посредством потягивания поршня. При большом количестве выпота используется электроотсос. В подобных случаях игла заменяется на более толстую.
- После откачивания выпота врач вводит в плевральную полость противомикробный препарат.
Завершающим этапом является резкое извлечение иглы. Место прокола затем обрабатывается раствором йода или медицинским спиртом. После этого на него накладывается повязка или клеится пластырь.
Возможные осложнения
Важно знать, что пункция сопряжена с определенным риском. При правильном проведении процедуры он минимален.
В редких случаях развиваются осложнения, требующие немедленного врачебного вмешательства (в том числе хирургического). К ним относятся:
- Повреждение легочной ткани, следствием чего является пневмоторакс.
- Прокалывание желудка, диафрагмы, печени или селезенки. Данные состояния мгновенно нарушают работу сердца и могут привести к его остановке.
- Нарушение целостности кровеносных сосудов.
- Инфицирование плевры или грудной клетки.
- Воздушная эмболия кровеносных сосудов головного мозга.
- Резкое уменьшение показателя артериального давления.
Если у пациента появляется кашель с кровью, он резко бледнеет, теряет сознание или у него появляются судороги, человека помещают в реанимационную палату.
Макроскопическое исследование
Данный анализ плевральной жидкости подразумевает ее оценку по характеру, плотности, прозрачности и цвету.
Врачи разделяют выпот на 2 большие группы:
- Транссудаты. Это жидкости невоспалительного характера.
- Экссудаты. Это выпоты воспалительного характера. Они, в свою очередь, могут быть серозными, серозно-фибринозными, геморрагическими, хилезными, хилусподобными, псевдохилезными, холестериновыми, гнилостными.
Показатели цвета и прозрачности плевральной жидкости в легких напрямую зависят от ее характера. Серозные экссудаты и транссудаты, как правило, имеют светло-желтый оттенок. При этом они прозрачные. Другие виды экссудатов мутные и могут иметь различные цвета.
Плотность жидкости определяется урометром. У транссудатов показатель колеблется в пределах 1005-1015, у экссудатов - выше 1015.

Химическое исследование
В процессе анализа определяется содержание белка с помощью рефрактометра. Показатель измеряется в граммах на литр. Транссудаты содержат до 25 г/л, экссудаты - более 30 г/л.
С целью дифференцирования жидкостей проводится проба Ривальты. Суть метода заключается в подкислении дистиллированной воды с последующим добавлением в нее нескольких капель выпота. Экссудаты в процессе химической реакции образуют помутнение, напоминающее внешне белое облако. Его появление обусловлено наличием в жидкости серомуцина - вещества, которое свертывается при контакте с уксусной кислотой. Транссудаты подобным свойством не обладают, то есть они не образуют помутнения.
Микроскопический анализ
Это исследование плевральной жидкости, в процессе проведения которого оценивается клеточный состав выпота:
- Жировые капли. Свойственны гнойным и хилезным экссудатам.
- Кристаллы холестерина. Присутствуют в старых выпотах.
- Злокачественные клетки.
- Эритроциты и лейкоциты. В норме они присутствуют во всех жидкостях. Увеличенное количество эритроцитов и лейкоцитов может свидетельствовать о наличии гнойного и серозного экссудата.
- Клетки мезотелия. Если они претерпели изменения и обнаруживаются в виде скоплений, это говорит о старом транссудате.
Длительность проведения
Анализ плевральной жидкости требует времени. В большинстве случаев пациент получает заключение спустя 3 рабочих дня после забора биоматериала. При этом сама процедура отнимает не более 30 минут.
Интерпретация результатов
В норме плевральный выпот прозрачный и не имеет цвета. Показатель рН жидкости составляет не менее 7,6 и не более 7,64. Содержание белка в выпоте не должно превышать 2 г/л. Количество лейкоцитов в норме не более 1000 мм3. Показатель глюкозы такой же, как и в крови. Уровень же ЛДГ в 2 раза меньше, чем в жидкой соединительной ткани.
Любые отклонения от нормы свидетельствуют о нарушениях:
- Красный цвет выпота - инфаркт легкого, асбестоз, травма, злокачественное новообразование, плевральный эндометриоз.
- Молочный или белый оттенок - метастазирование опухоли, лимфома.
- Черный цвет - организм инфицирован грибком аспергилус.
- Зеленоватый оттенок - наличие свища между желчным пузырем и плевральной полостью.
- Темно-красный или коричневый цвет - амебиаз, разрыв кисты печени.
- Вязкий выпот - эмпиема, мезотелиома.
- Показатель рН менее 6 говорит о повреждении пищевода.
- Уровень рН 7-7,2 - плеврит.
- Показатель рН 7,3 - эмпиема, опухоль, системная красная волчанка, туберкулез, нарушение целостности стенок пищевода. Кроме того, такой показатель нередко свидетельствует о плеврите ревматоидного характера.
- Высокий уровень ЛДГ (1000 единиц и более) - опухоль злокачественного характера, эмпиема, пневмония (как правило, на фоне СПИДа), парагонимоз.
- Показатель глюкозы менее 1,6 ммоль/л - ревматоидный плеврит. Реже - эмпиема.
- Уровень глюкозы от 1,6 до 2,7 ммоль/л - опухоль, разрыв пищевода, плеврит на фоне системной красной волчанки, туберкулез.
- Наличие молочной кислоты свидетельствует об активной жизнедеятельности бактерий.
- Присутствие амилазы в выпоте - панкреатит, нарушение целостности стенок пищевода, псевдокиста поджелудочной железы, некроз тонкого кишечника, язва пептического вида.
- Повышенный уровень нейтрофилов - эмпиема, заболевания инфекционного характера.
- Увеличение показателя эритроцитов - опухоли, травмы грудной клетки, легочный инфаркт.
- Лимфоциты более 85 % - туберкулез, саркоидоз, лимфома, ревматоидный плеврит хронического характера, хилоторакс, синдром желтых ногтей.
- Наличие аномальных клеток - метастазирование опухоли, мезотелиома, рак крови.
- Лимфоциты не менее 50 и не более 70 % - наличие злокачественного новообразования.
- Эозинофилы более 10 % - асбестоз, эмболия легочной артерии, болезни паразитарного или грибкового характера, опухоль.
Таким образом, с помощью анализа плевральной жидкости возможно выявить имеющуюся патологию на любой стадии ее развития.
Где сдать
Исследование выпота проводится как в государственных, так и коммерческих медицинских учреждениях. Но анализ осуществляется не во всех клиниках. Учреждение должно иметь оснащенную лабораторию, реактивы, а также высококвалифицированных работников. Относительно наличия данной услуги необходимо узнавать непосредственно в регистратуре.
Стоимость
Цена анализа плевральной жидкости зависит от региона и политики медицинского учреждения. Например, средняя стоимость исследования в Москве составляет 750 рублей. Необходимым оборудованием и реактивами в столице оснащены 23 лаборатории. Наименьшая цена в Москве - 550 рублей, самая высокая - 950 рублей.
Кроме того, важно учитывать стоимость забора биоматериала. Цена составляет, в среднем, 250 рублей. В частных учреждениях дополнительно оплачивается консультация врача. Стоимость первичного приема варьируется от 1000 до 2500 рублей.
В поликлинике по месту жительства анализ плевральной жидкости (при наличии данной услуги) проводится на бесплатной основе, необходимо только предъявить медицинский страховой полис.
В заключение
Исследование выпота показано при резком увеличении его объема. С помощью анализа плевральной жидкости врач получает возможность выявить наличие патологического процесса даже на ранней стадии его развития. Исследование не подразумевает соблюдения строгих правил подготовки, все необходимые мероприятия врач и медсестра проводят непосредственно перед процедурой.
Пункция выпота сопряжена с возникновением у пациента болезненных ощущений. Для того, чтобы их минимизировать, врач вводит человеку раствор новокаина. После этого осуществляется забор биоматериала. Длительность процедуры составляет около получаса.



























