Присутствующие в крови белые кровяные шарики или лейкоциты — это иммунные клетки, ответственные за защиту организма. Они создают линию обороны от патогенов, их перемещении в организме, продуктов распада и токсинов. Кроме того, они контролируют свою микрофлору.
Количество лейкоцитов в разном возрасте различается. Насчитывается 5 подгрупп, и каждая из них имеет свою задачу. По морфологии они различаются, но защитная функция у них одна.
Виды лейкоцитов
По строению они делятся на зернистые и незернистые. Зернистые или гранулоциты имеют большие размеры. К этим кровяным клеткам относят самые многочисленные нейтрофилы, и самые малочисленные – базо- и эозинофилы. Незернистые или агранулоциты более мелкие по размерам, сюда относят моно- и лимфоциты.
Продуцированием лейкоцитов (лейкопоэзом) в организме занимается костный мозг (КМ), селезенка и печень. А в лимфоузлах и гландах лимфоциты создаются дополнительно. Разрушение лейкоцитов происходит в печени и селезенке.
Подгруппы лейкоцитов
Нейтрофилы уничтожают бактерии в крови. Главная их способность – фагоцитоз. Нейтропенией называют снижение их ниже 1,8 тыс./мкл. Но прямая угроза возникает при количестве 0,5 и меньше.
Лимфоциты ответственны за иммунную память. Моноциты активно поглощают частицы патогенов (микробы и паразиты) в крови.
Когда говорят, что в крови лейкоциты 10-2, речь чаще всего идет о моноцитах в норме. Эта цифра сохраняется постоянной с месяца жизни и до 16 лет. Эозинофилы участвуют в борьбе с аллергией и не дают расти атипичным клеткам.
Эозинопения – это снижение лейкоцитов этой популяции от 0,2 тыс./мкл и <.
Базофилы – самая малочисленная группа лейкоцитов. Их главной задачей является обнаружение и подавление аллергенов. Базопения – когда количество базофилов не больше 10 на микролитр крови.
Что такое лейкопения
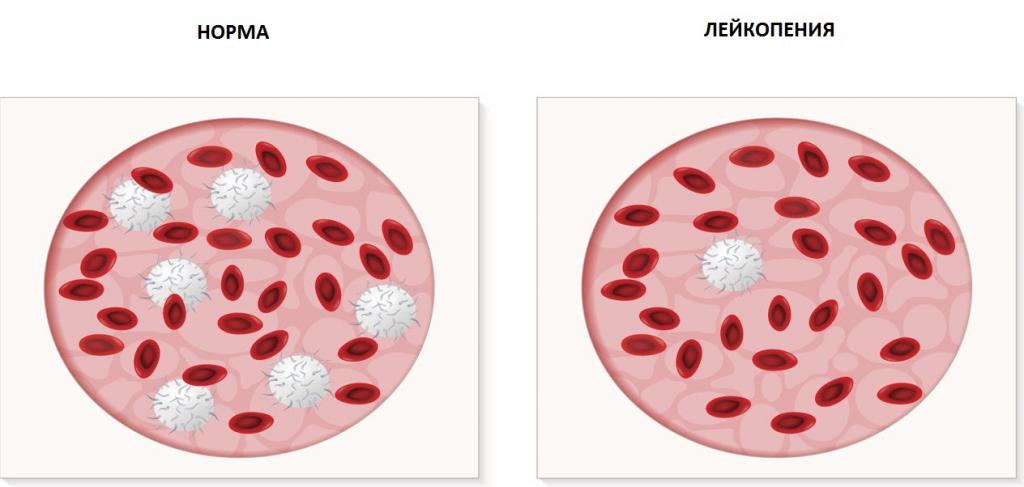
Само слово "пения" в переводе с греческого означает недостаток, бедность. Лейкопения может встречаться под разными названиями: нейтропения, агранулоцитоз, гранулоцитопения – все это названия одного тяжелого синдрома, сопровождающегося снижением разных лейкоцитов.
При агранулоцитозе количество лейкоцитов не более 0,5х10 в 9 степени/л. В тяжелых случаях их нет вообще.
Лейкопения склонна хронизироваться и рецидивировать. Количество лейкоцитов - не постоянная величина, и не всякое их колебание опасно. Повод для обязательного обращения к врачу – падение лейкоцитов до показателя < 3 тыс./мкл. При лейкоцитах 2,2 в крови резко понижается сопротивляемость организма. Возникает высокая восприимчивость к разным инфекциям и их осложнениям. Агранулоцитоз способны спровоцировать радиация, опухоли, гепатит, аутоиммунные процессы.
У новорожденного ребенка показатели гранулоцитов резко снижаются при несовместимости резус-фактора.
Что значит в крови лейкоцитов 3-2? Такие показатели говорят о состоянии после гемолиза или острых кровопотерь, апластической анемии (патология костного мозга), патологии селезенки, аномалий иммунитета врожденного характера, хронических воспалениях и интоксикациях, аутоиммунных заболеваниях (СКВ, ревматизм, узелковый периартериит и др.).
Основные причины лейкопении
Лейкопения – синдром полиэтиологический, она может быть первичной и вторичной. Вторичная лейкопения у взрослых и детей имеет одинаковые причины:
- опухоли мозга;
- нарушения генной структуры – врожденная лейкопения;
- химиотерапия;
- туберкулез любой формы и стадии;
- лепра;
- дефицит вит. В12, В9 и меди;
- нарушения метаболизма со сбоем обмена гликогена;
- инфекции – бактериальные, грибковые;
- протозойные заболевания (малярия, токсоплазмоз, лейшманиоз и пр.);
- вирус Эпштейна-Барра (ВЭБ), ЦМВ, ретровирус ВИЧ, гепатиты В и С, парвовирус В19, краснуха, корь, паротит;
- контакт с пестицидами, инсектицидами в течение длительного времени;
- отравления мышьяком, свинцом, ртутью, золотом;
- прием некоторых препаратов.
Препараты, вызывающие лейкопению:
- противотуберкулезные;
- антисифилитические;
- ртутные диуретики;
- антигистаминные средства;
- все сульфаниламиды;
- антибиотики – пенициллиновый ряд и амфениколы;
- противоревматические средства (препараты золота);
- тиреостатики;
- нестероидные противовоспалительные и анальгетики;
- антидепрессанты и транквилизаторы;
- противосудорожные.
Лейкопения развивается также при удалении вилочковой железы, рентген-диагностике, дренаже лимфатического грудного протока.
Причины детской первичной лейкопении

К счастью, врожденные лейкопении – очень редкое явление. К причинам можно отнести:
- Синдром Генслера – доброкачественная врожденная нейтропения, имеющая циклический характер. Ее частота - 1 случай на 1 млн. младенцев. Дебютирует в первый год жизни. Отмечается периодическая нейтропения кратковременного характера.
- Синдром Костмана – также врожденная, передается по наследству. Дебют идет в первый год жизни в виде рецидивирующих бактериальных инфекций, пневмоний. Прогноз неблагоприятный.
- Врожденный лимфопролиферативный синдром - наступает при инфицировании ВЭБ. Проявляется разрушением тимуса (вилочковой железы), аплазией КМ, следствием чего становится апластическая анемия с нейтропенией. Неблагоприятный прогноз.
- Синдром Гуда – иммунодефицит с тимомой (опухоль вилочковой железы). При данной патологии КМ не обладает способностью к восстановлению, и развивается алейкия.
- Синдром Ди Джорджи - врожденная недостаточность тимуса и паращитовидной железы. Присутствуют врожденные пороки сердца, аномалии развития лица и др.
- Тяжелый комбинированный иммунодефицит (ТКИД) или синдром Стинбергер. Частота – 1 случай на 5 млн. Полностью отсутствует тимус или он очень маленький. Проявление начинается до 6 месяцев жизни и характеризуется кандидозом, пневмонией, диареей и пр.
- Анемия Фанкони (АФ) - очень тяжело протекающая врожденная апластическая анемия. Частота 1 на 1 млн. Признаки: общее поражение производства лейкоцитов, аномальное развитие внутренних органов, ребенок вялый, бледный, скелет может содержать недоразвитые кости. Имеется косолапость, физическое недоразвитие, иммунодефицит. Манифестирует патология на 2 году жизни. Увеличивает риск лейкозов и опухолей печени.
- Хроническая наследственная нейтропения – происходит задержка высвобождения зрелых гранулоцитов из КМ, а молодые нейтрофилы в крови быстро погибают. Врожденные нейтропении подразделяются на циклические и ациклические.
- Синдром Чедиака–Хигаси – в группах лейкоцитов появляются гигантские гранулы, проявляется рецидивирующими инфекциями. Отсутствует пигмент в роговице. При этом врожденном заболевании повышается риск лимфом.
Пониженные лейкоциты в крови
Если лейкоцитоз свидетельствует об имеющихся защитных ресурсах организма и считается хорошим признаком, то лейкопения всегда говорит о заболевании и снижении сил организма. Например, лейкоциты в крови у ребенка 2 лет в норме составят от 6 до 11 тыс. При снижении уровня заметно меньше 6 диагностируется лейкопения. При незначительном снижении волноваться не стоит.
Если лейкопения длится больше 2 недель, инфекция разовьется в 100% случаев. Когда у организма нет сил отражать внешние атаки, инфекция и будет признаком продолжительной лейкопении.
В первые же несколько дней главным проявлением становится лихорадка и озноб. Иногда температура становится и единственным признаком пониженного уровня лейкоцитов.
Гипертермия – это результат интоксикации, не подавленной лейкоцитами. Всех остальных симптомов инфекции типа катара может и не быть. В этих случаях врачи говорят о неясности диагностического случая, и лечение откладывается. Это всегда опасно и может приводить к септическому шоку.
Основные симптомы

Специфической симптоматики у лейкопении нет. Могут быть, кроме температуры, гипертрофированы миндалины, бледность кожи, тахикардия, истощение организма, афты и стоматиты, десны кровоточат, а голос становится сиплым.
Лейкоциты 2,2 в крови говорят о достаточно тяжелой - 3 стадии лейкопении и требуют срочного обращения к врачу. К температуре присоединяется и снижение тромбоцитов – тромбоцитопения. Представляет особую опасность, поскольку вызывает геморрагический синдром.
Лейкоциты в крови 2,2 и снижение показателей тромбоцитов – могут приводить к кровотечениям и стать серьезной причиной потери крови.
Признаки лейкопении у детей
Специальных патогномоничных признаков нет, но обращают внимание на:
- болезненность ребенка по сравнению со сверстниками;
- появляются фурункулы с остающимися оспинками;
- беспокоит пародонтит, плохо поддающийся лечению;
- отставание в физическом развитии.
У детей доктор Комаровский Е. советует обращать внимание на наличие сочетаний температуры с пневмониями, стоматитами, синуситами и лимфаденитами. Лейкопения у детей выявляется чаще, это связано с обязательными профосмотрами.
Показатели нормы
Согласно новому подходу к оценке анализа крови, лейкопения – это такое состояние патологии, когда сумма всех лейкоцитов, циркулирующих в крови, падает заметно ниже нормы.
Если лейкоциты 0-2 в крови, это показатель запущенного случая и говорит уже об агранулоцитозе. Почему лейкоциты у детей имеются в большем количестве, чем у взрослых? Потому что у них идет созревание иммунной системы, и клеток иммунных больше по объему веса.
Также уровень лейкоцитов зависит у взрослых от питания и времени суток, наконец. Только в пубертатном периоде показатели уже равны взрослым нормам – диапазон лейкоцитов в крови в 12 лет, например, составляет от 4,2 до 9. Гендерных различий нет.
Лейкоцитарный состав крови взрослого человека в норме выглядит так:
- нейтрофилы — 55% (из них 47–72% — сегментоядерные преобладают);
- лимфоциты — 35%; моноциты — 5%; эозинофилы — 2,5%; базофилы — до 0,5-1%.
Обследованию подлежат люди, имеющие в анализе крови лейкоцитов 3,2-3,7.
Картина крови у детей резко отличается от таковой у взрослых. Например, если норма лейкоцитов в крови в 2 года доходит до 16,5, у взрослого – это картина лейкоцитоза.
Для каждого возраста у ребенка есть свои значения, поэтому созданы таблицы по возрастам. Например, норма лейкоцитов в крови у ребенка в 2 года или в 5 лет будут отличаться.
- Новорожденные в первую неделю жизни — до 32 × 10 в 9 степени (Ед/л).
- Возраст до года — от 6 до 17,5 × 10 в 9 степени Ед/л.
- Лейкоциты в крови в 2 года – до 17 тыс.
- Возраст до 6 лет — от 5 до 15,5 × 10 в 9 степени Ед/л.
- Возраст до 16 лет — от 4,5 до 13,5 в той же степени Ед/л.
Если указано, что в крови лейкоциты 2 – речь идет о палочкоядерных нейтрофилах, скорее всего. Такое среднее значение сохраняется с первых дней жизни до 16 лет. У детей в первые недели жизни в норме лейкоциты в крови 2,6 х 1090/л. И только к 10-12 годам кровь «дозревает» до нормы взрослого.
Например, норма лейкоцитов в крови у детей 2 лет (нейтрофилы) в среднем 3,5. Диапазон размаха – от 1,5 до 8,5.
Взрослые (мужчины) — лейкоциты в крови 4,2 до 9 × 109 Ед/л, у женщин может быть до 10,4.
Пожилые — от 3,7 до 9 × 109 Ед/л.
Чем старше человек становится, тем менее активен костный мозг и выдает меньше лейкоцитов, т.е. показатель смещается влево. Но лейкоциты 2 в крови у взрослого в пожилом возрасте указывают на лейкопению.
Степени развития

Классификация построена на длительности синдрома, наличие и тяжесть осложнений. Есть еще понятие ложной лейкопении – возникает в случае разжиженной крови, например, при усиленных внутривенных вливаниях, большом количестве употребляемой жидкости.
- Легкая степень лейкопении – содержание 3,9 -3,0 х10 в 9 степени/литр крови.
- Средняя тяжесть – 2,9-2,0.
- Тяжелая – лейкоциты в крови 1-2.
- Агранулоцитоз – ниже 1,0.
Таким образом, лейкоциты в крови 2 – что это значит? Это говорит о переходе лейкопении в 3 стадию.
Лейкопения бывает также относительной и абсолютной. Абсолютная возникает при угнетении костного мозга, избыточном разрушении лейкоцитов в крови, массивном выделении их из организма. Относительная развивается при неправильном перераспределении лейкоцитов.
Степень лейкопении по длительности
Если процесс снижения лейкоцитов не занимает больше 3 месяцев – говорят об острой лейкопении, в противном случае речь идет о хронической форме.
По времени появления:
- первичная лейкопения – это наследственность;
- вторичная лейкопения – речь о приобретенных случаях по разным причинам, т.е. она постнатальная.
Чем опасна лейкопения?
Среди основных опасностей следующие:
- развитие опухолей – риск возрастает в 3 раза;
- вирусный гепатит В и С;
- СПИД.
- тяжелые нарушения работы костного мозга;
- пневмонии;
- некроз тканей кишечника;
- абсцессы внутренних органов;
- ОПН и летальный исход вследствие сепсиса.
Для детей опасность заключается в развитии лейкоза.
Летальность зависит от общего состояния организма и сопутствующих заболеваний. Составляет от 4 до 40%.
Как лечить лейкопению

Специфического лечения нет. Врач должен лечить причинную патологию. Также он проводит превентивную терапию бактериальных, грибковых и вирусных осложнений – антибиотики и микостатики.
Алгоритм лечения лейкопении у взрослых:
- Лабораторная диагностика.
- этиотропная терапия.
- Создание пациенту асептических условий (особенно при химиотерапии).
- Переливание лейкоцитарной массы.
- Восстановление необходимого уровня продуцирования лейкоцитов.
- Проведение дезинтоксикации.
- Специализированные диеты. По рекомендациям ВОЗ, которые носят название протоколов, пациент экстренно госпитализируется в стерильный бокс.
Персонал работает с соблюдением всех правил асептики.
Препараты при лейкопении
Используют 2 группы препаратов: стимуляторы клеточных иммунных процессов и ГКС.
Стимуляторы – "Лейкоген", "Нейпоген", "Метилурацил" и "Пентоксил" – стимуляторы гемопоэза, их назначают в составе комплексного лечения.
Гормональные препараты – стимуляторы лейкопоэза в костном мозге - "Филграстим" и "Пэгфилграстим" (Г-КСФ), а также "Сарграмостим" (ГМ-КСФ). Форма выпуска - флаконы для инфузий.
При тяжелых степенях лейкопении назначают "Лейкомакс", "Молграмостим", "Филграстим", "Ленограстим" и "Граноцит". Все они ускоряют созревание лейкоцитов и способствуют их высвобождению из костного мозга.
При обострении инфекций, случившихся при лейкопении, применяют антибактериальную терапию, и лечение иммуностимуляторами, витаминами и симптоматическими препаратами.
Глюкокортикостероиды или ГКС ("Преднизолон", "Гидрокортизон", "Дексаметазон" и др.) не стимулируют лейкопоэз, поэтому не относятся к стимуляторам лейкопоэза. Но уровень лейкоцитов при их назначении растет. Дело в том, что в начале их применения происходит перераспределение уже имеющихся лейкоцитов зрелых. Они усиленно выходят в циркулирующий кровоток из селезенки и костного мозга. Затем наступает при длительном применении ГКС лейкопения, поэтому ГКС назначают только коротким курсом.
Может применяться и радикальное лечение – это ТКМ (трансплантация костного мозга). Пересаживаются стволовые клетки гемопоэза. Особенно это эффективно у детей.
Хроническая лейкопения как осложнение заболеваний селезенки полностью уходит после удаления органа. Лечение врожденных лейкопений происходит по тому же принципу.
Палата для больного
Во избежание инфицирования пациент находится в стерильном боксе. Условия здесь асептические, персонал работает в масках и перчатках.
Кварцевание проводится каждые 3 часа, помещение обрабатывается дез. растворами. Посетители не допускаются. Обеспечивается санация слизистых и кожи, особенно полости рта. Поступающие или передаваемые в передачах продукты также тщательно обрабатываются.
Поведение лейкоцитов после химиотерапии
Химиотерапия – очень тяжелый метод лечения и не отражаться на картине крови он не может. Очень страдают при этом лейкоциты – они резко падают. Далее они продолжают снижаться еще в течение 2-3 недель, этим и объясняется такая слабость пациента.
Потом их количество постепенно начинает восстанавливаться. Лечебные мероприятия проводят при лейкоцитах 2,2 в крови, аналогично лечению лейкопении в целом.
Диета при лейкопении
Основные правила диеты:
- рацион должен содержать много белка и зелени;
- много овощей и фруктов;
- животные жиры исключены, заменены на растительные, особенно оливковое масло;
- овощные бульоны обязательны;
- морепродукты нежелательны, потому что часто содержат кобальт и алюминий.
Профилактика
Профилактика включает следующие мероприятия:
- Должен быть постоянный контроль крови при лечении миелотоксическими препаратами.
- Самолечение любого серьезного заболевания исключено.
- Строгое соблюдение назначенных дозировок.
- Контроль картины крови при использовании препаратов с гематологическим влиянием.
- Регулярность гигиены.
- Качественное лечение инфекций; здоровое питание.
- Контроль дозировок ЛС в ходе лечения онкологии.
- Укрепление иммунитета и его бесперебойная работа.
- Употребление мультивитаминных и минеральных комплексов.
- Осторожное применение БАДов с антиоксидантами.
При химиотерапии профилактика смысла не имеет.