Синдром Иценко-Кушинга - опасное эндокринное заболевание, связанное с избыточным выработкой гормона кортизола. Хотя оно и не так распространено, как сахарный диабет или гипертония, но может привести к тяжелым осложнениям, инвалидности и даже летальному исходу при отсутствии своевременного лечения.
1. Общая информация о синдроме Иценко-Кушинга
Синдром Иценко-Кушинга - патологическое состояние, обусловленное длительным воздействием повышенного уровня гормона кортизола на организм.
Кортизол вырабатывается в коре надпочечников и играет важную роль в регуляции обменных процессов - углеводного, белкового, жирового, водно-солевого, а также выполняет иммунорегуляторные и противовоспалительные функции. При синдроме Иценко-Кушинга происходит нарушение нормальной регуляции выработки этого гормона, в результате чего его уровень значительно повышается.
Необходимо различать:
- Синдром Иценко-Кушинга - избыточная продукция кортизола по причине поражения коры надпочечников (опухоли) или длительного приема глюкокортикостероидных препаратов.
- Болезнь Иценко-Кушинга - вторичный гиперкортицизм вследствие опухоли гипофиза, продуцирующей повышенное количество ACTH, который и стимулирует выработку кортизола в надпочечниках.
Впервые синдром гиперкортицизма был описан американским неврологом Х. Кушингом в 1912 году у пациентов с опухолью гипофиза. В 1932 году советский ученый Н.И. Иценко опубликовал данные о случаях гиперкортицизма, обусловленного поражением коры надпочечников.
Синдром Иценко-Кушинга встречается реже, чем болезнь Кушинга. Чаще страдают женщины в возрасте 25-40 лет.
2. Причины и механизмы развития
Главной причиной синдрома Иценко-Кушинга является нарушение регуляции функции гипоталамо-гипофизарно-надпочечниковой системы, что ведет к гиперпродукции кортизола.
В норме выработку кортизола контролирует гипоталамус, выделяющий кортиколиберин. Он стимулирует гипофиз продуцировать АКТГ, который в свою очередь регулирует синтез кортизола в коре надпочечников. При нарушении этого механизма и происходит избыточное выделение кортизола.
Основные причины развития синдрома Иценко-Кушинга:
- Опухоль коры надпочечника (аденома, аденокарцинома), продуцирующая избыток кортизола - до 70% случаев.
- Двусторонняя гиперплазия надпочечников - увеличение их размеров и гиперфункция.
- Введение глюкокортикоидов в лечебных целях в течение длительного времени.
- Эктопический синдром - опухоль других органов, продуцирующая АКТГ или кортиколиберин.
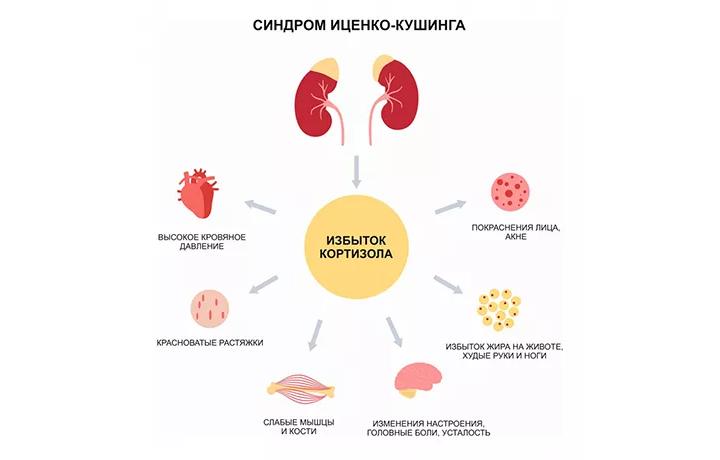
Повышенный уровень кортизола оказывает разнообразные эффекты на организм, приводя к характерным симптомам синдрома:
- Нарушает углеводный, жировой, белковый обмен.
- Подавляет иммунитет.
- Повышает артериальное давление.
- Способствует развитию остеопороза.
Таким образом, длительное воздействие кортизола ведет к системным нарушениям и развитию тяжелых осложнений.
3. Клинические проявления
Основные клинические проявления синдрома Иценко-Кушинга:
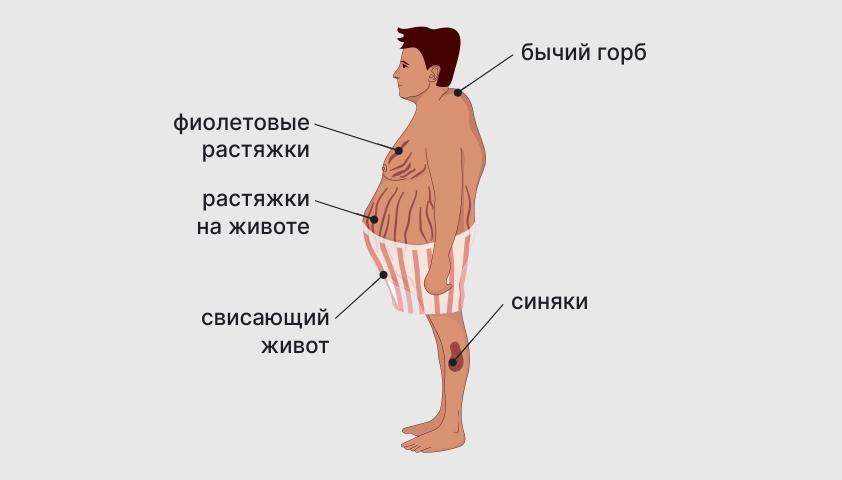
- Ожирение по центральному типу - отложение жира на лице, шее, туловище при относительно худых конечностях.
- Гипертензия.
- Нарушения углеводного обмена, сахарный диабет 2 типа.
- Гирсутизм и другие признаки гиперандрогении у женщин.
- Атрофия мышц, остеопороз, патологические переломы.
- Изменения кожи - истончение, растяжки, гематомы, гиперпигментация.
- Психо-эмоциональные нарушения.
Характерное перераспределение жировой ткани придает внешности больных специфические черты - лунообразное лицо, "бычий горб", полнота туловища на фоне худобы конечностей.
Синдром Иценко-Кушинга протекает хронически, постепенно прогрессируя. Без лечения развивается тяжелая инвалидизация и летальные осложнения.
Таким образом, заболевание значительно ухудшает качество жизни, приводит к инвалидности и сокращению продолжительности жизни.
4. Осложнения
Характерные осложнения синдрома Иценко-Кушинга:
- Сердечно-сосудистые: артериальная гипертензия, ишемическая болезнь сердца, сердечная недостаточность.
- Эндокринные: сахарный диабет 2 типа, гиперандрогения.
- Опорно-двигательные: остеопороз, патологические переломы, асептические некрозы.
- Инфекционные осложнения из-за иммунодефицита.
- Психические расстройства: депрессия, тревожность, бессонница.
Наибольшую опасность представляют сердечно-сосудистые осложнения, которые нередко приводят к летальному исходу. Кроме того, частые переломы и инфекции значительно снижают качество жизни, приводя к инвалидизации.
Таким образом, синдром Иценко-Кушинга требует своевременной диагностики и адекватного лечения для предотвращения развития осложнений и улучшения прогноза заболевания.
5. Диагностика синдрома Иценко-Кушинга
Диагностика синдрома Иценко-Кушинга включает:
- Сбор анамнеза - выявление характерных жалоб, длительный прием глюкокортикоидов.
- Оценка внешнего вида - признаки гиперкортицизма.
- Лабораторные тесты - определение уровня кортизола, АКТГ, глюкозы, электролитов.
- Инструментальная диагностика - КТ, МРТ, сцинтиграфия надпочечников для выявления опухоли.
- Функциональные пробы - подавление выработки кортизола дексаметазоном.
При подозрении на синдром Кушинга обязательно проведение дифференциальной диагностики с другими заболеваниями, которые могут давать сходную клиническую картину.
6. Лечение
Принципы лечения синдрома Иценко-Кушинга:
- Хирургическое лечение - удаление опухоли надпочечника или гипофиза.
- Медикаментозная терапия для подавления синтеза кортизола.
- Лучевая терапия опухоли гипофиза.
- Симптоматическое лечение - коррекция артериальной гипертензии, остеопороза, сахарного диабета.
Выбор метода лечения зависит от причины и тяжести течения заболевания. После успешного лечения требуется длительное наблюдение для профилактики рецидивов и осложнений.
7. Течение и прогноз
Течение синдрома Иценко-Кушинга хроническое с постепенным нарастанием симптомов. Без лечения прогноз неблагоприятный.
На течение и прогноз влияют:
- Причина и длительность заболевания.
- Наличие осложнений.
- Возраст пациента.
- Своевременность диагностики и правильно подобранного лечения.
После успешного лечения большинство проявлений синдрома регрессируют. Однако риск рецидива сохраняется, поэтому необходим регулярный контроль у эндокринолога.
8. Профилактика
Профилактика синдрома Иценко-Кушинга включает:
- Исключение бесконтрольного приема глюкокортикоидов.
- Диспансерное наблюдение при доброкачественных опухолях надпочечников.
- Раннее выявление и лечение опухолей, способных вызывать эктопический синдром.
- Коррекция факторов риска осложнений после лечения.
Таким образом, соблюдение рекомендаций и регулярное обследование позволяют предотвратить развитие синдрома Иценко-Кушинга или выявить его на ранней стадии.
9. Клинические случаи
Рассмотрим несколько клинических случаев синдрома Иценко-Кушинга.
Случай 1
Пациентка К., 32 года. Предъявляет жалобы на быстрое увеличение массы тела, отложение жира на лице и животе, общую слабость и раздражительность. Анамнез заболевания около 1 года. При осмотре выявлено ожирение по центральному типу, гипертензия. Лабораторно - повышенный уровень кортизола, гипокалиемия. При МРТ надпочечников обнаружена опухоль правого надпочечника размером 3,5 см. Установлен диагноз синдрома Иценко-Кушинга вследствие аденомы правого надпочечника. Проведено оперативное лечение - правосторонняя адреналэктомия. В послеоперационном периоде отмечена положительная динамика.
Случай 2
Пациент Б., 48 лет, страдает бронхиальной астмой, получает длительную терапию преднизолоном. Предъявляет жалобы на слабость, прибавку в весе, отеки на ногах. При осмотре кушингоидная внешность, артериальная гипертензия. Лабораторно: повышен кортизол, гипергликемия, гипокалиемия. На основании данных диагностики установлен диагноз: Ятрогенный синдром Иценко-Кушинга. Рекомендована постепенная отмена системных глюкокортикоидов.
Случай 3
Пациент Д., 62 года, предъявляет жалобы на головные боли, быструю утомляемость, снижение памяти. При МРТ головного мозга выявлена опухоль гипофиза размером 1,2 см. Гормональное обследование: повышен уровень АКТГ и кортизола. На основании симптомов и данных диагностики установлен диагноз болезни Иценко-Кушинга. Пациенту проведено удаление аденомы гипофиза трансназальным эндоскопическим доступом. После операции отмечена положительная динамика.
10. Реабилитация
После лечения синдрома Иценко-Кушинга необходим комплекс реабилитационных мероприятий:
- Нормализация массы тела с помощью диеты и физических нагрузок.
- Профилактика и лечение остеопороза.
- Психологическая реабилитация.
- Медикаментозная коррекция имеющихся нарушений.
- Санаторно-курортное лечение.
Реабилитация направлена на восстановление и улучшение качества жизни пациентов, профилактику осложнений и рецидивов заболевания.
11. Диспансерное наблюдение
Пациенты после лечения синдрома Иценко-Кушинга подлежат диспансерному наблюдению у эндокринолога не реже 1 раза в 6 месяцев.
Цели диспансеризации:
- Контроль гормонального статуса.
- Выявление рецидива или прогрессирования заболевания.
- Профилактика и коррекция осложнений.
- Оценка эффективности реабилитации.
Своевременное выявление изменений в состоянии пациента позволяет провести необходимую коррекцию терапии и улучшить прогноз.
12. Образ жизни при синдроме Иценко-Кушинга
Пациентам с синдромом Иценко-Кушинга важно придерживаться рекомендаций по образу жизни:
- Соблюдать диету с ограничением жиров и углеводов.
- Исключить прием алкоголя.
- Отказаться от курения.
- Контролировать массу тела.
- Заниматься физическими упражнениями аэробного характера.
Соблюдение диеты и режима физической активности способствует нормализации массы тела и улучшению самочувствия.
13. Медикаментозное лечение
При синдроме Иценко-Кушинга назначаются:
- Ингибиторы синтеза кортизола.
- Противоопухолевые препараты.
- Антигипертензивные средства.
- Препараты калия.
- Бисфосфонаты при остеопорозе.
- Сахароснижающие препараты.
Медикаментозная терапия направлена на подавление избыточной продукции кортизола и коррекцию имеющихся нарушений.
14. Хирургическое лечение
Хирургические методы лечения синдрома Иценко-Кушинга:
- Одно- или двусторонняя адреналэктомия.
- Удаление опухоли гипофиза.
- Удаление эктопической опухоли, вызвавшей синдром.
Оперативное вмешательство позволяет устранить основную причину гиперпродукции кортизола. Выбор метода зависит от конкретной ситуации.
15. Немедикаментозное лечение
Дополнительно при синдроме Иценко-Кушинга применяются:
- Психотерапия.
- Физиотерапевтические процедуры.
- Лечебная физкультура.
- Массаж и мануальная терапия.
- Иглорефлексотерапия.
Немедикаментозные методы улучшают психоэмоциональное состояние, стимулируют восстановление нарушенных функций организма.
16. Диагностический алгоритм
Последовательность действий при диагностике синдрома Иценко-Кушинга:
- Сбор анамнеза и жалоб.
- Физикальное обследование.
- Лабораторная диагностика.
- Инструментальное обследование.
- Консультации смежных специалистов.
- Установление окончательного диагноза.
- Определение тактики лечения.
Поэтапный диагностический поиск позволяет выявить причину гиперкортицизма и подобрать оптимальную терапию.