Тахисистолическая форма фибрилляции предсердий, по-другому ее называют "мерцательная аритмия", представляет собой сбой сердечного ритма, в результате которого частота сердечных сокращений становится более 90 ударов в минуту. Возникает фибрилляция, когда активно и беспорядочно начинает сокращаться каждое отдельное мышечное волокно камеры сердца. В результате это приводит к нарушению тока крови. Признаки недуга появляются не у всех индивидов, в практике распространена бессимптомная форма заболевания.
Классификация фибрилляции предсердий
Систематизируют мерцательные аритмии:
- по частоте желудочковых сокращений;
- длительности хаотичного ритма;
- волнам на кардиограмме.
По продолжительности выделяют фибрилляцию:
- Первичную – единичное нарушение ритма было зафиксировано впервые. Оно может быть различно по клиническим проявлениям, по длительности и осложнениям.
- Персистирующую – длится более семи дней. Не прекращается без медицинского вмешательства и может длиться до года.
- Постоянную - как и предыдущая, продолжается большой промежуток времени, но восстановление нормального ритма синусового узла нецелесообразно. Основная цель терапии – это поддержка имеющегося ритма и контроль частоты сокращений.
- Пароксизмальную – фибрилляция предсердий неожиданно начинается и так же заканчивается. До семи суток продолжается приступ мерцания предсердий, который купируется самостоятельно.
Волновые подвиды:
- крупные – 300-500 сокращений в минуту. На ЭКГ крупные и редкие зубцы;
- мелкие – до 800 сокращений (зубцы мелкие и частые).
В зависимости от поражения клапанов сердца фибрилляция бывает:
- Неклапанная – при протезированных клапанах.
- Клапанная – при пороках сердца (врожденных или приобретенных). Вторые могут образовываться на фоне инфекционного эндокардита, ревматизма. При этом виде фибрилляции предсердий терапию начинают с устранения провокатора.
По частотному признаку выделяют разные формы фибрилляции:
- Тахисистолическую. Желудочки в минуту сокращаются более 90 раз, и при этом некоторое время может отсутствовать пульс. Причина такого явления кроется в том, что сердце в неполную силу работает. Недостаточной силы сокращения не дают пульсовой волны, сердечный выброс нерегулярный, и желудочки плохо снабжаются кровью.
- Нормосистолическую. Сокращения желудочков находятся в допустимом диапазоне от 60 до 90.
- Брадисистолическую – сокращения около 60 раз, заторможена работа желудочков. Однако пульсовая волна проходит нормально.
Вторая и третья формы наиболее благоприятны.
Пароксизмальная форма фибрилляции предсердий. Тахисистолический вариант
Одним из наиболее часто диагностируемых недугов сердца считается пароксизмальная форма фибрилляции предсердий. В нормальном состоянии сердце сокращается около семидесяти раз в минуту. Нарушение его сократительной деятельности приводит к изменению частоты сокращений, которая может достигать 800. Сопровождается пароксизмальная аритмия сбоем кровообращения. Опасность ее заключается в том, что миоциты сокращаются хаотично, синусовый узел не функционирует, работают только два желудочка. Пароксизмом называют часто повторяющиеся приступы или припадки. Характерным симптомом пароксизмальной мерцательной аритмии считается увеличенная частота сердечных сокращений и внезапная тахикардия с правильным ритмом сердца. Если за 60 секунд частота сокращений превышает 90, то это тахисистолический вариант пароксизмальной формы фибрилляции предсердий. Меньше 60 – брадисистолический, а промежуточный вариант – это нормосистолический. Атака длится от нескольких минут до семи дней, она возникает внезапно и так же прекращается. Выделяют следующие виды сокращений:
- мерцание – число сердечных сокращений за минуту - более 300;
- трепетание – максимум 200.
Распознать эту форму фибрилляции можно по следующим симптомам:
- появление дрожи;
- сильное сердцебиение;
- удушье;
- усиленное потоотделение;
- конечности холодеют;
- слабость;
- панические атаки;
- головокружение;
- обморочное состояние.

Однако некоторые индивиды не замечают приступа, и брадисистолическая или тахисистолическая форма пароксизмальной фибрилляции предсердий выявляется в период обследования, т. е. на приеме у доктора в медицинском учреждении. Когда синусовый ритм возвращается в норму, исчезают все признаки аритмии. После приступа у человека возникает полиурия и усиленная перистальтика кишечника. Купировать заболевание необходимо как можно раньше, а лучше в течение двух суток после возникновения приступа. При постоянных фибрилляциях рекомендуется медикаментозная терапия, которая поможет предупредить нарушение мозгового кровообращения. Ввиду беспорядочного сокращения предсердных стенок кровь движется с большой скоростью. В результате тромб легко может прилипнуть к стенке предсердия и вызвать тромбоз, который приводит к инсульту. Если тахисистолическая форма пароксизма фибрилляции предсердий перерождается в постоянную, то присутствует огромный риск возникновения сердечной недостаточности.
Диагностика мерцательной аритмии
При осмотре у пациента выявляют:
- синюшность возле носогубной складки;
- бледные кожные покровы;
- взволнованность.
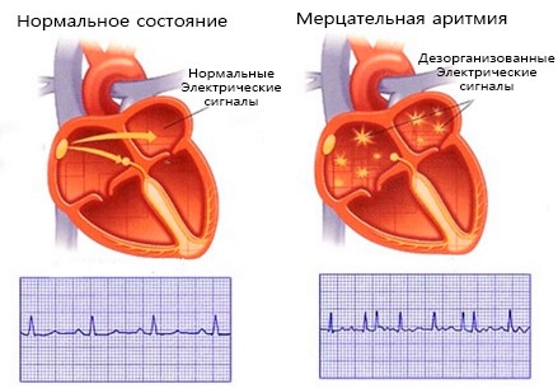
ЭКГ при этом недуге впервые была записана в 1906-м, а подробно описана в 1930 году. На ЭКГ мерцательная аритмия тахисистолической формы выглядит следующим образом:
- отсутствует зубец P – это значит, что отсутствует синусовый ритм;
- имеются волны f разной высоты и формы;
- интервалы R-P разные по продолжительности;
- сегмент S-T и зубец T могут быть изменены.
Дополнительными методами диагностики являются:
- биохимический и общий анализ крови;
- рентген;
- чреспищеводное исследование;
- эхокардиоскопия.
На практике диагноз "фибрилляция предсердий, тахисистолическая форма" выставляется на основании жалоб пациента, его опроса, внешнего осмотра и ЭКГ.
Причины возникновения мерцательной аритмии
Выделяют кардиологические и иные факторы, послужившие причиной фибрилляции предсердий. К первым относятся:
- новообразования в сердце;
- гипертония;
- инфаркт миокарда;
- пороки сердца;
- кардиосклероз;
- кардиомиопатия;
- миокардит;
- ишемия сердца;
- сердечная недостаточность;
- последствия операций на сердце. Аритмия образуется вследствие нарушения в мышечных тканях органа равновесия микроэлементов (магния, кальция, натрия и калия), а также возникновения воспалительного процесса в районе швов. Она полностью исчезает после курсового лечения.
Наличие у индивида нескольких патологий, например гипертонии и стенокардии, увеличивает риск образования нарушений ритма. У индивидов зрелого и пожилого возраста причина тахисистолической формы фибрилляции предсердий – ИБС в комбинации с гипертензией или без нее.
Иные факторы:
- тиреотоксикоз:
- сахарный диабет;
- генные мутации;
- ожирение;
- гипокалиемия;
- болезни почек;
- хронические обструктивные легочные патологии;
- вегетососудистая дистония;
- отравление спиртосодержащими напитками;
- табакокурение;
- электротравма;
- побочные действия некоторых медикаментов.
Внесердечные факторы провоцируют мерцательную аритмию в молодом возрасте, а сердечные заболевания – у лиц старшего поколения.
Встречается во врачебной практике фибрилляция предсердий по неизвестным причинам – идеопатическое нарушение ритма.
Клинические проявления фибрилляции предсердий
Симптомы при тахисистолической форме ФП могут отсутствовать, и диагностировать патологию можно только на УЗИ сердца или ЭКГ. Однако возможно развитие и острых признаков, провокатором в таких случаях выступает нестабильное психоэмоциональное состояние индивида. В основном первое проявление нарушения ритма бывает в виде неожиданного приступа (пароксизма). В последующем приступы учащаются и ведут к постоянной или персистирующей форме фибрилляции. У некоторых людей на протяжении всей жизни бывают короткие атаки, не переходящие в хроническую стадию. В начале приступа ощущается внутренний, довольно резкий толчок в грудь. Далее появляются следующие симптомы:
- страх смерти;
- ощущение нехватки воздуха;
- боли в области груди;
- озноб;
- тремор конечностей и тела;
- одышка;
- пульс нестабильный, его скорость меняется;
- выделяется холодный пот;
- падает давление;
- бледность кожных покровов;
- полиурия;
- нарушение работы ЖКТ.
Возможно проявление неврологических признаков:
- потеря чувствительности;
- паралич;
- коматозное состояние;
- парез.
Такая клиническая картина присутствует, если нарушение ритма провоцирует тромбообразование.
У человека появляются к концу дня отеки при постоянной форме аритмии.
Некоторые особенности тахисистолической формы фибрилляции предсердий
Нарушение ритма, сопровождаемое частой и хаотичной работой сердечных камер, называется тахисистолической фибрилляцией предсердий. Источником такого возбуждения являются находящиеся в предсердиях миофибриллы (эктопические очаги электрических импульсов), которые делают до 700 сокращений в минуту. При этом желудочки за это же период совершают более 90 толчков. Симптомы сходны с типовой картиной мерцательной аритмии:
- сильное потоотделение;
- дрожание;
- неприятные ощущения в районе груди;
- панические атаки;
- одышка;
- головокружение;
- слабость;
- пульсирующие вены на шее.
Отличительным признаком тахисистолической формы фибрилляции предсердий считается недостаточность пульса при ускоренном сердцебиении, к которому приводят:
- мерцания, если эта причина вызвала такое сердцебиение, то количество сокращений составляет 350-700;
- трепетания предсердий. Сокращений происходит 200-400 в минуту. В этом случае сохраняется и передается желудочкам правильный предсердный ритм.
Мерцательная аритмия тахисистолической формы более опасна по сравнению с другими и тяжелее переносится, так как в этом случае огромная нагрузка идет на сердце. Довольно частое осложнение – это острая недостаточность сердца из-за сбоя кровообращения в периферических сосудах в результате снижения минутного и систолического объема крови.
Тахисистолический вариант фибрилляции предсердий в постоянной форме – это довольно опасный недуг, который трудно поддается лечению. Тем не менее с ним можно качественно жить. Главное – это выполнять все назначения доктора. Провокатором мерцательной аритмии в зрелом и пожилом возрасте является ИБС, сопровождающаяся гипертонией или без нее. У молодых индивидов провокационными факторами выступают:
- гипертиреоз;
- пороки сердца;
- ревматизм.
Состояния, при которых может возникнуть мерцание предсердий тахисистолической формы:
- ИБС;
- острое легочное сердце;
- кардиомиопатия;
- миокардит;
- перикардит;
- инфаркт миокарда и некоторые другие патологии.
При нормо-и брадисистолической форме нарушений сердечного ритма могут отсутствовать субъективные ощущения или отмечается частое биение сердца. Объективно определяется аритмичный пульс с его дефицитом. При тахисистолической форме возникают симптомы сердечной недостаточности и отечность.
Терапия
Лечение тахисистолической формы фибрилляции предсердий заключается в снятии неприятных симптомов и недопущении возникновения негативных последствий. Все лечебные действия направлены:
- на поддержание определенной частоты сокращений;
- возврат к норме ритма.
Для достижения этих целей применяют:
- лекарственную терапию антикоагулянтами, антиаритмическими средствами, блокаторами кальциевых каналов и бета-адренорецепторами;
- электрокардиоверсию, т. е. воздействие электрическим током;
- установку кардиостимулятора;
- катетерную радиочастотную абляцию.
Использование антикоагулянтных средств помогает предупредить тромбоэмболию. Медикаменты этой группы можно применять долго. Пациентам старшей возрастной категории с сопутствующими патологиями (ИБС, сахарный диабет, тиреотоксикоз, гипертония, сердечная недостаточность застойного типа, ревматические пороки сердца) рекомендуют «Варфарин». Низкомолекулярные препараты гепариновой группы применяются в тяжелых ситуациях, когда необходимы экстренные меры. Всем категориям пациентов назначают «Ацетилсалициловую кислоту», «Дипиридамол». Важно знать, что прием этих лекарств провоцирует кровотечение, поэтому необходим контроль за свертываемостью крови.
С целью нормализации частоты сердечных сокращений при лечении тахисистолической формы фибрилляции предсердий рекомендуют «Амиодарон», «Дилтиазем», «Метопролол», «Верапамил», «Карведилол». Использование этих средств позволяет облегчить состояние и убрать неприятные симптомы, а кроме того, предупредить развитие состояний, провоцирующих угрозу для существования индивида. К сожалению, такая терапия не в состоянии остановить прогрессирование нарушений ритма.
Электрокардиоверсия. Катетерная радиочастотная абляция
При персистирующей тахисистолической форме фибрилляции предсердий добиться стабилизации ритма сердца удается разрядами электрического тока. В основном его используют в опасной для жизни ситуации. Манипуляцию осуществляют под контролем ЭКГ и под наркозом. Аппарат под названием кардиовертер-дефибриллятор подает в сердце синхронно электрический сигнал, не провоцируя мерцания желудочков. В случаях проблем с циркуляцией крови при кратковременном приступе аритмии показано срочное проведение кардиоверсии. Одновременно вводят препараты гепаринового ряда. Воздействие на сердце можно осуществлять и снаружи, и изнутри. В первом случае через грудную клетку, а во втором – электрод подводится через катетер к органу. Плановая электрокардиоверсия применяется у больных с длительной аритмией без проявлений нарушений кровообращения. Перед этой процедурой назначается трехнедельный курс приема «Варфарина», который продолжается после проведения манипуляции в течение месяца.

При медикаментозной форме кардиоверсии используют средства для восстановления синусового ритма, которые вводят внутривенно:
- «Нибентан» обладает сильным эффектом. Ввиду возможных побочных явлений, в том числе и оказывающих влияние на ритм сокращений желудочков, больной должен находиться под наблюдением в течение суток.
- «Амиодарон» хорошо купирует приступы. Показан для лиц с выявленными органическими нарушениями миокарда. Постоянный его прием позволяет снизить риск внезапной остановки сердца на 50 процентов.
- «Прокаинамид» оказывает мембраностабилизирующее действие. Часто провоцирует нежелательные реакции в виде головной боли, галлюцинаций, снижения давления.
Такой тип кардиоверсии обычно используют при пароксизмальной форме аритмии и первичной фибрилляции. Терапия, проведенная в первые часы атаки, дает положительный результат.
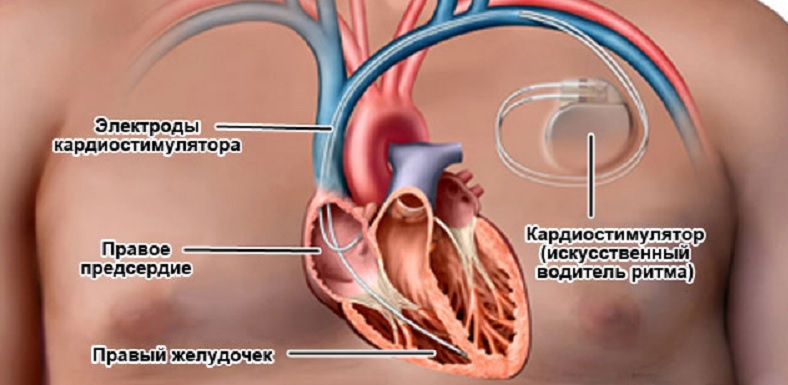
Катетерная радиочастотная абляция – это оперативное вмешательство, которое применяется, когда иные методы не дают желаемого эффекта. Катетер, вставленный в вену, доставляет электрод в ткани сердца. Он разрушает аномальный участок, порождающий импульсы, электрическими разрядами. Одновременно вживляется кардиостимулятор.
Лечение и профилактика мерцательной аритмии
При отсутствии противопоказаний в условиях стационара применяют антиаритмические медикаменты:
- «Аймалин»;
- «Новокаинамид»;
- «Дизопирамид».
Если при использовании вышеперечисленных средств ритм не восстановился, то переходят к другим препаратам:
- «Флекаинид»;
- «Амиодарон»;
- «Пропафенон».
При постоянной форме фибрилляции предсердий рекомендованы лекарства для профилактики тромбоэмболии:
- «Варфарин»;
- «Фенилин»;
- «Синкумар».
При отсутствии эффекта от лекарственных средств пробуют электрокардиоверсию. После восстановления ритма требуется его поддерживать. На практике доказано, что эффективность от приема медикаментов при постоянной форме аритмии составляет около 50 процентов, а от кардиоверсии – 90 при условии своевременного обращения к доктору. Еще одним способом лечения тахисистолического варианта постоянной формы фибрилляций предсердий является использование специального прибора, который электрическими импульсами воздействует на желудочки. Кардиостимулятор оказывает эффект, даже если терапия лекарствами была безрезультатной.
У большого количества больных уже в течение первого года наблюдаются рецидивы. Провокационными факторами являются:
- физические нагрузки;
- стрессы;
- употребление спиртосодержащих напитков;
- прием мочегонных средств;
- физиотерапевтические процедуры.
Если приступы реже одного раза в месяц, то постоянная терапия антиаритмическими лекарствами не нужна. При частых приступах схема приема и дозы медикаментов подбираются каждому больному. Контроль за лечением осуществляется с помощью:
- ЭКГ;
- эхокардиографии;
- суточного мониторирования.
При наличии постоянной формы фибрилляции предсердий (тахисистолической формы или иной) нецелесообразно восстановить синусовый ритм. Цель лечения сводится к профилактике тромбоэмболии и сокращению частоты сокращений. Кроме того, показан постоянный прием медикаментов:
- антагонистов кальция;
- сердечных гликозидов;
- бета-адреноблокаторов.
Для профилактики тромбоэмболии рекомендуется прием аспирина или непрямых антикоагулянтов.
Противопоказания для купирования приступов мерцательной аритмии
При нижеперечисленных состояниях не рекомендуется купирование приступов:
- Тахи-брадисистолический синдром.
- Частые приступы мерцательной аритмии, при которых показана электрокардиоверсия или введение антиаритмических средств в вену. Ввиду того что у таких пациентов невозможно сохранить на длительный период синусовый ритм, то и купировать приступ аритмии нецелесообразно.
- Тяжелая сердечная недостаточность в хронической форме и наблюдающееся увеличение левого желудочка.
- Безусловным противопоказанием считается тромбоэмболия в анамнезе и наличие тромба в предсердиях.
Осложнения
Длительное течение мерцательной аритмии провоцирует последствия:
- Тяжелую кардиомиопатию с симптомами сердечной недостаточности, развивающуюся на фоне хронической формы фибрилляции предсердий.
- Тромбоэмболию, причина которой кроется в неэффективных сокращениях предсердий. Тромбы могут быть в почках, легких, селезенке, сосудах мозга, периферических сосудах конечностей.
- Нарушение гемодинамики, в результате которого образуется или прогрессирует сердечная недостаточность, снижается качество жизни и работоспособность индивида.
Довольно высокий процент летальности среди индивидов с мерцательной аритмией в связи с возникновением фибрилляции желудочков. Особую опасность представляет тахисистолическая форма трепетания предсердий, поэтому желательно соблюдать советы специалистов по приему медикаментов и другие профилактические мероприятия. Комплексные меры помогут предупредить новые приступы, замедлят переход недуга в хроническую форму, при которой высок риск образования тяжелых последствий.
Оформление медицинских документов на больных, получающих лечение в условиях больницы
На больного, находящегося на лечении в стационаре, заполняются медицинские документы, в которые вносится вся информация о его состоянии здоровья, например история болезни. "Фибрилляция предсердий, тахисистолическая форма" – это основной диагноз, далее указывается сопутствующий и осложнения. Кроме того, в историю болезни вносят следующие данные:
- Ф.И.О.;
- место работы;
- возраст;
- дата поступления в учреждение здравоохранения;
- жалобы;
- история заболевания;
- анамнез жизни;
- состояние больного (описывается по органам);
- результаты исследований;
- дифференциальный и клинический диагноз;
- этиология и патогенез основного заболевания;
- лечение;
- профилактика;
- прогноз;
- эпикриз;
- рекомендации.
Вот так схематично выглядит история болезни.
Как бороться с проблемой фибрилляции предсердий? Советы кардиологов-практиков
Независимо от причин и клинической картины мерцательной аритмии, надо:
- профилактировать рецидивы;
- поддерживать синусовый ритм в норме;
- контролировать частоту сокращений;
- предотвращать развитие осложнений.
Для этого показан постоянный прием медикаментов под контролем лечащего доктора. Вторичная профилактика подразумевает полный отказ от спиртных напитков, курения, перенапряжения - как умственного, так и физического. Прогноз заболевания зависит от причины, вызвавшей тахисистолическую форму фибрилляции предсердий, и ее последствий. Для улучшения качества жизни требуется своевременная помощь опытного специалиста. При постоянной фибрилляции рекомендуется не только прием необходимых лекарств, но и изменение привычной деятельности. Только комплексный подход улучшит качество жизни и отсрочит или исключит появление осложнений. Для этого необходимо:
- Отказаться от жирной еды. Включить в ежедневный рацион богатые калием, магнием продукты. Больше есть овощей, злаков, фруктов.
- Физические нагрузки должны быть щадящими.
- Осуществлять регулярный контроль за пульсом. При первых неприятных или опасных симптомах обращаться к доктору.
- Полностью отказаться от алкоголя и сигарет.
Кроме того, постоянная форма фибрилляции предсердий (тахисистолическая форма) подразумевает частое посещение кардиолога и регулярные инструментальные обследования. Больным надо знать, что при фибрилляции предсердий уменьшается как минутный, так и систолический объем крови, что в дальнейшем ведет к сбою периферического кровообращения. Такая ситуация выступает провокационным фактором и приводит к тому, что главный орган не справляется со своей работой и органы начинают испытывать недостаток питательных веществ и кислорода, другими словами, возникает сердечная недостаточность.


























