Данное заболевание является одной из стадией развития острого пиелонефрита. При апостематозном пиелонефрите возникают воспалительные процессы, при которых образуются множественные гнойные мелкие абсцессы (апостемы). Основным местом их локализации является кора почек.
Первичная форма
Чаще всего апостематозный пиелонефрит начинает развиваться при обструкциях мочеточника, реже - при ненарушенном мочевом оттоке.
В почке мелкие гнойнички образуются следующим способом: в капиллярные петли клубочков, в концевые сосуды почки и в перитубулярные капилляры оседают микроорганизмы. При этом образовываются бактериальные тромбы, они то и служат источником гнойничков. Расположены они на поверхности коры почек, а также под фиброзной капсулой в больших количествах. При осмотре их хорошо заметно. Апостемы имеют желтоватый цвет, размер до 2 мм, могут располагаться группами или одиночно.
При апостематозном пиелонефрите почка увеличивается в размерах, имеет вишневый цвет. Околопочечная клетчатка имеет отеки, происходит утолщение фиброзной капсулы. На разрезе почки видны гнойнички, можно обнаружить их и в мозговом слое.
Апостематозный пиелонефрит, карбункул и абсцесс почки
Вторая форма заболевания — это карбункул почки. Происходит гнойное некротическое поражение органа, абсцесс почки. В коре образуются очаги некроза. Карбункул может возникать при гематогенном пути распространения инфекции. В таких случаях причинами апостематозного пиелонефрита становятся гнойничковые заболевания, карбункул, фурункулез, мастит, панариций. Механизм формирования карбункула таков:
Бактериальный тромб попадает в почечную артерию из отдаленного очага гноя, так возникает карбункул в одной из зон кровоснабжения артериальной ветви или в более мелких артериальных веточках.
Карбункул может развиться при сдавлении крупного внутрипочечного сосуда воспалительным инфильтратом или из-за контакта с очагом воспаления в стенке сосуда.
Наиболее часто развитие карбункула вызывают такие микроорганизмы, как белый и золотистый стафилококк, протей и кишечная палочка.
На разрезе почки карбункул виден как округлой формы выбухание из некротизированной ткани, пронизана она слившимися мелкими гнойничками, клинообразно уходящими вглубь паренхимы.
Острый апостематозный пиелонефрит чаще всего сочетает в себе карбункул почки и апостематозный пиелонефрит. В клинических проявлениях большой разницы не наблюдается.
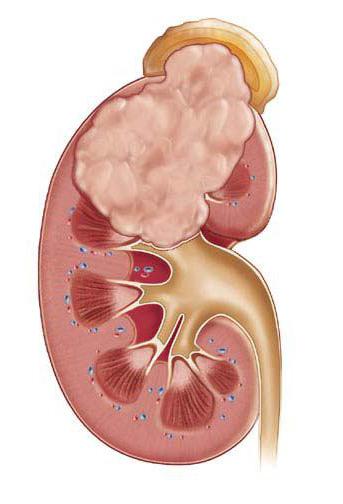
Клиническая картина апостематозного пиелонефрита
Симптомы апостематозного пиелонефрита и карбункула зависят от того, насколько нарушен отток мочи из почки.
Чаще всего первичная форма пиелонефрита наступает внезапно, обычно после интеркуррентной инфекции. Появляется озноб, высокая температура (до 40 градусов), проливной пот. Преобладает гектический характер лихорадки (подъем температуры сменяется падением). Потрясающий озноб может длиться до одного часа, чаще возникает на пике повышения температуры. После озноба при спаде температуры начинается обильное потоотделение. Данные симптомы на протяжении первых трех суток могут выражаться слабо.
Далее начинают усиливаться боли в пояснице. При пальпации почки явно болезненны, возможно увеличение. Изменения в моче наступают на пятый день, появляется бактериурия, протеинурия, лейкоцитурия.
Для картины крови характерен лейкоцитоз, зернистость в лейкоцитах, увеличение СОЭ, анемия.
При прогрессирующем процессе может развиться сепсис, имеющий метастатические очаги гнойного воспаления в печени, легких, мозге.
Клиника карбункула почки
Если в почке, где развивается карбункул, не нарушен отток мочи, клиническая картина схожа с острым инфекционным процессом. Температура повышается до 40 градусов, характерен потрясающий озноб и проливной пот. Нарастает слабость, учащается дыхание, наступает тошнота и рвота, тахикардия.
В первые дни часто отсутствует боль в пояснице, не наблюдается бактериурия, лейкоцитурия, дизурические расстройства. Диагностика затруднена. Пациенты могут попасть на лечение в терапевтические, инфекционные, хирургические отделения. Врач ошибочно может диагностировать пневмонию, острый холецистит, брюшной тиф и тому подобное. Только через несколько дней, когда начинают проявляться местные симптомы (боль в пояснице, симптом Пастернацкого, болезненность при пальпации), доктор концентрирует внимание на почках.
Апостематозный пиелонефрит, диагностика
Диагностика заболевания основывается на следующих показателях:
- лихорадочный период длится более трех суток;
- увеличенная болезненная почка при пальпации;
- лабораторные исследования: бактериурия, лейкоцитурия, в крови — сдвиг влево лейкоцитарной формулы, лейкоцитоз, С-реактивный белок, увеличение СОЭ;
- экскреторная урограмма — снижение функции почки, увеличение с пораженной стороны;
- УЗИ — ограничение подвижности, увеличение размеров органов, утолщение более чем на 2 см паренхимы, ее неоднородная плотность; жидкость в паранефральном пространстве, чашечно-лоханочная система при обструкции мочеточника расширяется;
- МСКТ, МРТ, РКТ — увеличение размеров почки, утолщение паренхимы, ее неоднородность, проявление очагов гнойной диструкции;
- динамическая и статическая нефросцинтиграфия — увеличение размеров почек, в паренхиме неравномерное накапливание изотопа.
Гнойная диструкция ткани четче выявляется при карбункуле. На УЗИ в паренхиме четко видны очаги повышенной плотности, а также смешанная их структура. Наглядно видна эта картина и на МРТ, РКТ. Спиральная РКТ с усилением контрастом дает возможность увидеть нарушения при поступлении контраста в очаги некроза.
Трудности в оценке
Трудности в оценке состояния пациента могут возникнуть, если до поступления в урологию больной проходил антибактериальную терапию современными антибиотиками на протяжении одной - двух недель. Такое лечение может сгладить проявления апостематозного пиелонефрита, однако кардинального улучшения состояния не наступит. Температура тела понижается, болевой синдром уменьшается, редко возникают ознобы, их характер менее выражен и продолжителен. В крови понижается количество лейкоцитов, но сдвиг влево лейкоцитарной формулы по-прежнему сохраняется, как и анемия и увеличенная СОЭ. Другими словами, заболевание проявляется как вялотекущий сепсис. Такое «улучшение» - причина неправильного ведения пациента. Чтобы предотвратить развитие тяжелого сепсиса, при наличии в почке очага деструкции пациента необходимо оперировать.
Дифференциальная диагностика
При выявлении апостематозного пиелонефрита необходимо дифференцировать данное заболевание с другими инфекционными. С острым панкреатитом и холециститом, с поддиафрагмальным абсцессом, острым аппендицитом, острым холангитом, острым аднекситом и острым плевритом.
Курбункул почки дифференцируется с простой нагноившейся кистой почки, с опухолью паренхимы, с острыми заболеваниями абдоминальной полости.
Что позволяет отличить апестоматозный пиелонефрит и карбункул почки?
- Лейкоцитурия. Бактериурия.
- Боли в пояснице.
- Нарушения функций почек.
- Утолщение паренхимы. Изменения ее плотности.
- Болезненная пальпация с увеличением почки.
- Расширение чашечно-лоханочной системы.
Данные УЗИ, МРТ, РКТ позволяют отличить апостематозный пиелонефрит от различных острых заболеваний брюшины.
Лечение
Лечение апостематозного пиелонефрита и карбункула проводится исключительно хирургическим путем. Чаще всего операция выполняется в экстренном порядке. Предварительная кратковременная предоперационная подготовка при участии анестезиолога-реаниматолога длится не больше двух часов. В подготовку входит:
- Катетеризация лоханки, внутривенное введение антибиотика.
- Трансфузия глюкозы и электролитов.
- Стабилизация АД.
- По показаниям — кардиотоники.
Основная цель операции — предотвращение сепсиса. Спасение жизни.
Вторичная цель — спасение почки.
Для обезболивания используется эндотрахеальный наркоз.
В ходе операции производят забор содержимого абсцессов и лоханки, чтобы сделать посев на определение микрофлоры для дальнейшего определения чувствительности к антибиотикам. Результаты позволят подтвердить гнойный пиелонефрит, а также определить дальнейшую тактику лечения.
Послеоперационный период
После проведения операции пациент получает лечение с учетом угнетения функции почек и интокикации. Больному назначается:
- 10% раствор глюкозы - 500 мл, с 10 ЕД инсулина внутривенно;
- раствор 9% натрия хлорид - 1000 мл;
- гемодез - 400 мл;
- кокарбоксилаза - до 200 мг;
- витамин В6 - до 2 мл;
- витамин С - до 500 мг;
- раствор коргликона 0,06% до 1,0 мл;
- раствор маннитола 15% до 50 мл;
- лазикса до 60 мг;
- свежезамороженная (нативная) плазма - 250 мл;
- клексан или фрагмин, учитывая показатели коагулограммы;
- эритроцитарная масса при анемии (Hb меньше 70).
При гнойной интоксикации используется экстракорпоральная детоксикация (плазмаферез, гемосорбция, плазмасорбция).
Обязательна антибактериальная терапия с использованием двух антибиотиков самого широкого спектра воздействия.
При оценке состояния паренхимы используются самые современные методы (МРТ, РКТ, УЗИ). Это дает возможность правильно оценить положение и выбрать наиболее адекватные объемы операции.


























